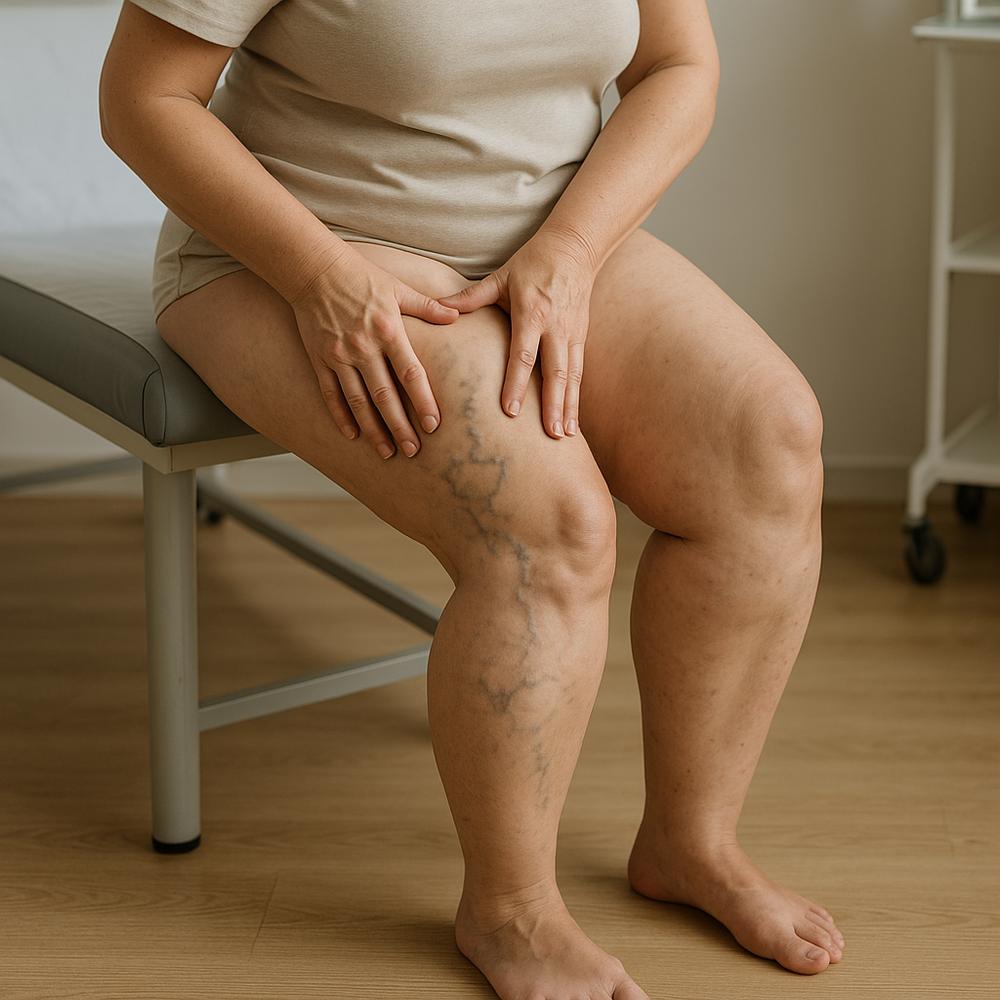
Entenda a relação entre varizes e lipedema
Você sente inchaço, dor e cansaço nas pernas ao fim do dia e não sabe se é varizes ou lipedema? Não é raro confundir as duas condições. As varizes acometem entre 45% e 50% das mulheres ao longo da vida, enquanto cerca de 11% têm lipedema. E há uma interseção importante: quase 4 em cada 10 pessoas com lipedema também apresentam varizes, e mais da metade tem vasinhos (telangiectasias). Esse cruzamento explica por que tantos quadros escapam ao diagnóstico correto.
Quando a circulação venosa não vai bem, os sintomas do lipedema podem piorar. É por isso que entender o eixo lipedema varizes ajuda a direcionar o tratamento com mais precisão, evitando cirurgias desnecessárias ou frustrações com resultados incompletos. A boa notícia é que, com uma abordagem estruturada e personalizada, é possível aliviar os sintomas, melhorar a estética e ganhar qualidade de vida de forma sustentável.
Sinais que diferenciam — e quando se sobrepõem
Como reconhecer varizes e insuficiência venosa
As varizes surgem quando as veias das pernas dilatam e as válvulas perdem eficiência, favorecendo o refluxo do sangue. Isso gera pressão venosa aumentada e sintomas que tendem a piorar ao longo do dia e com longos períodos em pé ou sentado. Costumam melhorar quando você eleva as pernas ou usa meias de compressão.
Sinais e sintomas típicos:
– Veias dilatadas, tortuosas e visíveis sob a pele.
– Peso e cansaço nas pernas, com piora vespertina.
– Inchaço no tornozelo e no pé, muitas vezes assimétrico.
– Cãibras noturnas, coceira, pele escurecida em casos avançados.
Fatores de risco:
– Histórico familiar de varizes.
– Gravidezes anteriores.
– Profissões com longos períodos em pé ou sentado.
– Obesidade, sedentarismo e tabagismo.
Como reconhecer lipedema no dia a dia
O lipedema é um distúrbio da distribuição do tecido adiposo, predominantemente em mulheres, marcado por acúmulo de gordura dolorosa e simétrica nos membros — especialmente pernas e, em muitos casos, braços. A desproporção entre tronco e membros chama atenção, e as dietas convencionais raramente reduzem o volume nas áreas afetadas.
Sinais e sintomas característicos:
– Aumento de volume bilateral nas pernas, com “colotes” ou aspecto de culote e gordura difusamente dolorida ao toque.
– Facilmente surgem hematomas, mesmo com traumas leves.
– Pés costumam ser poupados (sinal do punho ou “cuff sign” no tornozelo).
– Sensação de peso, hipersensibilidade e piora no calor ou no período pré-menstrual.
Fatores de risco e gatilhos:
– Histórico familiar positivo.
– Fases de variação hormonal (puberdade, gestação, menopausa).
– Ganho de peso agrava o quadro, mas não é a causa primária.
Quando coexistem: pistas-chave
A sobreposição é frequente. Em pacientes com lipedema, 39% apresentam varizes e mais de 50% têm telangiectasias. Essa associação potencializa sintomas como peso, dor e edema, além de dificultar o diagnóstico. Três pistas úteis:
– Se o inchaço melhora nitidamente com elevação das pernas e compressão, a insuficiência venosa pode ser importante no quadro.
– Se a dor é difusa e piora ao toque leve, especialmente em áreas típicas do lipedema, a causa central provavelmente é o lipedema.
– Se há vasinhos e varizes visíveis, mas o desconforto permanece mesmo após tratar a circulação, investigue lipedema como gerador principal de sintomas.
Má circulação venosa no lipedema: o que acontece nas pernas
Quando a drenagem venosa é ineficiente, a pressão dentro das veias das pernas sobe, favorecendo extravasamento de líquido para os tecidos. Em quem tem lipedema, esse terreno já é mais vulnerável por alterações na microcirculação, aumento da inflamação local e deposição anômala de gordura dolorosa. O resultado? Mais inchaço, sensação de peso e desconforto ao toque.
Telangiectasias e vasinhos também são comuns nessa associação. Embora pequenos, eles sinalizam sobrecarga microvascular. Em fases avançadas, o edema persistente pode agravar a fibrose tecidual, dificultar a mobilidade e reduzir a resposta a terapias conservadoras. Tratar a insuficiência venosa, portanto, não é apenas estético: ajuda a quebrar o ciclo inflamatório que amplifica o lipedema.
Lipedema varizes: quando a associação piora os sintomas
Nos casos de lipedema varizes, atividades diárias como ficar em pé por longos períodos, viagens longas ou exposição a calor intenso intensificam os sintomas. Pacientes descrevem um padrão típico: pernas “explodem” de cansaço ao fim do dia, melhoram com compressão e, ainda assim, permanecem doloridas ao toque. É o sinal de que a componente venosa e a adiposa inflamatória estão atuando juntas.
Três consequências práticas dessa associação:
– Menor tolerância ao sedentarismo: ficar parado agrava rapidamente a congestão venosa e o edema.
– Maior risco de progressão de vasinhos para varizes mais visíveis, se nada for feito.
– Pior resposta a intervenções isoladas: só tratar a veia ou só tratar a gordura não resolve plenamente — é preciso enxergar o conjunto.
Tratamentos que funcionam: do conservador ao avançado
Medidas conservadoras que aliviam hoje
Base do tratamento para ambas as condições, essas estratégias reduzem sintomas e preparam o corpo para intervenções mais definitivas quando indicadas:
– Meias de compressão graduada: escolhidas por classe e medida correta, diminuem o refluxo venoso, controlam o edema e protegem a microcirculação. Úteis no dia a dia e indispensáveis em viagens longas.
– Movimento inteligente: caminhada, bicicleta e hidroginástica ativam a panturrilha, o “coração periférico”. Exercícios de baixo impacto, com regularidade, são superiores a treinos esporádicos intensos.
– Controle de peso e composição corporal: a obesidade agrava tanto a insuficiência venosa quanto o lipedema. Foco em melhora de hábitos alimentares, sono e estresse dá resultados mais consistentes que dietas restritivas.
– Manejo do calor e da postura: evitar banhos muito quentes, saunas prolongadas e longos períodos em pé ou sentado. Pausas ativas com flexão plantar e dorsiflexão ajudam a bombear o sangue.
– Terapias físicas: drenagem linfática manual por profissional habilitado, quando bem indicada, traz conforto em casos selecionados de lipedema. Bandagens e compressão intermitente podem ser úteis.
Dica prática: teste duas a quatro semanas de compressão, ajuste de rotinas e exercícios. A resposta ao “pacote conservador” já dá pistas de qual componente pesa mais no seu quadro.
Tratamento das varizes: do consultório à cirurgia
O objetivo é reduzir o refluxo venoso, melhorar a hemodinâmica e aliviar sintomas. A escolha depende do mapeamento com ultrassom Doppler e da anatomia venosa individual.
– Escleroterapia (vasinhos e algumas varizes): injeção de substâncias esclerosantes em consultório, com ou sem apoio de realidade aumentada e ultrassonografia.
– Termoablação endovenosa (laser ou radiofrequência): técnica minimamente invasiva que fecha veias doentes por calor, com rápida recuperação.
– Espuma densa guiada por ultrassom: útil em veias tortuosas ou em pacientes que não podem fazer termoablação térmica.
– Cirurgia convencional (flebectomias e safenectomias): indicada em casos específicos ou quando as demais técnicas não são viáveis.
Benefícios esperados:
– Redução de dor, peso e edema.
– Menos episódios de inflamação cutânea e melhor estética.
– Preparo do terreno para tratar o lipedema com mais conforto.
Importante: como destacado na prática clínica, cirurgias de varizes costumam ter aprovação mais fácil por convênios. Ainda assim, operar sem confirmar que a veia é a principal responsável pelos sintomas pode levar a decepções. Avaliação criteriosa é indispensável.
Tratamento do lipedema: priorizar a causa
Se o lipedema é o motor principal dos sintomas, ele deve ser priorizado. A abordagem é multimodal:
– Conservador estruturado: compressão adequada, fisioterapia, atividade física orientada, educação em saúde, manejo de dor e inflamação.
– Metabolismo e estilo de vida: plano alimentar anti-inflamatório individualizado, sono de qualidade e controle do estresse. Suporte psicológico pode ajudar na adesão.
– Lipoaspiração para lipedema: em casos selecionados, reduz volume doloroso, melhora mobilidade e qualidade de vida. Técnicas com infiltração tumescente, cânulas adequadas e respeito a estruturas linfáticas são essenciais para segurança.
Pontos-chave sobre lipoaspiração:
– Pode, indiretamente, melhorar a hemodinâmica pela redução de peso e volume nas pernas.
– Requer planejamento e equipe experiente. A compressão pós-operatória e a reabilitação são parte do sucesso.
– A aprovação por convênios costuma ser mais difícil do que em cirurgias de varizes; documentação clínica robusta ajuda na análise.
Para muitos pacientes, um plano integrado — tratar a insuficiência venosa quando significativa e abordar o lipedema de forma sistemática — oferece o melhor resultado.
O que tratar primeiro? Uma sequência prática
Decidir a ordem das intervenções evita retrabalhos e potencializa ganhos. Três princípios orientam a priorização:
– Identificar a causa dominante dos sintomas atuais.
– Começar pelo que agrega segurança e melhora global da função.
– Evitar “atalhos administrativos” (como operar só o que o convênio cobre) que não resolvem o problema real.
Teste terapêutico e critérios de decisão
– Faça um período de 2 a 6 semanas de medidas conservadoras intensivas (compressão, exercícios, ajustes de rotina).
– Monitore sintomas com uma escala simples (0 a 10) para dor, peso nas pernas e inchaço, além de fotos seriadas.
– Realize ultrassom Doppler venoso para mapear refluxo, diâmetros e pontos de fuga; associe avaliação clínica dirigida ao lipedema.
Interprete assim:
– Grande melhora com compressão e elevação + Doppler com refluxo relevante: tendência a priorizar tratamento venoso.
– Persistência de dor ao toque, desproporção corporal típica, hematomas fáceis + pouca resposta à compressão: priorizar tratamento do lipedema.
– Evidência de ambos ativos: sequência combinada, iniciando pelo que mais limita sua vida (por exemplo, dor intensa do lipedema), enquanto já corrige pontos venosos críticos que pioram o edema.
Exemplo de plano para casos de lipedema varizes
– Semana 0 a 2: educação, meias de compressão calibradas, início de caminhada diária, ajustes ambientais (menos calor, mais pausas ativas).
– Semana 2 a 6: se sintomas de refluxo persistem e o Doppler confirma insuficiência, considerar escleroterapia ou termoablação de veias-alvo. Reavaliar escala de sintomas.
– Mês 2 a 4: intensificar reabilitação e, se lipedema for dominante, preparar para lipoaspiração específica (quando indicada), com planejamento de compressão e fisioterapia pós-operatória.
– Após cada etapa: checar objetivos funcionais (caminhar sem dor, reduzir número de pausas por cansaço, retomar atividades) e ajustar compressão.
Esse roteiro flexível permite individualizar o cuidado e evita que o tratamento de lipedema varizes vire uma sequência de tentativas desconexas. O acompanhamento próximo garante correções de rota conforme sua resposta.
Hábitos e prevenção: o que você controla faz diferença
Mudanças simples e consistentes reduzem sintomas, previnem progressão e dão sustentação aos tratamentos.
Rotina de movimento:
– Caminhe 30 a 45 minutos na maioria dos dias da semana.
– Faça pausas ativas a cada 50 a 60 minutos se trabalha sentado ou em pé.
– Priorize exercícios aquáticos em épocas quentes — a água fria e a pressão hidrostática aliviam a congestão.
Cuidados com a compressão:
– Use meias pela manhã, quando as pernas ainda estão menos inchadas.
– Ajuste a classe de compressão com seu médico: conforto e adesão são mais importantes do que “apertar demais”.
– Tenha pelo menos dois pares para rodízio e manutenção.
Alimentação e estilo de vida:
– Construa um prato anti-inflamatório: vegetais variados, proteínas magras, gorduras de qualidade e carboidratos integrais em porções adequadas.
– Hidrate-se bem; a desidratação piora a fadiga muscular e a viscosidade sanguínea.
– Durma 7 a 9 horas: sono ruim amplifica a percepção de dor e o apetite.
– Gerencie o estresse com técnicas de respiração, mindfulness ou terapia breve; a dor do lipedema tem componente sensorial e emocional.
Evite agravantes:
– Calor excessivo, banhos muito quentes, saunas prolongadas.
– Roupas que comprimam regiões específicas e prejudiquem o retorno venoso.
– Sedentarismo e longas viagens sem meias de compressão e sem pausas para caminhar.
Monitoramento inteligente:
– Fotografe pernas e marque pontos de referência para comparar volume e vasos.
– Use um diário simples de sintomas para identificar gatilhos (calor, ciclo hormonal, alimentos específicos).
– Leve esse registro às consultas; decisões ficam mais objetivas e personalizadas.
Convênios, custos e como se preparar
A realidade prática pesa: procedimentos para varizes costumam receber aprovação mais fácil dos convênios do que intervenções para lipedema, como a lipoaspiração. Ainda assim, há caminhos para defender o que você precisa.
Como aumentar a chance de aprovação
– Documente sintomas e impacto funcional: relate limitações no trabalho, dor ao caminhar, necessidade de pausas frequentes, uso de analgésicos.
– Exames direcionados: ultrassom Doppler com laudo detalhado para varizes; avaliação clínica e funcional para lipedema, com fotos e medidas.
– Plano terapêutico sequencial: mostre que há critério — por exemplo, controle conservador falhou, compressão foi testada, e há critérios técnicos para o procedimento.
– Parecer multidisciplinar: relatórios de cirurgião vascular, fisioterapeuta e, quando necessário, nutricionista e psicólogo, fortalecem o pedido.
– Recurso bem feito: se houver negativa, solicite por escrito os motivos e reenvie com complementos objetivos (critérios clínicos, diretrizes, evolução de sintomas).
Dica: mesmo quando o convênio aprova o tratamento venoso e ainda não aceita a intervenção para lipedema, não perca o foco do plano global. Trate o que ajuda agora — sem abandonar o objetivo de abordar a causa principal.
Escolhendo a equipe certa e acompanhando resultados
– Procure especialista com experiência específica em varizes e lipedema. A curva de aprendizado importa especialmente na lipoaspiração voltada ao lipedema.
– Alinhe expectativas: qual sintoma deve melhorar primeiro? O que é estético e o que é funcional? Qual será o papel da compressão no pós-operatório?
– Estabeleça métricas: escalas de dor, distância caminhada sem pausa, número de dias bons na semana, necessidade de medicação.
– Faça revisões periódicas: ajuste da compressão, reavaliação venosa e readequação do plano de exercícios.
Seja protagonista: leve suas dúvidas, peça que o médico explique as opções com prós e contras e participe das decisões. Essa parceria aumenta a adesão e a satisfação com os resultados.
O que você precisa levar daqui
Varizes e lipedema são comuns e, muitas vezes, caminham juntos. Entre 45% e 50% das mulheres terão varizes em algum momento, cerca de 11% convivem com lipedema, e 39% das pessoas com lipedema também têm varizes — além de mais da metade apresentar vasinhos. Essa sobreposição potencializa dor, peso e inchaço. Entender o eixo lipedema varizes é o primeiro passo para um cuidado eficaz.
Três aprendizados para colocar em prática:
– Diferencie sinais: varizes pioram ao longo do dia e aliviam com elevação; lipedema dói ao toque e mantém desproporção corporal típica.
– Trate de forma integrada: compressão, movimento, controle de peso e, quando necessário, intervenções venosas e lipoaspiração para lipedema, na ordem certa para o seu caso.
– Decida com dados: use ultrassom Doppler, diário de sintomas e resposta às medidas conservadoras para definir prioridades terapêuticas.
Agora é com você: marque uma avaliação com um cirurgião vascular familiarizado com lipedema, leve um registro simples de sintomas das próximas duas semanas e alinhe um plano sequencial. Quanto antes você organizar seu cuidado, mais rápido sentirá pernas leves, menos dor e mais disposição para viver o que importa.
O doutor Alexandre Amato, cirurgião vascular, discute a associação entre varízes e lipedema, duas condições comuns entre mulheres. Aproximadamente 45% a 50% das mulheres apresentam varízes ao longo da vida, enquanto 11% sofrem de lipedema. Entre as pacientes com lipedema, 39% apresentam varízes e mais da metade tem telangiectasias. Os sintomas de ambas as condições, como inchaço, dor e cansaço nas pernas, podem se confundir, tornando o diagnóstico e tratamento desafiadores. O tratamento das varízes pode beneficiar o lipedema, especialmente com o uso de meias elásticas e a prevenção da obesidade, que agrava ambas as condições. O tratamento cirúrgico das varízes é mais fácil de ser aprovado por convênios, mas é crucial identificar qual condição causa os sintomas antes de proceder. O tratamento do lipedema deve ser priorizado, e a lipoaspiração pode melhorar tanto o lipedema quanto as varízes, embora a aprovação do convênio possa ser mais difícil. O doutor enfatiza a importância de discutir opções de tratamento com um médico especialista e esclarecer todas as dúvidas antes de qualquer procedimento.