Por que falar de aterosclerose em 2026
A aterosclerose segue sendo a causa silenciosa por trás de muitos infartos, AVCs e dores nas pernas ao caminhar, mas 2026 chega com melhores ferramentas para preveni-la e tratá-la. Entender como a doença nasce, evolui e se manifesta permite agir cedo, antes do entupimento das artérias virar emergência. O foco é simples e poderoso: identificar riscos, corrigir hábitos, reconhecer sinais e tratar com base em evidências.
Embora possa atingir qualquer vaso sanguíneo, das coronárias às carótidas e artérias das pernas, a aterosclerose costuma dar pistas claras quando sabemos procurá-las. Este guia reúne estratégias práticas para reduzir o risco, aliviar sintomas como a claudicação e proteger cérebro, coração e membros. É um roteiro realista para cuidar melhor do seu sistema vascular.
O que muda agora
Os pilares continuam: parar de fumar, mover o corpo, escolher bem o que comer, hidratar-se e tratar pressão, colesterol e diabetes. A diferença é a precisão. Hoje combinamos metas personalizadas, exames mais acessíveis e um cuidado multidisciplinar que integra cirurgia vascular, cardiologia e neurologia. O resultado é um plano sob medida que cabe no seu dia a dia e previne eventos graves.
O que é a aterosclerose e como ela se forma
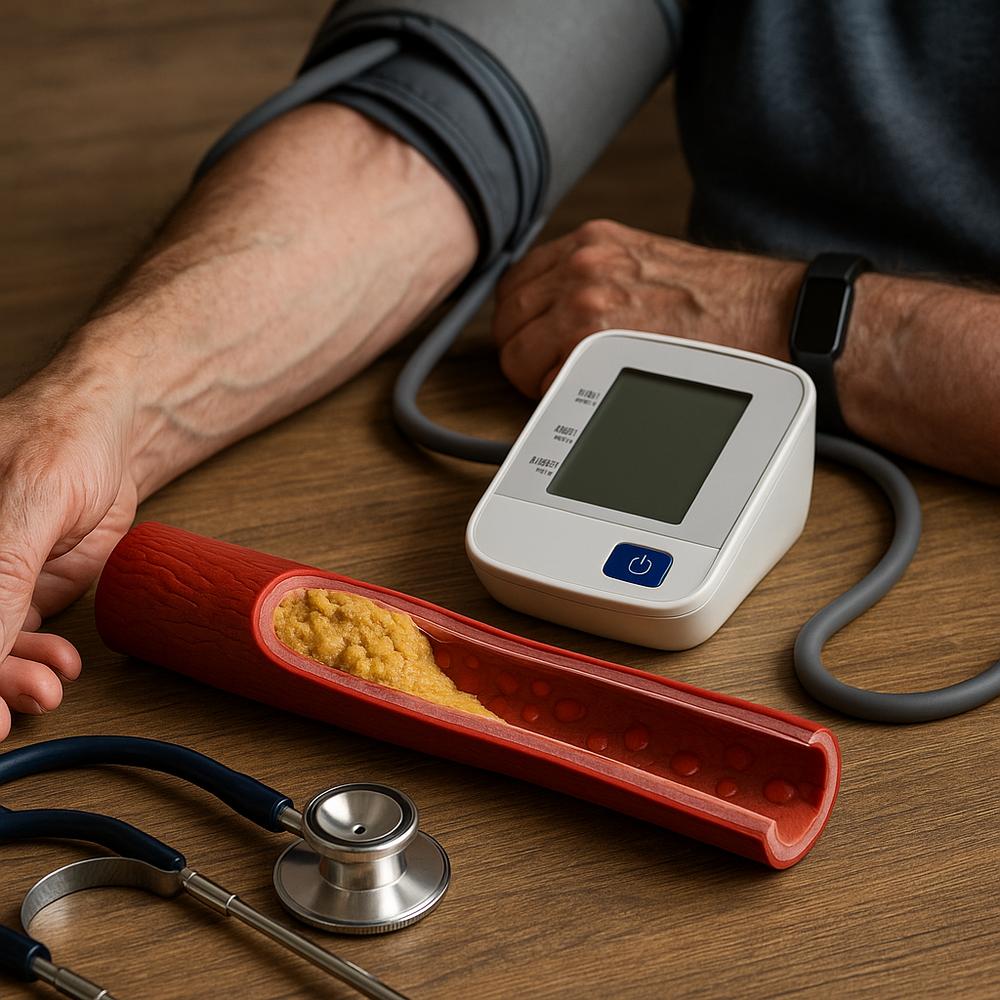
A aterosclerose é o acúmulo progressivo de gordura, cálcio e células inflamatórias na parede das artérias, formando “placas” que estreitam o fluxo de sangue. Com o tempo, essas placas podem endurecer a artéria, rachar, inflamar e até provocar coágulos que interrompem de vez a circulação. É um processo lento, mas acelerado por alguns hábitos e condições clínicas.
Em linguagem simples, imagine a artéria como um cano elástico por onde o sangue flui livremente. Pequenas agressões repetidas ao “revestimento interno” (o endotélio) permitem que o LDL-colesterol se infiltre. O corpo tenta reparar, mas, sem corrigir a causa, o remendo vira cicatriz e depois um bloqueio. Quando o sangue não chega, o músculo reclama com dor; quando falta ao cérebro ou ao coração, o risco é de AVC ou infarto.
Da placa ao entupimento: passo a passo
– Agressão ao endotélio: tabaco, hipertensão, glicose alta e inflamação crônica danificam a camada interna da artéria.
– Infiltração lipídica: partículas de LDL oxidado entram na parede e acionam células de defesa.
– Placa em crescimento: camadas de gordura, cálcio e tecido fibroso se acumulam; a artéria perde elasticidade.
– Estreitamento e isquemia: o fluxo diminui; sob esforço, surge dor (angina no peito, claudicação nas pernas).
– Ruptura e trombose: uma fissura na placa pode formar coágulo e bloquear o vaso de repente.
Onde ela ataca: cérebro, coração e pernas
– Coronárias: causa angina e infarto; pode reduzir capacidade para atividades simples.
– Carótidas e artérias cerebrais: aumenta risco de AVC isquêmico; pode dar aviso com episódios breves de fraqueza, dormência ou perda visual.
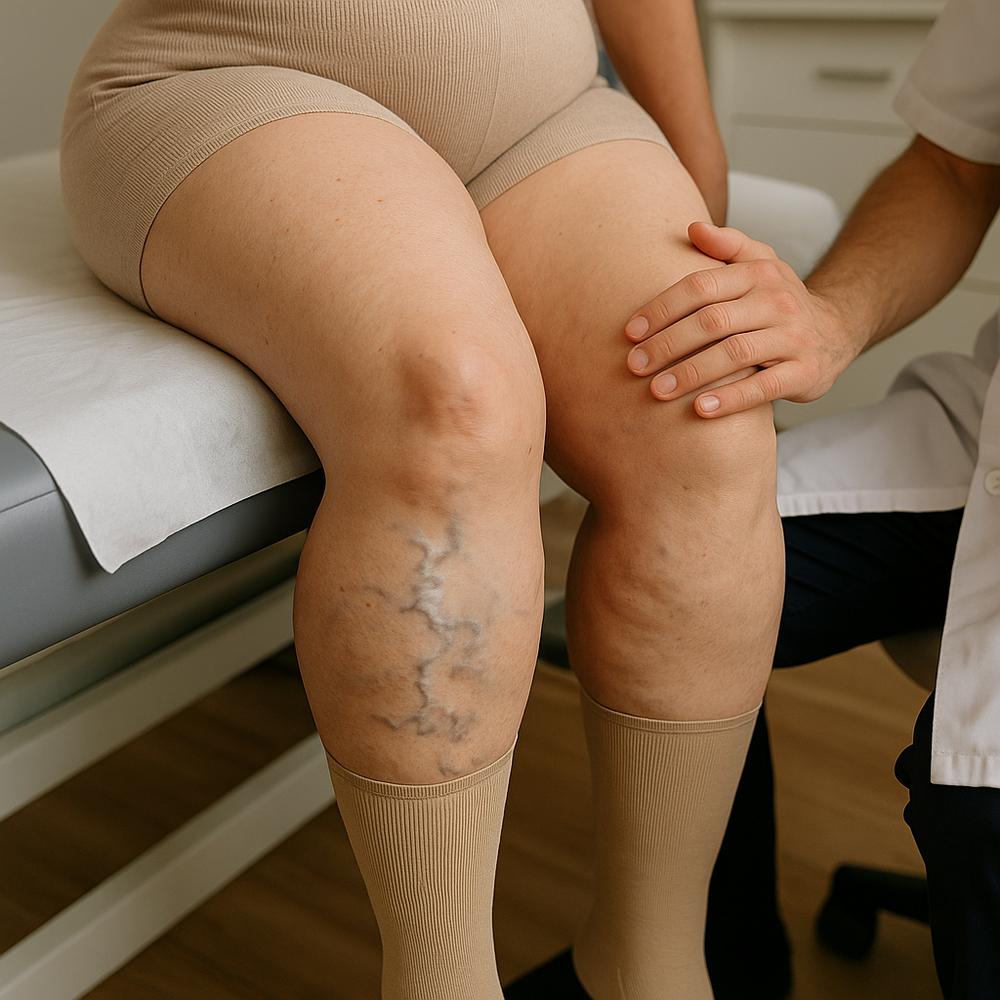
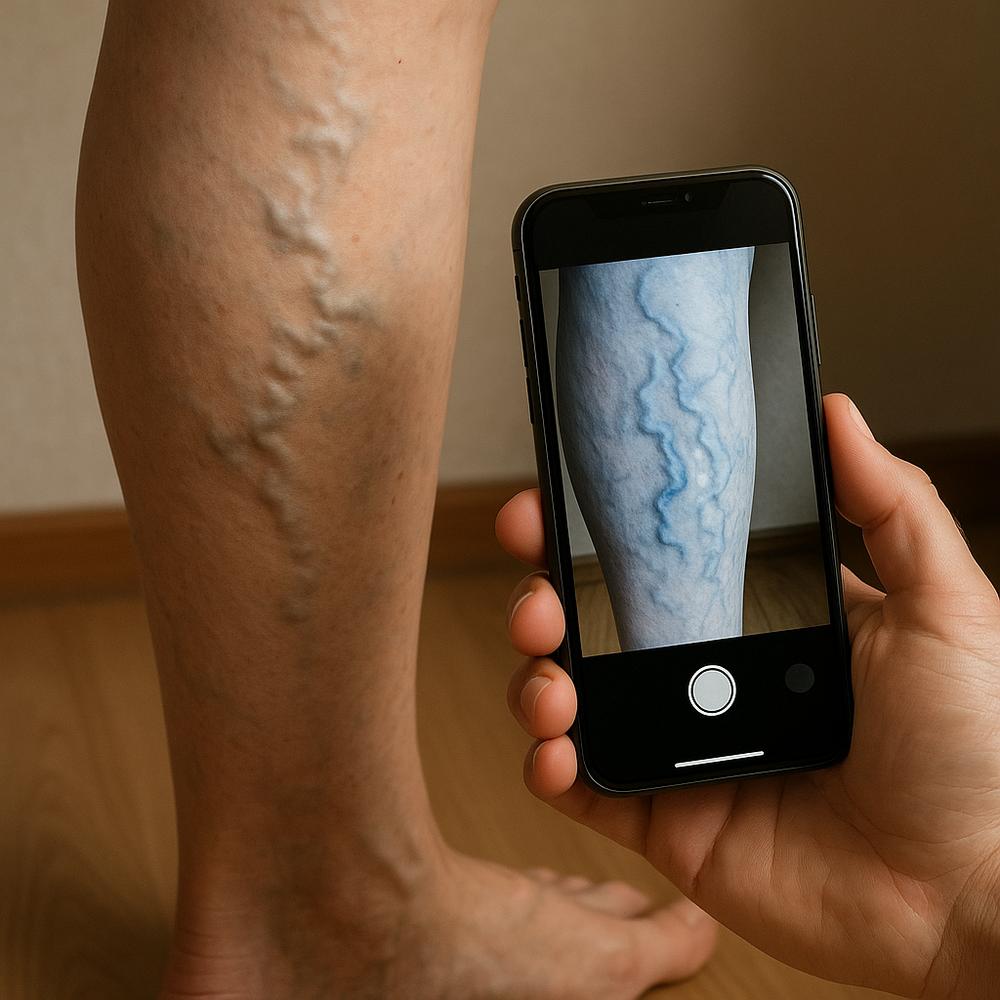
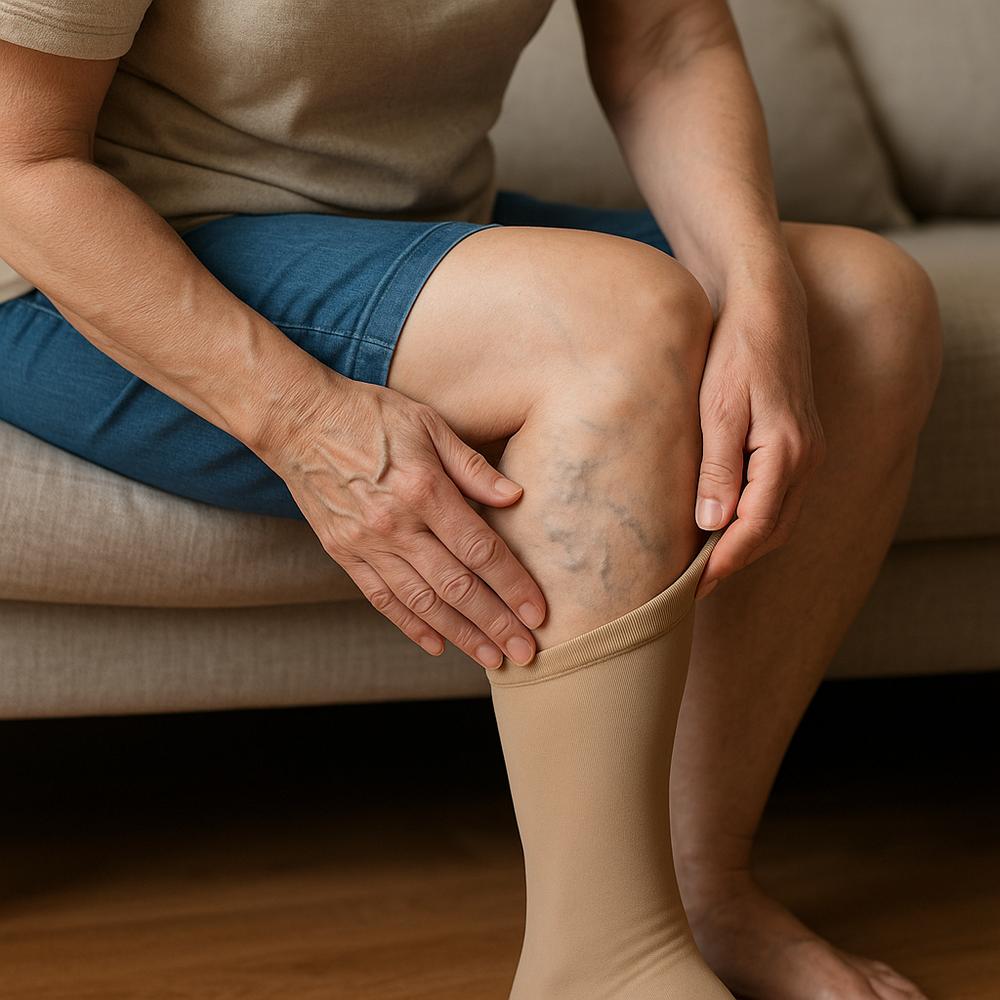
– Artérias das pernas: provoca dor ao caminhar (claudicação intermitente), piora de feridas nos pés e, em casos graves, risco de perda do membro.
– Outras áreas: rins (hipertensão de difícil controle), aorta (placas complexas), e até disfunção erétil como marcador de circulação comprometida.
Fatores de risco que aceleram a doença
Nem tudo está sob nosso controle, mas muito do que empurra a aterosclerose para frente pode ser modificado. Ao entender seus gatilhos, você escolhe onde agir primeiro para ganhar resultados rápidos e sustentáveis.
O que você controla hoje
– Tabagismo: o cigarro inflama, estreita as artérias e oxida o LDL; parar é a medida isolada mais poderosa para frear a progressão.
– Sedentarismo: músculos inativos pedem menos sangue; o sistema vascular perde eficiência. Caminhadas regulares melhoram fluxo e reduzem dor.
– Alimentação ultraprocessada: excesso de sal, açúcar e gorduras trans eleva pressão e colesterol aterogênico.
– Hidratação inadequada: desidratação leve e crônica pode aumentar a viscosidade do sangue e piorar sintomas de claudicação.
– Consumo de álcool em excesso: eleva pressão e triglicerídeos; moderação é essencial.
– Estresse e sono ruim: aumentam hormônios que pressionam o endotélio e sabotam escolhas saudáveis no dia seguinte.
O que monitorar com seu médico
– Hipertensão: a pressão alta machuca a parede arterial; metas personalizadas protegem coração, cérebro e rins.
– Dislipidemia: LDL elevado e HDL baixo alimentam a placa; alguns perfis de partículas são especialmente agressivos.
– Diabetes e pré-diabetes: glicose alta glica proteínas e acelera a inflamação vascular.
– Doença renal crônica: altera o metabolismo de cálcio e fósforo, favorecendo calcificações.
– Doenças inflamatórias autoimunes: inflamação sistêmica acelera lesões endoteliais.
– Histórico familiar precoce: infarto ou AVC em parentes jovens sugere risco genético aumentado.
– Apneia do sono: quedas de oxigênio noturnas elevam a pressão e o estresse oxidativo.
Dica prática: liste seus três principais fatores de risco e escolha um para atacar nas próximas quatro semanas. Concentre esforços, celebre pequenas vitórias e avance para o próximo.
Como reconhecer cedo e confirmar o diagnóstico
A aterosclerose costuma ser silenciosa até apertar o fluxo. Aprender a reconhecer seus sinais e procurar os exames certos evita sustos. O objetivo é capturar a doença cedo, quando mudanças de estilo de vida e remédios impedem complicações.
Sinais e sintomas de alerta
– Dor nas pernas ao caminhar que melhora com repouso (claudicação), especialmente nas panturrilhas.
– Dor ou aperto no peito ao esforço (angina), falta de ar desproporcional à atividade.
– Episódios breves de fraqueza de um lado do corpo, fala enrolada ou perda visual temporária — sinais de isquemia cerebral transitória.
– Feridas em pés que demoram a cicatrizar, pele fria ou pálida nos dedos, queda de pelos nas pernas.
– Disfunção erétil de início recente pode sinalizar disfunção endotelial e placas iniciais.
Se algum desses sinais aparece, procure avaliação. Quanto mais cedo a circulação for estudada, maior a chance de reverter sintomas e evitar eventos maiores.
Exames que fazem a diferença
– Exame clínico vascular: avaliação de pulsos, coloração, temperatura da pele e ausculta de sopros nas artérias do pescoço.
– Índice tornozelo-braquial (ITB): compara a pressão no tornozelo com a do braço; valores baixos sugerem obstrução nas pernas.
– Ultrassom Doppler: método não invasivo para ver placas, medir fluxos e orientar conduta em carótidas e artérias periféricas.
– Angiotomografia e angioressonância: detalham anatomia, grau de estreitamento e ajudam a planejar procedimentos quando necessários.
– Testes cardiológicos: eletrocardiograma, teste ergométrico, ecocardiograma e, em casos selecionados, avaliação de cálcio coronariano ou angiotomografia de coronárias.
– Perfil laboratorial: colesterol com frações, triglicerídeos, glicemia, hemoglobina glicada, função renal e marcadores inflamatórios conforme indicação.
A escolha dos exames depende dos seus sintomas, idade e fatores de risco. Uma conversa franca com o médico alinha prioridades e evita exames desnecessários.
Tratamento em 2026: hábitos, remédios e acompanhamento
Tratar aterosclerose é combinar mudanças de estilo de vida com medicamentos de alto impacto e, em casos específicos, intervenções. A sequência importa: comece pelo que você pode aplicar hoje e mantenha acompanhamento regular para ajustar metas e dosagens.
Mudanças de estilo de vida que funcionam
– Pare de fumar: defina uma data, busque apoio comportamental e, se indicado, terapia de reposição de nicotina ou medicamentos.
– Caminhe com método: 30 a 45 minutos, 3 a 5 vezes por semana. Para claudicação, o treino intervalado (andar até surgir dor moderada, repousar, repetir) aumenta a distância percorrida.
– Fortaleça e alongue: exercícios de resistência 2 vezes por semana melhoram uso de oxigênio pelos músculos e estabilidade articular.
– Coma com intenção: priorize vegetais, frutas, grãos integrais, leguminosas, peixes, azeite de oliva, castanhas; reduza ultraprocessados, açúcar, gorduras trans e excesso de sal.
– Hidrate-se: água ao longo do dia ajuda o sistema circulatório e pode reduzir a sensação de peso nas pernas, principalmente em dias quentes.
– Cuide dos pés: inspeção diária, calçados adequados e tratamento de micoses e calos previnem feridas difíceis de cicatrizar.
– Gerencie estresse e sono: técnicas de respiração, pausas ativas e 7 a 8 horas de sono consolidam hábitos e controlam pressão.
Pequenos ajustes somam grandes resultados. Se caminhar 45 minutos parece impossível, comece com 10. O importante é criar consistência.
Medicamentos baseados em evidências
– Controle do colesterol: estatinas de alta intensidade são a base para reduzir LDL e estabilizar placas. Se necessário, combine com ezetimiba ou terapias adicionais em casos selecionados.
– Antiplaquetários: aspirina ou alternativas conforme indicação reduzem o risco de trombose em placas instáveis; a escolha depende do seu perfil de risco e histórico.
– Pressão arterial: IECA, BRA, bloqueadores de canal de cálcio, diuréticos ou combinações; a meta é proteger órgãos-alvo sem efeitos colaterais limitantes.
– Diabetes: além de metformina, classes modernas podem ajudar no controle metabólico e cardiovascular em pacientes elegíveis; discuta opções individualizadas.
– Dor de claudicação: em casos específicos, medicamentos vasodilatadores e reabilitação supervisionada ampliam a distância de caminhada.
Ajustes finos acontecem ao longo do tempo. Por isso, consultas regulares, exames de seguimento e adesão diária são partes do tratamento, não detalhes.
Quando é hora de intervir: procedimentos vasculares
A maioria das pessoas com aterosclerose melhora muito com hábitos e remédios. Intervenções endovasculares ou cirúrgicas entram em cena quando há ameaça de perda de órgão, sintomas limitantes que não cedem ou alto risco de evento agudo.
Coração e carótidas
– Coronárias: angioplastia com stent restaura o fluxo em obstruções relevantes, especialmente em quadro agudo ou sintomático. Em doença extensa, a cirurgia de revascularização (pontes) pode ser preferível.
– Carótidas: placas que causam sintomas neurológicos ou estreitamento acentuado exigem avaliação para endarterectomia (limpeza da artéria) ou stent carotídeo. A decisão considera anatomia, risco cirúrgico e tempo desde os sintomas.
Em todos os cenários, o tratamento clínico continua obrigatório. O stent não substitui a mudança de hábitos — ele ganha poder quando você mantém o terreno biológico desfavorável às placas.
Pernas e circulação periférica
– Claudicação: antes de qualquer procedimento, o padrão-ouro é reabilitação supervisionada e controle agressivo de fatores de risco.
– Isquemia crítica: dor em repouso, feridas que não cicatrizam ou ameaça ao membro pedem intervenção rápida. Opções incluem angioplastia com balão/stent ou pontes cirúrgicas (bypass).
– Pós-procedimento: caminhar regularmente, manter a terapia antiplaquetária e cuidar dos pés reduz o risco de reoclusão.
Decisões são multidisciplinares: cirurgião vascular, cardiologista e neurologista colaboram para reduzir riscos e otimizar resultados.
Seu plano de 90 dias para vencer a aterosclerose
Três meses bastam para transformar sua relação com a circulação. O segredo é foco, metas simples e acompanhamento. Use este roteiro como ponto de partida e ajuste com seu médico conforme seu contexto.
Semanas 1 a 4: fundamentos e primeiros ganhos
– Agenda de saúde: marque consulta para revisar pressão, exames de colesterol, glicemia e fatores de risco. Leve sua lista de dúvidas.
– Tabaco zero: escolha a data D; avise amigos e família; combine estratégias de substituição para momentos de gatilho.
– Caminhada progressiva: 10 a 15 minutos por dia, 5 vezes por semana. Claudicação? Use o método intervalado: caminhe até dor moderada, descanse, repita por 30 minutos.
– Prato ativo: metade do prato com vegetais; inclua feijão/lentilha 3 vezes na semana; troque fritura por grelhado/assado; prefira água às bebidas açucaradas.
– Hidratação: 6 a 8 copos de água ao longo do dia, salvo restrições médicas. Leve uma garrafa e meta de terminar duas vezes.
– Rotina do sono: horário fixo para deitar e levantar; quarto escuro e silencioso; reduza telas 1 hora antes.
Marco de sucesso: caminhar sem parar por 20 minutos e sentir menos peso nas pernas. Se precisar, registre progresso em um aplicativo ou caderno.
Semanas 5 a 8: lapidar e consolidar
– Intensidade com segurança: aumente a caminhada para 30 a 40 minutos, 4 a 5 vezes por semana; inclua 2 sessões de fortalecimento (peso corporal já vale).
– Revisão de medicamentos: ajuste de doses para alcançar metas de pressão e LDL conforme orientação.
– Cardápio inteligente: inclua peixe 2 vezes/semana; castanhas (pequena porção) 4 vezes/semana; reduza carnes processadas; teste novas receitas de legumes.
– Cuidado com os pés: inspeção diária, corte de unhas adequado, meias sem costura; qualquer ferida merece atenção imediata.
– Gerenciamento do estresse: 10 minutos/dia de respiração diafragmática ou meditação; micro-pausas a cada 90 minutos de trabalho.
Marco de sucesso: ITB ou exames de controle com melhora; maior distância percorrida antes da dor; pressão arterial mais estável.
Semanas 9 a 12: consolidar e proteger para o longo prazo
– Treino por metas: escolha um parque ou circuito de 3 a 5 km e use como referência para medir evolução.
– Alimentação fora de casa: estratégias simples — peça salada de entrada, troque refrigerante por água com gás, evite molhos cremosos e frituras.
– Checagem multidisciplinar: conforme necessidade, alinhe acompanhamento entre clínica médica, cardiologia, cirurgia vascular e neurologia.
– Pós-90 dias: transforme metas em hábitos. Agende revisitização trimestral de metas e semestral de exames.
Marco de sucesso: sentir-se no comando da própria saúde vascular. Quando os números (pressão, LDL, glicemia) melhoram junto com seu fôlego, você está no caminho certo.
Perguntas frequentes e respostas diretas
– Dói sempre? Não. A aterosclerose pode ser silenciosa por anos; por isso, rastrear riscos é vital.
– Só idosos têm? Não. Jovens com múltiplos fatores de risco também desenvolvem placas.
– Beber água ajuda? Sim, manter-se bem hidratado favorece a circulação e o desempenho no exercício, mas não substitui outras medidas.
– Remédios curam? Eles estabilizam e podem regredir parcialmente placas, reduzindo risco. A base ainda é estilo de vida consistente.
– Posso voltar a caminhar sem dor? Em muitos casos, sim. Treino estruturado e controle de fatores de risco aumentam significativamente a distância de marcha.
Chegou a sua vez de agir. Faça hoje o inventário dos seus fatores de risco, escolha uma meta para a próxima semana e marque uma conversa com seu médico para personalizar o plano. A aterosclerose não precisa te surpreender — com hábitos inteligentes, tratamento bem indicado e acompanhamento multidisciplinar, você protege seu cérebro, seu coração, suas pernas e ganha anos de vida ativa.
O vídeo aborda a aterosclerose, uma doença comum causada pelo acúmulo de cálcio e gordura nas paredes dos vasos sanguíneos. Ela pode afetar qualquer artéria do corpo, incluindo as cerebrais, coronárias e das pernas. Hábitos como tabagismo, sedentarismo e falta de exercícios aceleram o processo. A aterosclerose causa dor (claudicação) devido à redução do fluxo sanguíneo para os músculos. O tratamento envolve mudanças no estilo de vida, como parar de fumar, controlar a diabetes e a pressão alta, além da hidratação adequada. A doença exige uma abordagem multidisciplinar com especialistas em cirurgia vascular, cardiologia e neurologia.