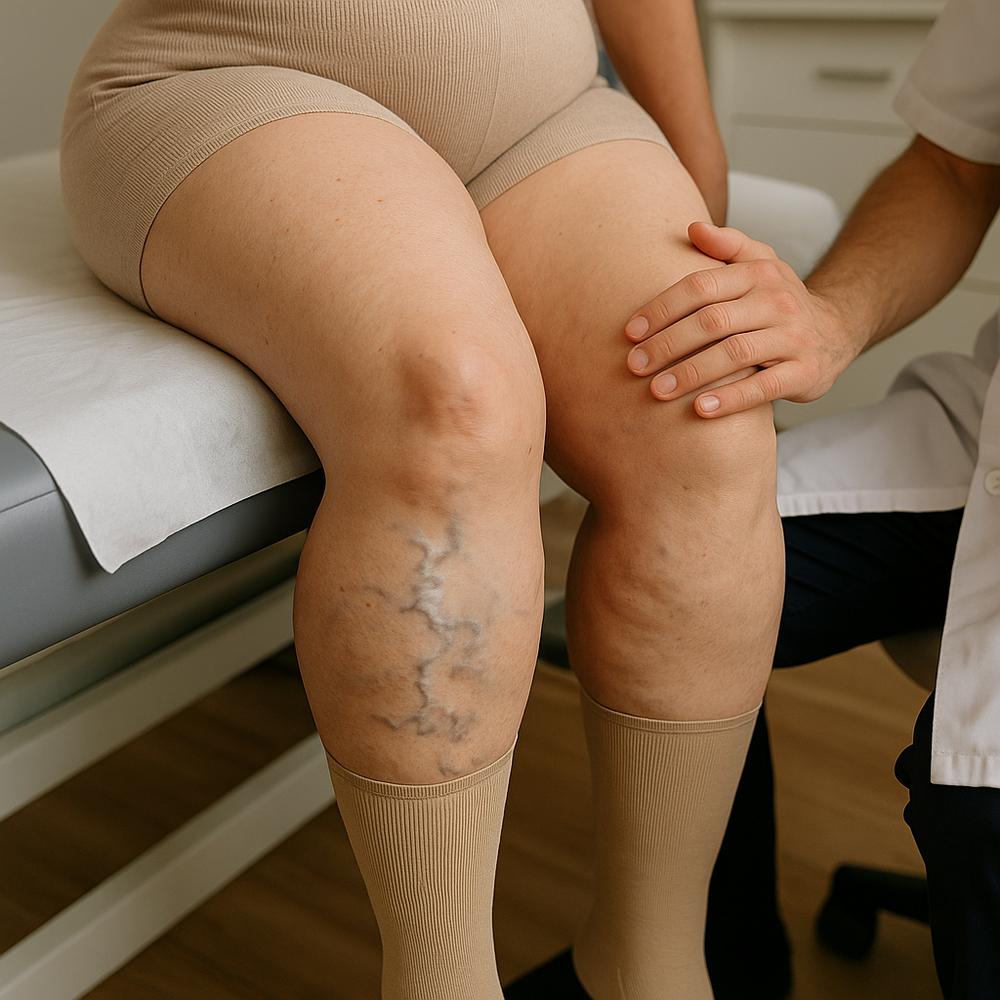
Por que tratar varizes em quem tem lipedema exige outra estratégia
Quem convive com dor, sensibilidade e volume aumentado nas pernas sabe: o incômodo das veias saltadas e dos vasinhos não é só estético. Em casos de lipedema, porém, há uma regra de ouro que muda todo o planejamento: primeiro estabilizar a doença de base, depois cuidar das varizes. Ignorar essa sequência costuma gerar frustração, recidivas mais rápidas e resultados inferiores. É por isso que a abordagem correta coloca o diagnóstico e o controle do lipedema no centro da estratégia, antes de qualquer agulha, laser ou espuma. Ao longo deste guia prático, você vai entender passo a passo como alinhar lipedema varizes com segurança, eficácia e durabilidade, usando critérios objetivos para saber a hora certa de agir e quais escolhas fazem a diferença no curto e no longo prazo.
Estabilização do lipedema: o passo zero
Diagnóstico e estadiamento precisos
O primeiro passo é confirmar se os sintomas e o formato corporal correspondem ao lipedema e em qual estágio a doença se encontra. O quadro típico envolve dor ao toque, tendência a hematomas, desproporção entre tronco e membros inferiores e edema que piora ao longo do dia, mas não deixa “covinha” quando pressionado. Esse mapeamento orienta metas realistas e define o nível de suporte necessário.
– Avaliação clínica dirigida: histórico de ganho de volume a partir da puberdade, ciclos hormonais, gestações e flutuações com dieta.
– Exame físico: distribuição simétrica de gordura em pernas e, em alguns casos, braços; sensibilidade aumentada; pés geralmente poupados.
– Diferencial com linfedema: no lipedema, o sinal de Stemmer costuma ser negativo e o edema é predominantemente gorduroso e inflamatório.
– Documentação fotográfica e medidas: circunferências, bioimpedância (quando disponível) e registro da dor (0–10) para acompanhar evolução.
Estimativas atuais sugerem que o lipedema afete uma parcela relevante das mulheres, muitas vezes sem diagnóstico. Ter clareza sobre o estágio e a atividade inflamatória é o que direciona o timing dos cuidados vasculares.
Plano multidisciplinar e hábitos que controlam a inflamação
Estabilizar não é “esperar passar”; é agir em várias frentes ao mesmo tempo. A meta é reduzir inflamação, controlar sintomas e dar previsibilidade ao dia a dia. Na prática, duas a três semanas já mostram sinais de melhora, mas a consolidação costuma levar alguns meses.
– Nutrição anti-inflamatória personalizada: foco em comida de verdade, proteínas adequadas, fibras, cores no prato e controle de ultraprocessados, álcool e açúcar. Ajustes finos de carboidrato ajudam a modular retenção hídrica.
– Fisioterapia e terapia descongestiva: drenagem linfática manual bem indicada, bandagens quando necessário e educação postural. Evite manobras agressivas.
– Treino com propósito: exercícios de baixo impacto (caminhada, bicicleta, elíptico), hidroginástica e musculação com progressão suave. A musculatura forte melhora a bomba venosa e linfática.
– Compressão sob medida: meias ou calças compressivas que não machuquem nem “cortem” a pele. Teste modelos, tecidos e pressões diferentes até achar o ideal.
– Sono, estresse e ritmo de vida: noites curtas e picos de estresse mantêm a inflamação acesa. Rotina previsível ajuda tanto quanto a dieta.
Um venoativo (como frações purificadas de flavonoides) pode auxiliar sintomas em casos selecionados, sempre avaliado pelo médico.
Gatilhos inflamatórios mais comuns (e como identificá-los)
Cada corpo reage de um jeito, mas alguns padrões se repetem. Montar seu “mapa de gatilhos” é essencial para manter o lipedema estável e garantir melhor resposta aos procedimentos vasculares depois.
– Dieta: excesso de sal, álcool no fim de semana, doces e pães brancos.
– Rotina: longos períodos sentada ou em pé, viagens prolongadas, calor intenso.
– Treino: cargas abruptas, exercícios pliométricos sem adaptação, pausas longas entre sessões.
– Hormônios: variações do ciclo e contraceptivos podem influenciar o edema.
Anote por 2 a 4 semanas o que come, como treina, quanto dorme e como estão dor e inchaço. Esse diário orienta ajustes de alto impacto com mínimo esforço.
Quando avançar para o vascular: sinais de que você está pronta
Checklist de estabilidade
A transição para tratar varizes e vasinhos é segura quando o terreno está preparado. Procure estes sinais:
– Dor e sensibilidade reduzidas em pelo menos 30% em relação ao início.
– Edema mais previsível e manejável, com menos flutuações intensas ao longo da semana.
– Rotina consolidada: alimentação, compressão e treinos aderidos por no mínimo 6 a 8 semanas.
– Reconhecimento claro dos próprios gatilhos e estratégias eficazes para contorná-los.
– Expectativas alinhadas: varizes e vasinhos podem melhorar muito, mas o lipedema segue exigindo manutenção.
Se a maioria dos itens está presente, a chance de um tratamento vascular eficaz e duradouro aumenta bastante.
Janela ideal para planejar procedimentos
Em geral, o melhor momento é quando a paciente relata semanas “parecidas” entre si, com menor variação de medidas e sintomas. Essa previsibilidade ajuda a equipe a dimensionar corretamente o plano, desde a dosagem de esclerosante até a escolha da fibra de laser, e reduz a possibilidade de surpresas no pós. É aqui que o binômio lipedema varizes começa a trabalhar a seu favor: a base estabilizada potencializa o ganho estético e funcional do tratamento venoso.
Ultrassom vascular: o exame que guia decisões
O que investigar no duplex mapeado
Antes de qualquer punção, espuma ou laser, o duplex scan (ultrassom vascular com mapeamento de refluxo) é obrigatório. Ele mostra o que os olhos não veem e protege você de tratar apenas a “ponta do iceberg”.
– Avaliar veias safenas (magna e parva): calibre, trajeto e presença de refluxo patológico.
– Procurar varizes profundas e perfurantes insuficientes que alimentam ramos superficiais.
– Analisar tributárias e confluências que podem orientar flebectomias direcionadas.
– Examinar ambos os membros e comparar padrões, mesmo que um lado incomode mais.
Critérios técnicos (como tempo de refluxo) variam ligeiramente entre serviços, mas a lógica é a mesma: identificar as fontes reais do problema para tratá-las na ordem certa.
Como o resultado muda o plano
O ultrassom determina a “árvore de decisão”. Em vez de escolher o método pela preferência do médico ou do paciente, a seleção é guiada pela fisiologia.
– Safena doente com refluxo claro: tende a exigir termoablação endovenosa (laser ou radiofrequência) ou espuma guiada por ultrassom, seguida de complementos superficiais.
– Sem refluxo troncular importante: foco em tributárias e telangiectasias com escleroterapia ou técnicas híbridas.
– Perfurantes incompetentes: podem demandar correção dirigida para evitar recidivas.
Essa personalização reduz retrabalho, minimiza punções desnecessárias e acelera a recuperação. Em outras palavras, é assim que lipedema varizes deixam de ser um jogo de tentativa e erro para virar um plano previsível.
Opções de tratamento de varizes e vasinhos após estabilização
Se a safena está doente: cuidar do “tronco” primeiro
Quando o duplex confirma refluxo importante nas safenas, a prioridade é tratar esse “tronco” antes dos ramos visíveis. Corrigir a via principal diminui a pressão no sistema e melhora a resposta das etapas seguintes.
– Termoablação endovenosa (laser ou radiofrequência): minimamente invasiva, sob anestesia tumescente. Alta no mesmo dia, menos hematomas que a cirurgia clássica e retorno rápido às rotinas.
– Espuma densa guiada por ultrassom (polidocanol, em protocolos aprovados): útil em veias tortuosas ou em casos selecionados; costuma requerer sessões adicionais.
– Flebectomias seletivas: microincisões para remover tributárias calibrosas, como complemento à termoablação.
Cuidados para quem tem lipedema:
– Planeje analgesia e compressão com antecedência para reduzir desconforto tátil no pós.
– Prefira volumes adequados de anestesia tumescente para minimizar dor e sangramento.
– Oriente expectativas sobre manchas temporárias e sensibilidade aumentada na área tratada.
Se não há refluxo da safena: foco em ramos e telangiectasias
Sem doença troncular, a estratégia é mais superficial e normalmente ambulatória. Aqui, a experiência do profissional em “misturar” métodos é o que melhora a taxa de sucesso.
– Escleroterapia líquida ou densa (ex.: polidocanol) para varizes de pequeno e médio calibre.
– Escleroterapia com glicose hipertônica (em serviços que utilizam) para vasinhos finos.
– Laser transdérmico para telangiectasias residuais ou de difícil acesso, como complemento.
– Microflebectomias para ramos mais grossos que alimentam “ninhos” de vasinhos.
Boas práticas que fazem diferença:
– Tratar de proximal para distal (da raiz para a ponta), respeitando o mapa do ultrassom.
– Sessões curtas e seriadas, com reavaliação a cada 4–6 semanas.
– Compressão por 3 a 7 dias após cada sessão, conforme o calibre tratado e tolerância.
Cuidados no intra e no pós-procedimento em quem tem lipedema
Alguns ajustes simples melhoram muito conforto e resultados em pacientes com lipedema.
– Escolha da meia: modelos que não “cortem” a panturrilha, podendo incluir peças tipo capri/bermuda para distribuir pressão. Faixa de 20–30 mmHg costuma ser bem tolerada; ajuste individual é essencial.
– Medidas anti-inflamatórias: gelo intermitente nas primeiras 24–48 horas, elevação de pernas e caminhadas leves a partir do mesmo dia.
– Rotina ativa precoce: retomar treinos de baixo impacto em 48–72 horas ajuda a circulação e reduz risco de trombose.
– Pele e manchas: fotoproteção rigorosa das áreas tratadas por 4–6 semanas e hidratação diária. Hipercromias residuais tendem a clarear com o tempo.
– Agenda de retorno: reavaliação clínica e, se necessário, ultrassonográfica em 6 a 12 semanas para ajustes finos.
O mais importante: cada intervenção deve respeitar o seu limiar de dor e sensibilidade. Protocolos “tamanho único” raramente funcionam bem no contexto de lipedema.
Roteiro prático: lipedema varizes em 3 etapas
1. Estabilize a base
– Confirme diagnóstico e estágio.
– Implante rotina de nutrição, fisioterapia, compressão e treino.
– Identifique e neutralize gatilhos inflamatórios.
– Alcance 6 a 8 semanas de estabilidade (dor menor, edema previsível).
2. Mapeie antes de tratar
– Faça duplex com mapeamento completo, mesmo que as queixas sejam localizadas.
– Decida a sequência baseada no achado: safena primeiro quando houver refluxo; ramos e vasinhos se não houver doença troncular.
– Alinhe expectativas e o plano de sessões, incluindo compressão e retornos.
3. Execute e mantenha
– Realize o procedimento indicado, com ajustes para conforto no lipedema.
– Reavalie em 6 a 12 semanas e trate complementos, se necessário.
– Sustente os hábitos que mantêm o lipedema estável; isso prolonga os resultados nas veias.
Este roteiro simples organiza o caminho e reduz a ansiedade. Na prática, transformar lipedema varizes em um plano de três atos aumenta a taxa de sucesso e diminui recidivas.
Dúvidas frequentes que atrapalham decisões (e respostas objetivas)
“Posso começar pelos vasinhos só para ‘dar um up’ rápido?”
Pode, mas não é o ideal se o lipedema estiver ativo. Em geral, o resultado dura menos e você pode precisar repetir sessões em curto intervalo. Estabilizar primeiro deixa a pele menos reativa e a parede das veias mais “comportada”, melhorando a resposta.
“Ultrassom é mesmo indispensável para vasinhos?”
Para telangiectasias isoladas, alguns serviços tratam sem duplex. Porém, em quem tem lipedema, o exame reduz o risco de “perder” veias nutridoras e encurta o caminho até um resultado consistente. É um investimento que evita retrabalho.
“Qual a melhor meia para mim?”
A melhor é a que você consegue usar. Tecidos mais macios, com cintura alta tipo legging/capri, costumam distribuir melhor a pressão. Teste marcas, tamanhos e classes de compressão sob orientação; conforto e adesão vencem a teoria.
“Lipedema some tratando as veias?”
Não. Tratar as veias melhora sintomas e estética, mas o lipedema permanece como uma condição crônica e manejável. O segredo é manter o controle da base para que os ganhos vasculares sejam duradouros.
Manutenção e prevenção: resultados que duram no dia a dia
Compressão inteligente e sob demanda
Nem toda perna precisa de 12 horas diárias de compressão. Em muitos casos, usar a meia em dias de maior permanência em pé, viagens e treinos é suficiente. Aprenda a “dosar” a compressão conforme sua agenda e sintomas.
– Tenha duas opções: uma mais firme para dias puxados e outra mais leve para manutenção.
– Substitua meias gastas: a vida útil média é de 4 a 6 meses de uso frequente.
– Combine com mobilidade: pausas de 3–5 minutos a cada 60–90 minutos sentada.
Treino, dieta e cuidado da pele
Musculação com foco em membros inferiores, núcleo e glúteos cria uma bomba venosa forte, reduz cansaço e aperfeiçoa o contorno. A dieta anti-inflamatória sustenta o terreno “calmo”. E a pele agradece cuidados simples, como hidratação diária e proteção solar, que aceleram a recuperação de microhematomas e manchas.
– 2 a 3 sessões semanais de força + 2 aeróbios leves são um bom ponto de partida.
– Proteína adequada em todas as refeições favorece recuperação muscular.
– Hidratação: 30–35 ml/kg/dia, ajustando por clima e treino.
Sinais de alerta e acompanhamento anual
Mesmo com tudo controlado, fique atenta a mudanças que merecem avaliação.
– Aumento súbito de dor, assimetria importante ou inchaço que não cede.
– Calor e vermelhidão persistentes em uma região.
– Vasinhos que “brotam” em mapa novo, fora do padrão habitual.
Uma consulta anual com duplex, quando indicado, ajuda a manter o jogo ganho. É nessa revisão que pequenos ajustes evitam grandes retrabalhos. Em pessoas com lipedema, esse olhar proativo é especialmente valioso.
Erros comuns que atrasam resultados (e como evitá-los)
Pular o diagnóstico e a fase de controle
Partir direto para a escleroterapia porque “é rápido” costuma render benefício curto. Sem estabilizar a base, os vasinhos tendem a reaparecer mais cedo. Reserve algumas semanas para ajustar rotina e inflamação; você ganhará meses de durabilidade no resultado.
Tratar só o que se vê, sem mapa ultrassonográfico
O olho enxerga o desenho superficial, mas não a fonte do problema. O duplex direciona a ordem dos tiros certos. Lembre-se: eficiência é fazer o necessário, na sequência correta, uma única vez.
Subestimar compressão e mobilidade
Meias desconfortáveis e longos períodos sentada sabotam o pós. Ajustar modelo e criar micro-hábitos de movimento (escadas, pausas, alongamentos) é simples e potente.
Expectativa desalinhada com a biologia
O lipedema não “some”, ele se mantém sob controle. Quando você entende isso, as escolhas ficam mais leves e estratégicas. A estética melhora e, mais importante, o conforto diário também.
Planejamento 2026: o que há de mais atual para combinar segurança e estética
Protocolos personalizados e híbridos
A tendência é combinar técnicas no mesmo plano terapêutico, guiadas pelo ultrassom e calibradas para sensibilidade do lipedema. Termoablação quando há refluxo troncular, microflebectomias seletivas e escleroterapia em camadas oferecem acabamento superior.
Anestesia tumescente precisa e recuperação acelerada
A técnica certa de tumescência reduz dor, sangramento e equimoses. Com isso, a volta ao trabalho geralmente ocorre em 24–72 horas, e ao treino leve em poucos dias. Em lipedema, pequenos detalhes — como temperatura da solução, cânulas adequadas e compressão precoce — fazem grande diferença.
Seguimento guiado por métricas
Fotos padronizadas, medidas de circunferência, escalas de dor e o próprio duplex no controle formam um painel objetivo de progresso. Essa base de dados evita decisões por “impressão” e fortalece a sensação de avanço real.
A síntese é simples e poderosa: lipedema varizes pedem um plano em duas marchas — estabiliza, mapeia e só então trata. Com isso, você troca procedimentos isolados por um projeto de resultado.
Exemplos práticos para visualizar o caminho
Caso A: vasinhos teimosos sem refluxo troncular
Paciente com dor leve, rotina estabilizada por 8 semanas e duplex sem refluxo de safena. Plano: 3 sessões de escleroterapia a cada 4–6 semanas, compressão por 5 dias após cada sessão e manutenção com treino de força. Resultado: clareamento progressivo, menos dor no fim do dia e nenhuma recidiva importante em 12 meses.
Caso B: varizes calibrosas com safena insuficiente
Paciente com dor moderada, gatilhos controlados e duplex confirmando refluxo da safena magna. Plano: termoablação da safena + microflebectomias segmentares, seguida de escleroterapia residual em 8 semanas. Compressão por 10 dias e retomada de aeróbio leve em 72 horas. Resultado: alívio de peso nas pernas em 2 semanas e estética refinada em 3 meses.
Esses cenários ilustram como a ordem das etapas e o mapa ultrassonográfico ditam o sucesso — e como a estabilidade do lipedema multiplica o efeito do tratamento venoso.
O que levar para a sua consulta
– Diário de 2 a 4 semanas com alimentação, treino, sono e intensidade de dor/edema.
– Fotos padronizadas (frente, costas, perfis) em boa luz, tiradas sempre no mesmo horário.
– Lista de sintomas com prioridade (dor, peso, cansaço, estética), para alinhar objetivos.
– Meias que você já testou: quais funcionaram, quais incomodaram e por quê.
– Histórico de tratamentos prévios de veias (se houver) e como foi a resposta.
Chegar preparada acelera o diagnóstico, encurta o tempo até a intervenção e melhora a precisão do plano. É você no controle, com a equipe certa ao lado.
Fechando o ciclo com segurança e confiança
Tratar varizes e vasinhos em quem tem lipedema funciona — desde que a sequência seja respeitada. Primeiro, dominar a base: diagnóstico correto, rotina anti-inflamatória e compressão que você tolera. Depois, mapear com ultrassom para descobrir o que realmente alimenta as veias visíveis. Só então escolher a técnica apropriada, executada no momento certo. Essa tríade transforma lipedema varizes de um desafio recorrente em uma jornada com começo, meio e manutenção clara.
Se você está pronta para dar o próximo passo, marque uma avaliação com uma equipe vascular habituada ao manejo de lipedema. Leve sua checklist, suas fotos e suas dúvidas. Com estratégia e constância, as pernas mais leves e bonitas deixam de ser promessa — e viram seu novo padrão.
O vídeo aborda como tratar varizes e vasinhos em pacientes com lipedema, destacando que o ponto de partida é ter o lipedema bem diagnosticado e controlado antes de iniciar qualquer procedimento vascular. A mensagem central é que o tratamento estético/vascular só deve acontecer quando a condição de base estiver estabilizada.
A especialista explica que, ao chegar ao consultório, a primeira etapa é avaliar se a paciente tem lipedema e em que estágio está: já tratado/estabilizado ou ainda ativo. Caso não esteja tratado, o foco inicial é iniciar o manejo do lipedema. Esse cuidado é descrito como multidisciplinar, envolvendo não apenas o médico, mas também mudanças de hábitos de vida com apoio de nutricionista, fisioterapeuta e educador físico. A paciente precisa compreender que haverá ajustes em diferentes áreas da rotina para reduzir inflamação e identificar “gatilhos” que pioram o quadro.
Quando o lipedema já está equilibrado e a paciente reconhece o que a inflama, aí sim pode-se avançar para o tratamento de varizes e vasinhos. Nesse momento, o ultrassom é colocado como exame fundamental para investigar a circulação e verificar se a veia safena está comprometida, além de identificar possíveis varizes mais profundas que também exigem diagnóstico e tratamento adequado.
Como conclusão, o principal aprendizado é que tratar varizes em quem tem lipedema exige estratégia: primeiro estabilizar a doença, depois investigar com ultrassom e, só então, escolher a abordagem vascular mais segura e eficaz.