Fenômeno de Cockett (May-Thurner) e varizes: o que realmente importa
Muita gente descobre, por acaso, uma compressão de veia pélvica ao fazer uma tomografia ou ressonância por outro motivo e sai do exame com um rótulo assustador. É nessa hora que entender a diferença entre fenômeno e síndrome faz toda a diferença. O chamado fenômeno de Cockett, também conhecido como May Thurner, é comum nas imagens e, na maioria das pessoas, não causa sintoma algum. Já a síndrome aparece quando essa compressão passa a gerar sinais, como inchaço, dor, varizes marcantes no lado esquerdo ou até trombose, com impacto real na qualidade de vida. Neste guia direto ao ponto, você vai aprender quando investigar, quando observar e quando tratar, especialmente quando há varizes associadas. O objetivo é claro: evitar procedimentos desnecessários e focar no que melhora sua saúde e seu dia a dia.
Fenômeno x síndrome: por que essa distinção muda a conduta
O que é o fenômeno de Cockett
O fenômeno de Cockett ocorre quando a artéria ilíaca direita comprime a veia ilíaca comum esquerda. Como essas estruturas se cruzam na pelve, uma certa compressão é anatômica e extremamente frequente. Em exames de imagem feitos em pessoas sem queixas, uma parcela considerável — estimada em 20% a 30% — apresenta algum grau dessa compressão.
No fenômeno, a compressão é um achado radiológico, sem consequências clínicas. Ou seja, aparece na foto, mas não causa inchaço, não provoca dor, não gera varizes assimétricas e não reduz sua capacidade de viver bem. Tratar um exame, sem sintomas ou complicações, costuma trocar um problema que você não sentia por outro — especialmente se envolver implante de stent.
Quando vira síndrome
Falamos em síndrome de Cockett ou síndrome de May Thurner quando a compressão está associada a sinais e sintomas, geralmente no membro inferior esquerdo. Os mais comuns são:
– Inchaço que piora ao longo do dia e melhora ao elevar a perna
– Dor ou peso na coxa/perna esquerda
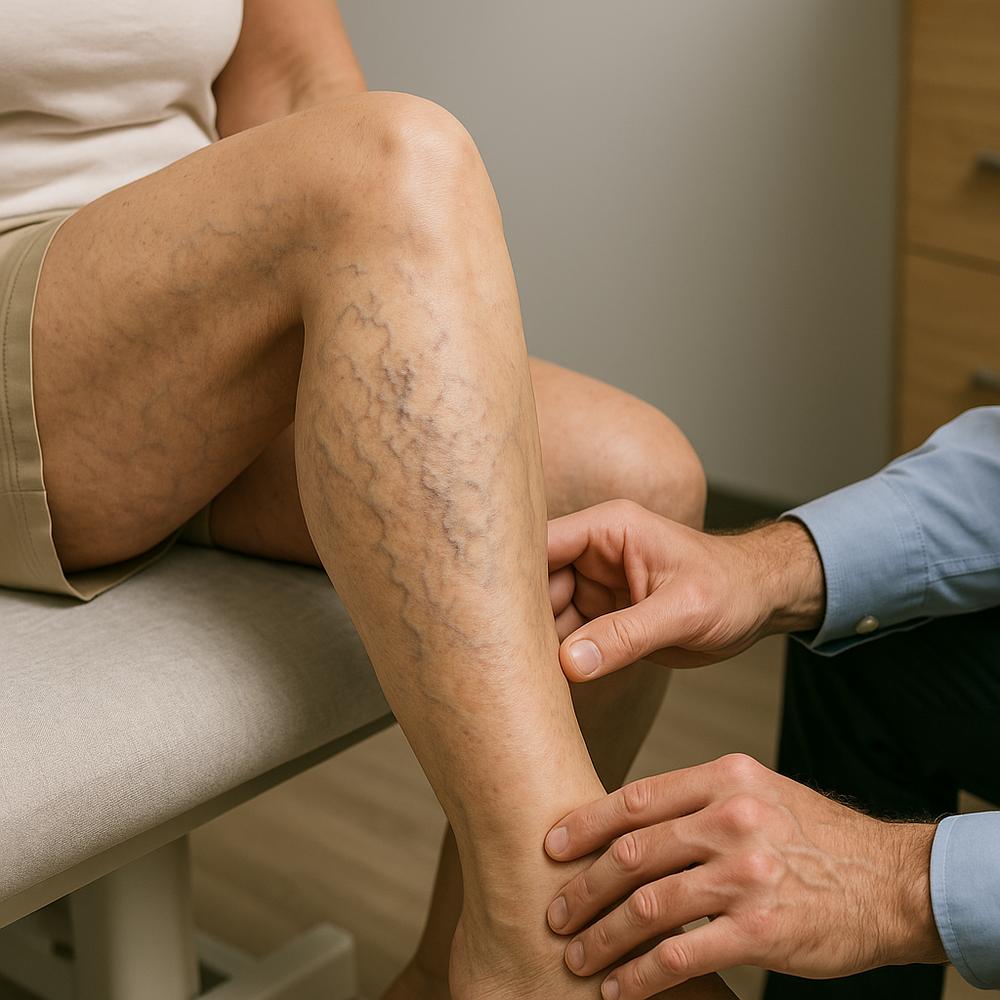
– Diferencial marcante de varizes ou veias colaterais no lado esquerdo em comparação ao direito
– Histórias de trombose venosa profunda (TVP) de repetição no lado esquerdo
– Alterações tróficas de pele (escurecimento, eczema, feridas venosas) no lado esquerdo
A presença de sintomas que interferem na sua rotina — especialmente se coexistem sinais objetivos ao exame físico e achados de imagem — confirma a síndrome e abre a porta para discutir tratamento.
Quando suspeitar e como diferenciar de causas comuns de varizes
Pistas clínicas que acendem o alerta
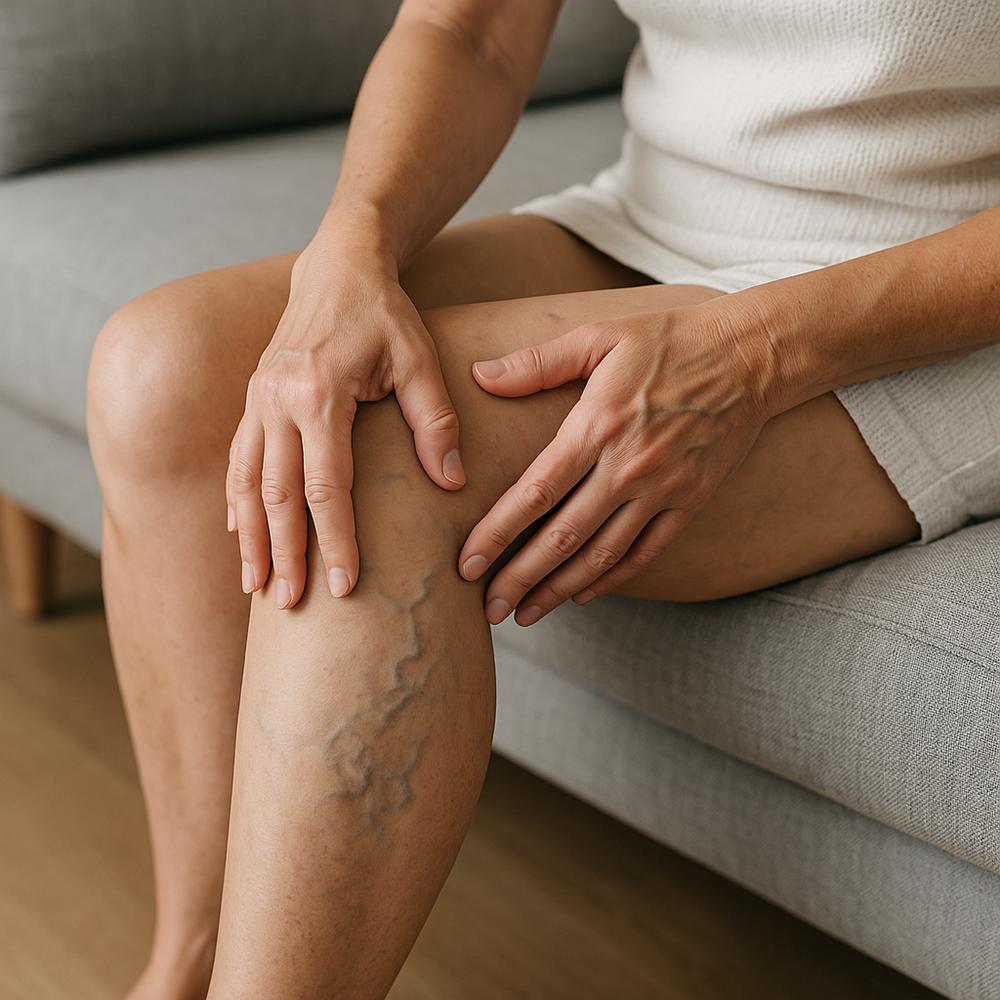
Varizes são muito mais comuns por insuficiência de veias superficiais (como a safena) do que por obstrução pélvica. Ainda assim, algumas pistas sugerem que a compressão ilíaca pode estar por trás do problema, sobretudo na síndrome de May Thurner:
– Predomínio de varizes volumosas no lado esquerdo desde jovem
– Inchaço importante no lado esquerdo, desproporcional ao direito
– Surgimento de varizes após um episódio de trombose no lado esquerdo
– Veias colaterais salientes na região glútea, pélvica ou abdominal esquerda
– Sintomas pélvicos (em algumas mulheres), como peso pélvico, piora no fim do dia ou pós-gestação
Vale frisar: essas pistas não fecham diagnóstico. Elas apenas orientam a investigação. A maioria dos pacientes com varizes não tem obstrução pélvica significativa.
Quem tem maior probabilidade
A compressão ilíaca aparece com mais frequência em mulheres jovens, especialmente magras. Fases de maior fluxo pélvico e alterações hemodinâmicas — como gestação — podem exacerbar sintomas. Outras situações que podem precipitar manifestações são:
– Uso de hormônios (p. ex., contraceptivos) em pessoas predispostas
– Longos períodos sentada ou em viagens prolongadas
– Cirurgias recentes ou imobilizações (aumentam risco de trombose em geral)
– Histórico familiar de trombose ou trombofilias
Ainda assim, lembrar: ter o risco anatômico não significa estar doente. O que define conduta é a presença de sintomas relevantes e/ou complicações.
Como investigar sem cair na armadilha de “tratar o exame”
Exames que ajudam (e o que cada um mostra)
A avaliação começa com história clínica e exame físico detalhados. A partir daí, os exames são indicados de forma escalonada:
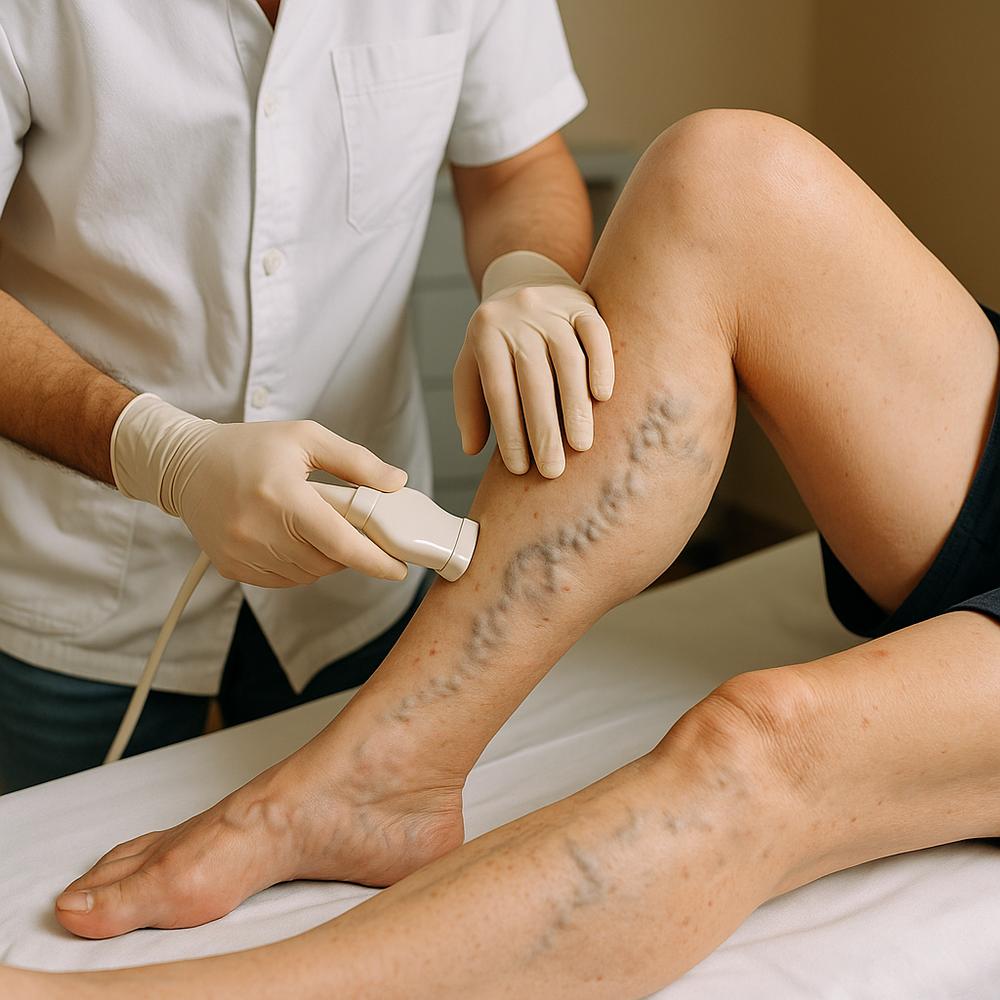
– Ultrassom Doppler venoso de membros inferiores: avalia refluxo em veias superficiais e profundas, detecta tromboses e pode sugerir obstrução proximal pela presença de fluxo alterado e colaterais. É a base para diferenciar varizes por insuficiência superficial de quadros obstrutivos.
– Angiotomografia ou angiorressonância da pelve: visualiza a compressão da veia ilíaca esquerda, mapeia colaterais e descarta outras causas de compressão. Excelente para planejamento, mas não substitui a clínica.
– Ultrassom endovascular (IVUS): método invasivo, usado em centros especializados quando há forte suspeita clínica e decisão de tratar. Mede o grau real de obstrução por dentro do vaso e guia a implantação de stent, quando indicado.
– Venografia: exame contrastado invasivo, hoje mais reservado, muitas vezes associado ao IVUS em ambiente terapêutico.
Dica prática: se seu exame mostra compressão, mas você não tem sinais/sintomas, isso é, na prática, o fenômeno. Diagnóstico não é só imagem; é a imagem com a história e o exame.
Erros comuns na interpretação
Alguns enganos que levam a tratamentos desnecessários:
– Supor que toda compressão vista ao acaso é doença
– Acreditar que todo inchaço no lado esquerdo vem da compressão ilíaca (insuficiência venosa superficial e linfedema são muito mais frequentes)
– Desconsiderar a intensidade do sintoma e seu impacto na qualidade de vida
– Ignorar fatores transitórios (gestação recente, uso de hormônios, ganho de peso) que podem agravar sintomas temporariamente
– Planejar stent apenas para “corrigir a imagem” sem benefícios claros ao paciente
Uma pergunta-guia poderosa: o que você sente hoje é suficiente para justificar um procedimento invasivo? Se a resposta sincera for não, é provável que observar, tratar clinicamente e reavaliar seja a melhor estratégia.
May Thurner e varizes: quando as duas coisas se conectam
Como a obstrução pélvica pode influenciar as varizes
Na síndrome de May Thurner, a drenagem venosa do lado esquerdo fica comprometida. A pressão a jusante pode favorecer o desenvolvimento de colaterais e varizes mais exuberantes na perna esquerda, especialmente quando coexistem outras alterações, como refluxo na safena.
Sinais de que pode haver influência proximal:
– Varizes recidivadas no lado esquerdo após cirurgias bem-feitas de safena
– Colaterais pélvicas e veias na região glútea/hipogástrica
– Edema que não responde às medidas habituais, em contraste com o lado direito
Nem toda variz do lado esquerdo exige investigar a veia ilíaca. A investigação é seletiva, guiada pela clínica, exame físico e ultrassom.
Qual a melhor ordem do tratamento
Na prática, a sequência costuma ser:
1. Tratar o que é mais provável e mais simples: se o ultrassom mostra refluxo em veias superficiais (ex.: safena), abordar essa insuficiência primeiro costuma reduzir sintomas e volume de varizes.
2. Reavaliar a perna esquerda após tratar as veias superficiais: se persiste edema importante, dor ou varizes recidivam rapidamente, considerar investigação da via de saída pélvica.
3. Confirmar a relevância clínica da compressão: só seguir para terapias endovasculares (como stent) quando a obstrução for significativa, houver correlação clara com os sintomas e não houver opção mais segura e eficaz.
Essa abordagem pragmática evita sobretratamento e foca no que muda sua vida para melhor.
Opções de tratamento: do conservador ao stent — quando tratar de fato
Medidas clínicas e de estilo de vida
Quando há fenômeno de Cockett sem sintomas, a regra é: não tratar. Monitorar, orientar e seguir a vida normalmente. Em casos com sintomas leves ou quando se quer ganhar tempo antes de uma decisão, medidas conservadoras ajudam:
– Meias de compressão graduada, na classe e no tamanho adequados
– Elevação de pernas ao fim do dia, pausas ativas e caminhadas regulares
– Controle de peso e treinamento de panturrilha
– Adequação de hormônios sob supervisão médica, quando aplicável
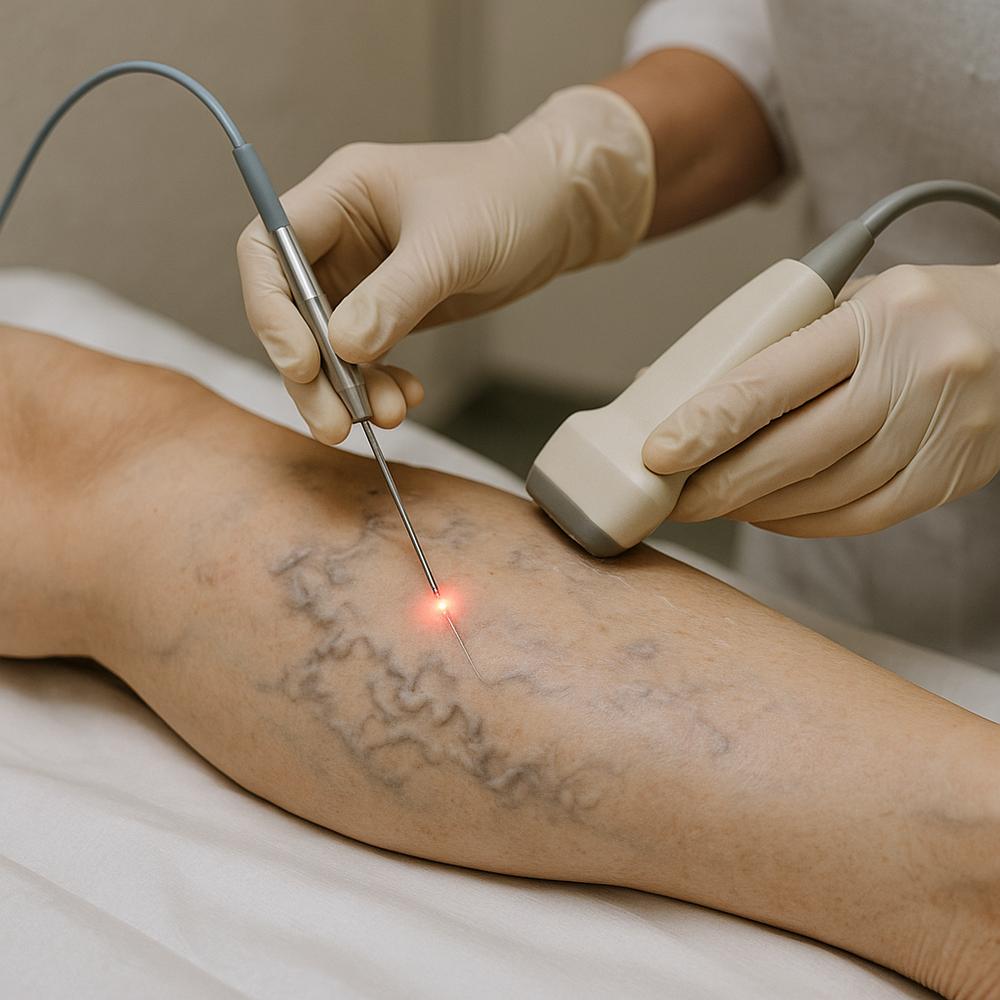
– Tratamento das veias superficiais insuficientes, quando indicado, com técnicas como ablação térmica, espuma densa ou flebectomias
Muitas pessoas melhoram substancialmente sem necessidade de procedimento na pelve.
O papel do stent ilíaco: indicações, benefícios e riscos
O stent pode ser transformador em casos selecionados de síndrome de Cockett com obstrução relevante e alto impacto na qualidade de vida. A lógica é simples: abrir a “porta de saída” do sangue venoso reduz pressão, edema e desconforto, e pode diminuir recidivas de varizes relacionadas.
Indicações típicas:
– Sintomas moderados a graves persistentes (dor, edema, limitação funcional) apesar de medidas clínicas
– Evidência objetiva de obstrução significativa na veia ilíaca esquerda, com correlação clínica
– História de trombose venosa esquerda com sequelas e má drenagem
– Úlceras venosas refratárias onde a obstrução contribui claramente
Riscos e considerações que pesam na decisão:
– O stent é um corpo estranho dentro da veia: aumenta o risco de trombose local, sobretudo nos primeiros meses
– Frequentemente exige medicação antitrombótica por tempo prolongado; em muitos casos, o uso é contínuo
– Remover um stent venoso é complexo e, às vezes, inviável
– Pode interferir no planejamento de gestação: ajustes de medicação e seguimento especializado são necessários
– Como todo procedimento, há riscos de sangramento, hematoma, dor pélvica e reintervenções
Pontos-chave para decidir:
– Há benefício tangível para seu sintoma atual? Quanto ele melhora sua vida?
– Há alternativas menos invasivas razoáveis ainda não testadas?
– Você está disposto a conviver com acompanhamento e, possivelmente, medicação prolongada?
Quando essas respostas são claras e favoráveis, o stent tende a ser uma boa solução. Fora disso, prudência é a melhor estratégia.
Situações especiais: mulheres jovens, gestação e vida ativa
Mulheres jovens e planejamento de gestação
Mulheres jovens, especialmente magras, aparecem com mais frequência nos diagnósticos de fenômeno de Cockett. Implantar um stent em pacientes sem sintomas, nesse perfil, raramente se justifica. O motivo é simples: você troca um achado de exame por um dispositivo permanente que exige vigilância e, muitas vezes, medicação antitrombótica de longo prazo.
Para quem planeja engravidar:
– Discuta o timing do procedimento: quando possível, preferir tratar após gestações, a menos que haja sintomas marcantes ou complicações
– Planeje a medicação: alguns fármacos precisam ser trocados no período gestacional
– Organize um plano de prevenção de trombose na gestação e puerpério, período de maior risco para todas as mulheres
– Mantenha compressão elástica e atividade física segura orientada pelo obstetra e pelo cirurgião vascular
Esporte, viagens e rotina intensa
Ter fenômeno de Cockett, sem síndrome, não impede treinar, viajar ou viver normalmente. Para quem tem síndrome com sintomas:
– Ajuste o treino para reduzir sobrecarga prolongada em ortostatismo e inclua exercícios de panturrilha e quadril
– Em viagens longas, levante-se a cada 1–2 horas, hidrate-se e use meia compressiva
– Informe sua condição a profissionais de saúde em atendimentos de urgência, especialmente se houver histórico de trombose
Após stent, o retorno ao esporte é gradual, com supervisão. As primeiras semanas pedem moderação e adesão rigorosa às medicações.
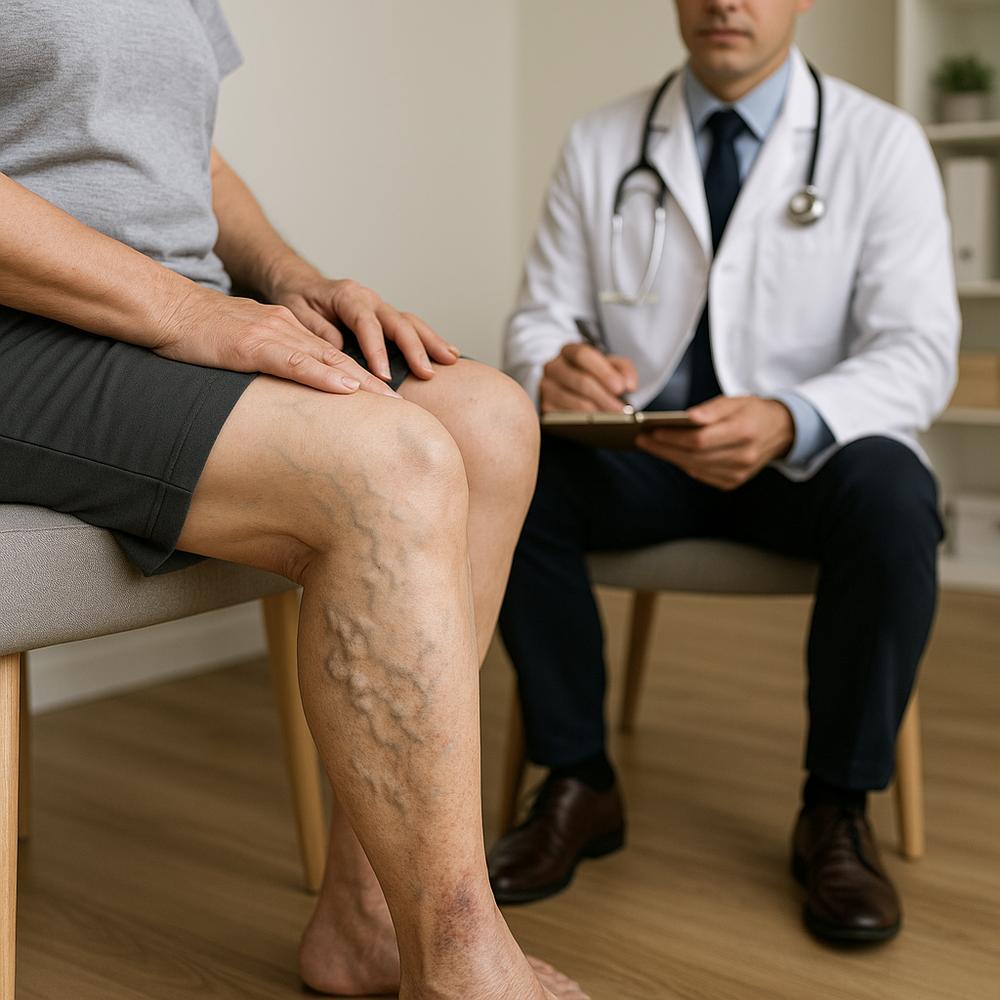
Tomada de decisão compartilhada: perguntas para levar à consulta
Checklist prático antes de optar por um procedimento
Leve estas perguntas para a conversa com seu cirurgião vascular:
– Meus sintomas atuais são consistentes com síndrome de Cockett ou tenho apenas o fenômeno?
– Minhas varizes e meu inchaço podem ser explicados pela insuficiência de veias superficiais? O ultrassom mostrou refluxo?
– Quais medidas clínicas já fiz corretamente e por quanto tempo?
– Qual é o grau de obstrução e como ele se correlaciona com o que eu sinto?
– Qual o ganho esperado com o stent no meu caso, em números ou exemplos práticos?
– Quais os riscos imediatos e de longo prazo para mim, considerando meu perfil (idade, planos de gestação, uso de hormônios, histórico de trombose)?
– Por quanto tempo precisarei de medicação antitrombótica? Há impacto em cirurgias futuras, viagens ou gravidez?
– O que acontece se eu não fizer o procedimento agora?
– Posso obter uma segunda opinião para confirmar a indicação?
Como se preparar e o que acompanhar
Organize-se para uma decisão segura:
– Registre seus sintomas por 2 a 4 semanas: horário, gatilhos, intensidade e o que alivia
– Padronize o uso da meia compressiva e hábitos de vida, para medir sua real eficácia
– Reúna exames prévios relevantes (ultrassom, tomografia/ressonância)
– Esclareça objetivos: reduzir dor? diminuir inchaço? melhorar performance no trabalho? isso orienta a escolha mais adequada
– Combine um plano de seguimento: metas, prazos e indicadores de sucesso
Indicadores objetivos de melhora após qualquer tratamento:
– Redução perceptível do edema ao final do dia
– Aumento do tempo em pé sem desconforto
– Menos episódios de dor e menor necessidade de analgésicos
– Menos recidiva de varizes após tratar o refluxo superficial
– Melhor escore de qualidade de vida relatado por você
Mapa rápido: quando tratar e quando observar
– Fenômeno de Cockett sem sintomas: observar, ajustar estilo de vida, tratar veias superficiais se necessário. Sem stent.
– Síndrome de May Thurner com sintomas leves e controláveis: medidas clínicas consistentes, reavaliação periódica.
– Síndrome de May Thurner com sintomas moderados a graves, impacto na vida e obstrução confirmada: considerar tratamento endovascular com stent, após discutir riscos, benefícios e plano de medicação.
– Varizes predominantes no lado esquerdo com sinais de obstrução pélvica: trate refluxo superficial primeiro; se persistir queixa relevante, investigue e só então avalie stent.
– Paciente jovem sem sintomas, planejando gestação: evite procedimentos invasivos; priorize acompanhamento e condutas conservadoras.
Mensagens essenciais para levar com você:
– Não trate o exame. Trate a pessoa, seus sintomas e sua qualidade de vida.
– May Thurner é termo usado com frequência, mas o que muda conduta é o conjunto clínica + imagem.
– O stent é valioso quando bem indicado. Quando não é, cria riscos desnecessários e, muitas vezes, medicação por tempo indeterminado.
– Segunda opinião é sempre bem-vinda, sobretudo em decisões irreversíveis.
Se você reconheceu seus sintomas aqui, procure um cirurgião vascular de confiança. Faça uma avaliação completa, alinhe expectativas e participe ativamente da decisão. O próximo passo pode ser simples — ajustar hábitos e tratar veias superficiais — ou exigir um planejamento endovascular cuidadoso. A decisão certa é a que melhora sua vida hoje e protege sua saúde amanhã.
O vídeo aborda o síndrome de Cockett, também conhecido como síndrome de compressão da veia ilíaca esquerda pela artéria ilíaca direita. O Dr. Alexandre Amato explica que essa compressão é comum e geralmente não causa sintomas.
Ele ressalta que a síndrome se manifesta quando a compressão gera inchaço na perna esquerda, trombose ou varizes significativamente maiores do que na perna direita, impactando a qualidade de vida.
O tratamento com stent deve ser considerado apenas em casos com sintomas, pois o procedimento invasivo pode trazer riscos como trombose e complicações futuras, especialmente para mulheres jovens e grávidas. O Dr. Amato recomenda buscar segunda opinião antes de realizar qualquer procedimento cirúrgico.