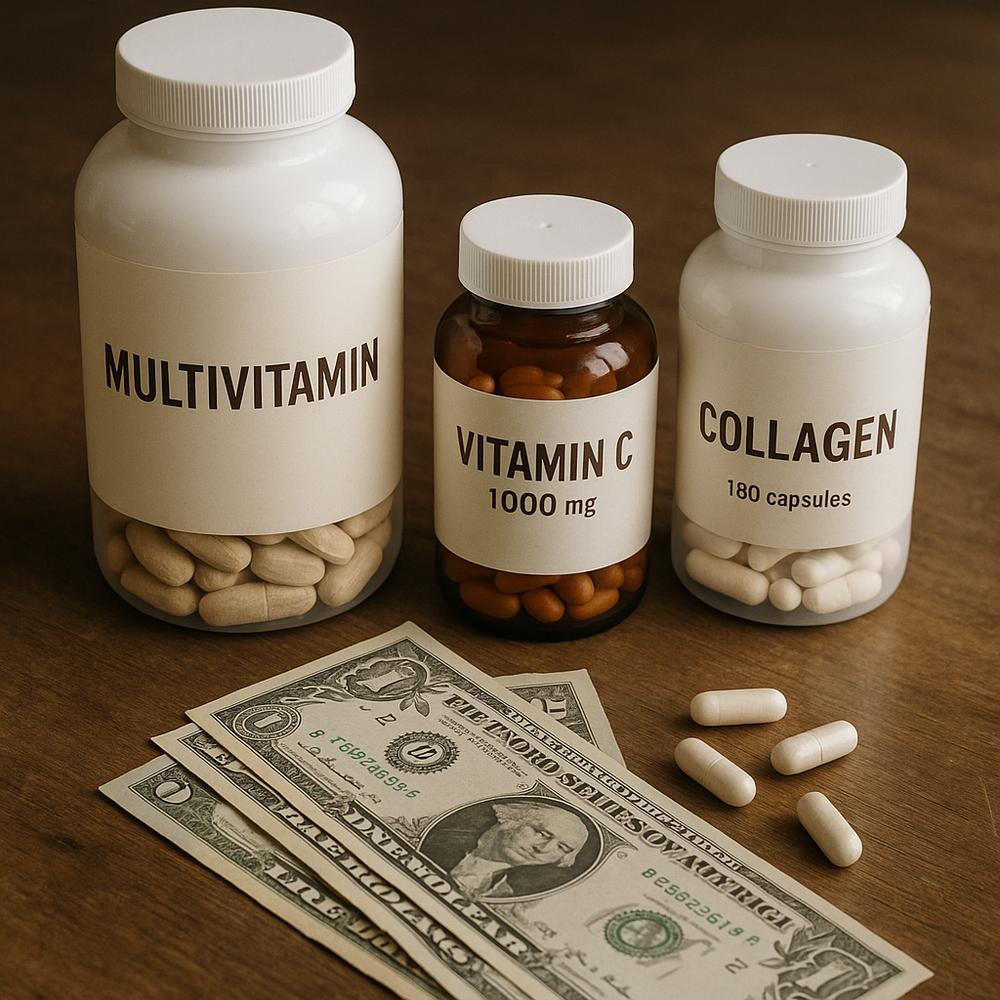
Por que vale rever o seu armário de suplementos agora
Você não precisa de uma gaveta cheia de potes para ser saudável em 2026. Na verdade, manter três produtos populares na rotina pode estar drenando seu orçamento sem entregar retorno algum. Se a sua meta é viver mais e melhor, com energia e clareza mental, é hora de olhar para o que realmente tem impacto no corpo como um todo e o que entra na categoria de suplementos inúteis. A boa notícia? Existem critérios simples para separar promessas de resultados, além de estratégias fáceis para substituir pílulas por hábitos e escolhas alimentares que fazem a diferença. Vamos direto ao ponto: por que estes três campeões de vendas não passam no “teste de impacto sistêmico” — e como realocar seu dinheiro com inteligência.
O critério que separa promessas de resultados: impacto sistêmico
O que é impacto sistêmico
“Impacto sistêmico” é a capacidade de uma intervenção beneficiar múltiplos sistemas do corpo de forma consistente e mensurável. Em outras palavras, não basta melhorar um detalhe estético ou aliviar um único incômodo. O que realmente vale o investimento tende a:
– Reduzir risco de doenças relevantes (cardiovasculares, metabólicas).
– Proteger funções cognitivas e desempenho físico ao longo do tempo.
– Melhorar marcadores objetivos (exames, pressão, composição corporal).
– Ter benefício replicável em diferentes perfis de pessoas.
Quando aplicamos esse crivo, muita coisa cai por terra. É aqui que os suplementos inúteis se revelam: eles prometem soluções universais, mas entregam efeitos limitados ou inexistentes quando analisados com rigor.
Como identificar promessas vazias
Antes de comprar, passe o rótulo por este mini-checklist:
– Benefício amplo ou pontual? Se a promessa é “para tudo”, desconfie.
– Dosagens compatíveis com evidência? Doses simbólicas não movem ponteiros.
– Estudos em humanos, de boa qualidade? Depoimentos e estudos em animais não bastam.
– Melhor que comida de verdade? Se a dieta cobre a necessidade, o suplemento vira redundância.
– Custo/benefício positivo? Pagar caro por um efeito modesto é sinal de dinheiro mal alocado.
Agora, vamos aos três cortes do ano — escolhas que parecem inteligentes, mas raramente adicionam valor para adultos saudáveis.
Suplemento que você pode aposentar #1: multivitamínico
O que a ciência realmente mostra
O multivitamínico é vendido como um “seguro de saúde”. Porém, grandes estudos com populações amplas não mostram redução consistente de mortalidade, câncer ou eventos cardiovasculares em adultos saudáveis que tomam multivitamínicos de forma preventiva. O problema central é duplo:
– Doses generalistas: a maioria dos multivitamínicos oferece quantidades pequenas demais de nutrientes-chave para corrigir deficiências reais.
– Alvo errado: quem já se alimenta de maneira minimamente equilibrada cobre a maior parte das necessidades diárias sem precisar de um “faz tudo”.
Outro ponto pouco discutido: alguns multivitamínicos incluem ferro sem necessidade, o que pode ser contraproducente em pessoas que não têm deficiência. E muitos usam formas menos biodisponíveis de minerais (como óxidos), que o corpo absorve mal.
Custo médio mensal? Dependendo da marca, de R$ 40 a R$ 120. Em troca, ganhos práticos próximos de zero para quem não tem carências específicas. É o retrato clássico de suplementos inúteis para a maioria.
Quando ele realmente faz sentido
Existem exceções. O multivitamínico pode ter lugar quando:
– Há diagnóstico de baixa ingestão calórica crônica ou apetite muito reduzido.
– Rotina alimentar é altamente limitada (mudanças recentes, viagens longas, plantões).
– Períodos específicos da vida demandam reforço nutricional sob orientação (por exemplo, polivitamínicos pré-natais para gestantes, que são fórmulas distintas).
– Pós-cirurgias ou condições que afetam absorção intestinal.
Mesmo nesses casos, é melhor individualizar: medir o que está baixo e repor com doses terapêuticas do nutriente específico, em vez de usar um mix raso que resolve pouco de tudo.
Suplemento que sai do carrinho #2: vitamina C
Alimentação que cobre tudo — e sobra
A vitamina C é essencial, mas necessária em pouca quantidade diária. Para a maioria dos adultos, algo na faixa de 75–90 mg por dia atende muito bem. Basta olhar o prato:
– 1 laranja média: ~70 mg
– 1 goiaba: ~200 mg
– 1 kiwi: ~70 mg
– 1/2 xícara de pimentão vermelho: ~60–95 mg
– 1 xícara de morango: ~60 mg
– 1 acerola pequena: pode ultrapassar facilmente 150 mg
Ou seja, uma fruta e uma salada colorida resolvem o assunto com folga, entregando ainda fibras, polifenóis e saciedade — coisa que cápsula nenhuma oferece. Quando a ingestão ultrapassa a capacidade de absorção, o corpo simplesmente elimina o excesso pela urina. Traduzindo: pagar por comprimidos de vitamina C quando a dieta já cobre as necessidades é transformar dinheiro em xixi. Mais um exemplo de como podemos cair em suplementos inúteis por puro hábito.
Quando suplementar faz sentido
– Deficiência documentada ou sinais clínicos (raro, mas possível em dietas extremamente restritas).
– Fumantes e pessoas com estresse oxidativo alto podem ter necessidades aumentadas, mas ainda assim a prioridade é ajustar a alimentação.
– Estratégia pontual para melhorar absorção de ferro não-heme (ex.: consumir vitamina C junto de feijão/verduras ricas em ferro).
Importante: doses muito altas de vitamina C por longos períodos podem aumentar o risco de cálculos renais em indivíduos predispostos. Dose farmacológica contínua raramente traz vantagem fora de situações clínicas específicas.
Suplemento superpopular #3: colágeno
Benefícios existem — mas são limitados
O colágeno ganhou fama por prometer pele firme e articulações felizes. O que os estudos sugerem? Em alguns cenários, peptídeos de colágeno podem oferecer melhorias modestas em hidratação/elasticidade da pele após 8–12 semanas e aliviar um pouco o desconforto articular em determinados perfis. O problema é o “impacto sistêmico”: mesmo quando há algum benefício, ele é pontual e não se traduz em proteção ampla do coração, do cérebro ou do metabolismo.
Outro ponto: colágeno é proteína. Você pode obter aminoácidos estruturais (como glicina e prolina) comendo proteína suficiente e distribuída ao longo do dia. Se a sua ingestão proteica já é adequada, o colágeno vira um upgrade caro de algo que a dieta já cobre.
Alternativas mais inteligentes para pele e articulações
Para pele:
– Proteína diária adequada (1,0–1,6 g/kg/dia, conforme objetivo e orientação individual).
– Vitamina C via alimentos para síntese natural de colágeno.
– Proteção solar e sono de qualidade, que preservam fibras elásticas.
– Treinos de força, que melhoram vascularização e integridade tecidual.
Para articulações:
– Treinamento de força progressivo e mobilidade personalizada.
– Controle do peso corporal, reduzindo carga em joelhos/tornozelos.
– Omega-3 a partir de peixes gordos ou suplementação orientada em quem não consome peixes.
– Ajuste de volume e técnica de treino para diminuir inflamação mecânica.
Colágeno pode ter lugar em casos selecionados e com expectativas realistas, mas não entra na lista dos “essenciais” com efeito amplo. Em termos de prioridade, costuma se comportar como mais um na prateleira dos suplementos inúteis para quem busca saúde global.
Corte os suplementos inúteis: o que fazer no lugar
Plano alimentar que substitui frascos
O caminho mais curto entre você e saúde mensurável ainda é o prato. Um esqueleto de cardápio que cobre lacunas comuns:
– Proteína em cada refeição: ovos, peixes, frango, cortes magros, laticínios, tofu, leguminosas. Meta prática: a palma da mão de proteína densa 3–4 vezes ao dia.
– Vegetais coloridos e frutas diariamente: garanta 2–3 porções de frutas e metade do prato de vegetais. Isso zera a necessidade de vitamina C e de vários antioxidantes.
– Gorduras de qualidade: azeite de oliva, abacate, nozes, sementes. Inclua peixes gordos 2x/semana para DHA/EPA.
– Grãos integrais e fibras: aveia, arroz integral, feijões e lentilhas para microbiota e controle glicêmico.
– Hidratação simples: água. Café e chá sem açúcar entram no balanço, mas água é base.
Trocar pílulas por esses pilares economiza dinheiro e entrega efeitos cumulativos no coração, no cérebro e no metabolismo — exatamente o que o teste de impacto sistêmico valoriza.
Suplementos que normalmente valem a pena em perfis específicos
Não existe “pilha” universal, mas estes têm boa relação custo/benefício quando há indicação:
– Vitamina D: útil em quem tem níveis baixos em exame (bastante comum). Dose deve ser personalizada.
– B12: essencial para veganos/vegetarianos estritos e para quem tem má absorção documentada.
– Omega-3 (DHA/EPA): especialmente para quem come pouco peixe gordo. Benefícios em triglicerídeos e possivelmente inflamação.
– Creatina monohidratada: suporte consistente para força, composição corporal e, em alguns casos, cognição. Segura e barata para a maioria dos adultos saudáveis.
– Magnésio: para quem tem ingestão insuficiente confirmada por dieta/exame ou sintomas compatíveis, preferindo formas bem toleradas (citrato, glicinato).
A regra de ouro: indicar por necessidade, confirmar por exames quando possível e reavaliar periodicamente. É assim que você evita transformar o carrinho de compras em uma coleção de suplementos inúteis.
Checklist em 5 passos para avaliar qualquer suplemento
Perguntas que cortam o ruído
1. Qual problema específico ele resolve para mim? Se a resposta é vaga, cuidado.
2. Tenho sinais de deficiência ou dados objetivos (exames) que indicam necessidade?
3. A dose e a forma no rótulo correspondem às usadas em estudos de boa qualidade?
4. A alimentação não resolveria esse ponto de forma mais barata e ampla?
5. Qual será o indicador de sucesso em 8–12 semanas (exame, desempenho, sintoma)?
Se você não consegue responder a essas perguntas, pause a compra. Na dúvida, investigue mais ou procure orientação qualificada.
Red flags de marketing
– Promessas de “cura” ou “efeito em 7 dias”.
– Listas intermináveis de benefícios sem citar mecanismos plausíveis.
– “Estudos proprietários” sem publicação revisada por pares.
– Doses “misteriosas” em blends proprietários.
– Preço muito acima da média sem justificativa de qualidade/forma.
Esses sinais costumam caminhar lado a lado com suplementos inúteis — e com arrependimento na fatura do cartão.
Quanto dinheiro você pode estar jogando fora
Vamos a uma conta rápida, com valores aproximados do mercado:
– Multivitamínico: R$ 40–120/mês
– Vitamina C: R$ 20–50/mês
– Colágeno: R$ 70–200/mês
Total potencial: R$ 130–370 por mês, R$ 1.560–4.440 por ano. Agora imagine redirecionar isso para:
– Consulta com nutricionista e exames que guiem decisões.
– Compras de feira (frutas, legumes, verduras) por meses.
– Peixes gordos semanais para um omega-3 “de verdade”.
– Academia, personal ou aulas para treinos consistentes.
– Um bom colchão ou cortinas black-out, elevando a qualidade do sono.
Esse é o tipo de investimento com efeito em múltiplos sistemas, exatamente o oposto de colecionar frascos de suplementos inúteis.
Estudos, bom senso e consistência: como combinar os três
A ciência muda? Sim — e é bom que mude quando as evidências melhoram. Mas há pontos que raramente saem de moda:
– Comida de verdade cobre o essencial na maioria dos casos.
– Suplementos só brilham quando corrigem uma lacuna clara.
– Treino de força, sono e manejo de estresse multiplicam o efeito de qualquer intervenção.
– Reavaliação periódica evita que “o que fez sentido” no passado vire peso morto hoje.
Para transformar informação em resultado:
– Escolha 1–2 mudanças possíveis para esta semana (ex.: 2 frutas/dia e 3 sessões curtas de força).
– Defina um marcador simples (ex.: passos diários, carga no agachamento, tempo de sono).
– Revise em 30 dias o que melhorou. Só então decida se algum suplemento específico entra — e por quê.
Leve para casa e próximo passo
Se você busca saúde real e duradoura, aposente o trio que não passa no teste de impacto sistêmico: multivitamínico genérico, vitamina C para quem já come frutas e colágeno como atalho para pele e articulações. Eles tendem a ser suplementos inúteis para adultos saudáveis justamente porque prometem muito e entregam pouco no que mais importa: proteção ampla do corpo ao longo do tempo. Em vez disso, invista na tríade que funciona — comida de verdade, treino de força e suplementação direcionada por necessidade e evidência.
Próximo passo: faça uma “faxina de frascos” hoje. Tire do armário o que não tem propósito claro, liste o que fica e, nos próximos 30 dias, redirecione esse orçamento para melhorar sua alimentação e treinos. Se sobrar espaço, peça exames básicos e, com dados na mão, escolha apenas o que agrega. Seu corpo — e sua carteira — agradecem.
# Resumo: Suplementos que Não Valem o Investimento
O vídeo apresenta uma análise crítica sobre suplementos alimentares populares, aplicando um "teste de impacto sistêmico" para avaliar quais realmente valem a pena consumir. O apresentador elimina três candidatos que, apesar de famosos, não passam pelos critérios estabelecidos.
O **multivitamínico** é o primeiro eliminado. Apesar de sua popularidade, grandes estudos com centenas de milhares de participantes não demonstraram redução de mortalidade em adultos saudáveis. O problema central é que as doses dos nutrientes são baixas demais para gerar efeito real, tornando-o um produto que "promete tudo e não entrega nada".
A **vitamina C** é o segundo eliminado, não por ser sem importância, mas por ser facilmente obtida pela alimentação. Uma laranja ou goiaba por dia já supre a necessidade diária, e qualquer excesso suplementado é simplesmente eliminado pelo organismo, representando desperdício financeiro sem benefício adicional.
O **colágeno** fecha a lista dos eliminados. Embora possa ter alguma utilidade para pele e articulações em casos específicos, ele falha no critério de impacto sistêmico global — não oferece proteção cardiovascular, cerebral ou benefícios amplos ao organismo como um todo.
A principal conclusão é que um bom suplemento deve ter **impacto comprovado em múltiplos sistemas do corpo**, e não apenas benefícios pontuais. Antes de investir em qualquer suplemento, vale avaliar se a necessidade não pode ser suprida pela alimentação e se há evidências científicas robustas de benefício real.