Entenda os roxos nas pernas: sinais que não devem ser ignorados
Manchas roxas que surgem “do nada” nas pernas podem assustar, mas quase sempre têm explicação. Elas ocorrem quando pequenos vasos sanguíneos se rompem e o sangue extravasa para os tecidos, formando áreas de cor variável e tamanho diverso. Chamamos esse conjunto de alterações de hematomas, equimoses e petéquias, e entender as diferenças entre eles ajuda a decidir quando observar e quando buscar ajuda profissional. Ao longo deste guia, você vai aprender a reconhecer padrões, agir nas primeiras 24 horas para minimizar dor e inchaço, proteger a pele e identificar sinais de alerta. O objetivo é dar clareza prática para o dia a dia, com orientações de fácil aplicação e foco em saúde vascular.
O que são hematomas, equimoses e petéquias
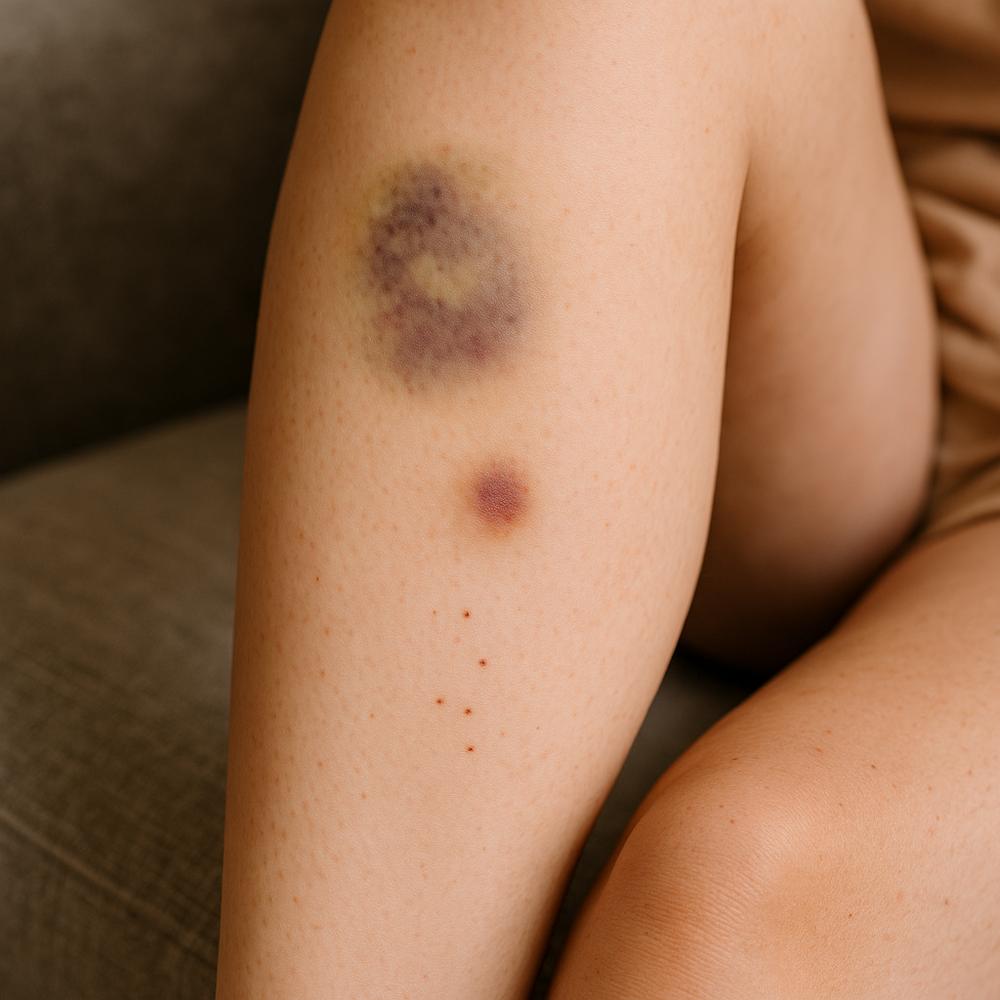
Os termos muitas vezes se confundem, mas cada um descreve um aspecto específico do extravasamento de sangue sob a pele. Eles compartilham a mesma essência: vasos lesionados deixam o sangue “vazar” para os tecidos, que mudam de cor enquanto o organismo reabsorve esse sangue ao longo de dias. Conhecer o tamanho e o aspecto de cada um facilita a comunicação com o médico e evita preocupações desnecessárias.
Diferenças visuais e de tamanho
– Hematomas: são coleções de sangue mais volumosas, geralmente elevadas, que podem surgir após pancadas, quedas ou procedimentos. Podem doer ao toque e, às vezes, formar um nódulo palpável por alguns dias.
– Equimoses: são áreas roxas planas, disseminadas e maiores que 1 cm de diâmetro. São o “roxo” clássico que se espalha pela pele e tende a mudar de cor com o tempo.
– Petéquias: são pequenos pontos vermelhos ou arroxeados, do tamanho de uma cabeça de alfinete, que não somem quando pressionados com o dedo (não são “branqueáveis”). Costumam indicar sangramento em capilares muito pequenos.
Uma pista simples para diferenciar: ao pressionar com o dedo, equimoses e hematomas geralmente não desaparecem momentaneamente, enquanto algumas manchas vasculares benignas podem empalidecer. Petéquias tipicamente permanecem inalteradas à pressão.
Por que a cor muda: do vermelho ao amarelo
A evolução da cor é um roteiro natural de recuperação. Inicialmente, a mancha tende a ser avermelhada ou arroxeada, refletindo a presença de hemoglobina oxigenada e, depois, desoxigenada. Em poucos dias, a área pode ficar azul-escura ou roxa; na sequência, o organismo quebra a hemoglobina em biliverdina (esverdeada) e bilirrubina (amarelada). Essa transição costuma levar em média até 22 dias, embora o tempo varie com a profundidade do sangramento, idade, local do corpo e comorbidades.
– Primeiros 1–3 dias: vermelho-escuro/roxo.
– Dias 4–7: azul-arroxeado, depois esverdeado.
– Dias 8–22: amarelado até desvanecer.
Mudanças que fogem muito desse padrão (piora progressiva da dor, aumento rápido do volume, aquecimento acentuado, febre) merecem avaliação.
Causas mais comuns e fatores de risco
Embora um trauma evidente seja a causa clássica, muitas pessoas percebem as manchas sem lembrar de batidas. Isso acontece porque microtraumas diários passam despercebidos, principalmente quando há fragilidade capilar ou uso de medicamentos que alteram a coagulação. Mapear seus fatores de risco ajuda a entender por que os roxos aparecem com mais facilidade.
Traumas e atividades do dia a dia
– Esbarrões e quedas: móveis, degraus, esportes de contato e brincadeiras com crianças ou pets.
– Exercício intenso: musculação, corrida em descidas e treinos que geram microlesões musculares e de tecidos.
– Procedimentos: coletas de sangue, aplicações injetáveis, cirurgias e tratamentos estéticos podem provocar hematomas locais.
– Envelhecimento da pele: com o tempo, há redução de colágeno e suporte do tecido subcutâneo, tornando os vasos mais vulneráveis (a chamada púrpura senil é comum em antebraços e pernas).
– Exposição solar crônica: fragiliza a pele e a microcirculação, ampliando a chance de roxos após pequenos traumas.
Medicamentos e condições que favorecem roxos
– Anticoagulantes e antiagregantes: varfarina, rivaroxabana, apixabana, dabigatrana, heparina, aspirina e clopidogrel aumentam a propensão a sangramentos. Ajustes nunca devem ser feitos sem orientação médica.
– Anti-inflamatórios não esteroides (AINEs): ibuprofeno, naproxeno e afins podem elevar o risco de equimoses em uso frequente.
– Corticoides: uso prolongado afina a pele e aumenta a fragilidade capilar.
– Distúrbios hematológicos: plaquetas baixas (trombocitopenia), alterações de coagulação (como hemofilia, doença de von Willebrand) e deficiências de fatores podem levar a hematomas recorrentes.
– Doenças vasculares e inflamatórias: vasculites e algumas doenças autoimunes cursam com petéquias e equimoses.
– Deficiências nutricionais: falta de vitamina C (essencial ao colágeno), vitamina K (coagulação) e proteínas pode facilitar o surgimento de roxos.
– Hábitos e características individuais: tabagismo, consumo excessivo de álcool, IMC baixo, sexo feminino e histórico familiar de fragilidade capilar.
Se os roxos se tornaram mais frequentes após o início de um medicamento, informe seu médico. Na maioria das vezes é possível equilibrar benefícios e riscos sem interromper o tratamento por conta própria.
Como agir na hora: primeiros socorros eficazes para hematomas
O que você faz nos primeiros minutos pode reduzir dor, inchaço e extensão da mancha. Uma sequência simples ajuda muito e, quando aplicada corretamente, acelera a reabsorção do sangue. O objetivo é conter o extravasamento, proteger os tecidos e favorecer a cicatrização.
Nas primeiras 24 horas: gelo e elevação
– Compressa fria: aplique uma bolsa de gelo ou saco de legumes congelados envolto em pano por 10–15 minutos, 3–4 vezes ao dia. O frio contrai os vasos, diminui o sangramento e alivia a dor.
– Elevação: mantenha a perna acima do nível do coração quando possível, principalmente nas primeiras horas. A gravidade ajuda a reduzir o edema.
– Compressão suave: uma bandagem elástica bem ajustada (sem apertar excessivamente) pode limitar o inchaço. Retire durante o sono e verifique a coloração dos dedos para evitar compressão excessiva.
– Repouso relativo: evite impactos na área atingida no primeiro dia. Movimentos leves, sem dor, são bem-vindos para manter a circulação.
O que evitar nesse período: calor local, massagens vigorosas e exposição solar direta na mancha. Essas medidas podem piorar o sangramento ou aumentar a inflamação inicial.
Após 24–48 horas: calor local, mobilidade suave e proteção solar
– Compressa morna: a partir do segundo dia, o calor moderado por 10–15 minutos, 2–3 vezes ao dia, ajuda a dilatar vasos, melhorar o fluxo local e acelerar a reabsorção do sangue.
– Mobilidade gradual: retome atividades leves e alongamentos suaves, sem forçar a área dolorida. O movimento estimula a circulação e previne rigidez.
– Proteção solar: cubra a região ou use protetor de amplo espectro enquanto a mancha existir. A exposição ao sol sobre a equimose pode pigmentar a pele de forma prolongada.
– Cremes e géis: produtos com heparinoides, arnica ou bromelaína podem trazer alívio para algumas pessoas. Teste em pequena área e suspenda se houver irritação. Não aplique em feridas abertas.
– Hidratação e sono: beber água e dormir bem favorece a resposta reparadora do organismo, ajudando na drenagem dos resíduos metabólicos do hematoma.
Em geral, o desconforto diminui nos primeiros dias e a coloração evolui para tons verde-amarelados. Se a dor aumentar progressivamente, ou se surgir dormência, calor excessivo e endurecimento rápido, procure avaliação.
Quando os roxos exigem avaliação médica
A maioria das manchas melhora sozinha, mas alguns sinais pedem atenção. A avaliação adequada pode descartar distúrbios de coagulação, doenças vasculares ou efeitos colaterais de medicamentos. Agir cedo evita complicações e direciona o cuidado correto.
Sinais de alerta nas pernas
– Petéquias difusas sem relação com trauma.
– Hematomas grandes, dolorosos, que crescem rapidamente ou formam “caroço” duro e quente.
– Roxos frequentes sem explicação, especialmente se associados a sangramentos nas gengivas, nariz ou urina.
– Inchaço importante de uma perna com dor e calor, sem equimose evidente (pode sugerir outra condição, como trombose; requer avaliação imediata).
– Febre, mal-estar ou vermelhidão que se expande, sugerindo possível infecção secundária.
– Manchas que não mudam de cor com o passar dos dias, ou novas áreas surgindo sem traumas aparentes.
– Início recente de anticoagulantes, antiagregantes ou corticoides com roxos desproporcionais.
Exames que podem ser solicitados
A escolha depende da história clínica e do exame físico, mas alguns testes são comuns para investigar hematomas recorrentes:
– Hemograma completo: avalia plaquetas e possíveis anemias.
– Coagulograma: tempo de protrombina (TP/INR), tempo de tromboplastina parcial (TTPa) e fibrinogênio verificam a cascata de coagulação.
– Função hepática e renal: fígado e rins influenciam fatores de coagulação e depuração de medicamentos.
– Dosagens específicas: vitamina K, vitamina C, ferro e ferritina em casos selecionados.
– Avaliações de plaquetas: quando há suspeita de alterações de função (agregação) ou destruição imunológica.
– Ultrassom vascular: útil quando há dúvida com outras condições, como trombose ou lesões musculares profundas.
Leve à consulta uma lista dos seus medicamentos, suplementos e eventuais eventos traumáticos recentes. Esse contexto muitas vezes esclarece o quadro sem necessidade de muitos exames.
Prevenção, cuidados diários e mitos comuns
Você pode reduzir a chance de novos roxos com hábitos simples que fortalecem pele e vasos, além de evitar comportamentos que atrapalham a recuperação. Separar o que realmente funciona dos mitos economiza tempo e frustração.
Fortaleça vasos e pele
– Proteína adequada: colágeno depende de aminoácidos. Inclua fontes magras (ovos, peixe, frango, leguminosas) nas refeições.
– Vitamina C diária: cítricos, kiwi, acerola, pimentão e brócolis apoiam a síntese de colágeno e a integridade capilar.
– Rotina de proteção solar: filtro de amplo espectro nas pernas quando expostas, principalmente em equimoses recentes.
– Atividade física regular: exercícios aeróbicos e de resistência leves a moderados melhoram a saúde vascular. Aumente cargas gradualmente.
– Quedas sob controle: instale barras de apoio, organize móveis, use calçados estáveis e tapetes antiderrapantes, especialmente para idosos.
– Hidratação e cuidados com a pele: hidratar diariamente mantém a barreira cutânea íntegra e mais resistente a microtraumas.
– Reavaliação de medicamentos: converse com seu médico sobre doses, horários e possíveis interações que elevem o risco de sangramento.
O que funciona (e o que não) para acelerar a recuperação
– Funciona: compressas frias nas primeiras 24 horas, depois mornas; elevação; compressão moderada; sono adequado; evitar sol direto.
– Pode ajudar: géis com heparinoides, arnica ou bromelaína, quando bem tolerados; drenagem linfática leve longe da área dolorida, realizada por profissional.
– Atenção: massagem forte diretamente no hematoma nas primeiras 48 horas pode piorar o sangramento.
– Mito comum: “fazer furinho” no roxo para sair o sangue. Além de ineficaz, aumenta o risco de infecção.
– Mito comum: pasta de dente ou álcool para “secar” a mancha. Podem irritar a pele e atrasar a cura.
– Mito comum: “se está amarelando, é alergia.” A cor amarela costuma indicar fase final de reabsorção, não alergia.
Para quem tem tendência a hematomas, protetores para canelas durante exercícios, meias de compressão graduada em atividades de impacto e cuidado com quinas de móveis podem fazer diferença prática no dia a dia.
Próximos passos para cuidar da sua saúde vascular
Agora você sabe diferenciar hematomas, equimoses e petéquias, reconhece a evolução de cores ao longo de até 22 dias e domina os primeiros socorros: gelo e elevação nas primeiras horas, calor moderado depois, além de proteção solar para evitar manchas residuais. Também viu como mapear causas frequentes — de pequenos traumas a medicamentos anticoagulantes — e quais sinais indicam que é hora de procurar avaliação médica. Com ajustes simples de rotina, alimentação e cuidado com a pele, é possível reduzir a frequência e a intensidade dos roxos nas pernas.
Se os roxos têm sido recorrentes, dolorosos ou sem explicação, marque uma consulta com um especialista em vascular para uma avaliação completa e personalizada. Não espere o próximo episódio: registre quando as manchas surgem, o que estava fazendo no momento e quais remédios usa. Leve essas anotações à consulta e dê hoje o primeiro passo para fortalecer seus vasos, acelerar a recuperação e voltar a se movimentar com segurança e confiança.
O Dr. Alexandre Amato, cirurgião vascular, explica no vídeo sobre hematomas, equimoses e petéquias, que são manchas roxas no corpo causadas pelo extravasamento de sangue de vasos sanguíneos. Hematomas são grandes acúmulos de sangue, equimoses são áreas roxas maiores que um centímetro, e petéquias são pequenas manchas vermelhas ou roxas. Ele destaca que a cor do hematoma muda conforme o tempo, passando de vermelho a roxo, depois verde e amarelo, refletindo o processo de reabsorção do sangue pelo corpo, que pode levar cerca de 22 dias. Para tratar hematomas, recomenda-se compressas frias logo após a pancada para reduzir o sangramento e inchaço, e compressas mornas após 24 horas para diminuir a inflamação. É importante proteger a área do sol para evitar manchas permanentes e, em casos de hematomas frequentes, buscar avaliação médica para investigar possíveis doenças do sangue ou fragilidade capilar. Medicamentos como anticoagulantes também podem aumentar a propensão a hematomas. O vídeo termina com um convite para se inscrever no canal e compartilhar as informações.