O que é seroma e por que acontece
Se você passou por uma cirurgia e notou uma área inchada, mais dura ou com sensação de líquido se movendo sob a pele, é provável que tenha se deparado com um seroma. Embora assuste, trata-se de uma complicação relativamente comum e, na maioria das vezes, controlável. Entender o que é, como identificar cedo, quais são as opções de tratamento e como prevenir faz toda a diferença para uma recuperação segura e tranquila. Nas próximas seções, você encontrará um guia prático, direto ao ponto, com orientações confiáveis para agir com segurança, conversar melhor com seu cirurgião e reduzir o risco de intercorrências.
Como o corpo reage após a cirurgia
Cirurgias que envolvem descolamento de tecido criam um “espaço morto” entre planos da pele, gordura e músculo. O organismo, ao tentar cicatrizar, produz um líquido claro — rico em proteínas e células inflamatórias — que pode se acumular nesse espaço. Esse acúmulo é o seroma. O líquido, inicialmente, é estéril e faz parte da resposta inflamatória normal. No entanto, quando se forma em excesso, gera dor, tensão e pode atrasar a cicatrização.
Ele costuma surgir alguns dias após o procedimento (frequentemente entre o 3º e o 10º dia), especialmente em cirurgias com grande descolamento de tecido gorduroso, como lipoaspiração e abdominoplastia. Sem manejo adequado, o corpo pode formar uma “cápsula” fibrosa ao redor do líquido, tornando o problema persistente.
Principais fatores de risco
– Cirurgias com amplo descolamento de tecido (abdome, mamas, dorso, coxas).
– Lipoaspiração associada a outros procedimentos.
– Índice de massa corporal elevado e grandes áreas operadas.
– Controle glicêmico inadequado, tabagismo e desnutrição proteica.
– Retirada precoce de drenos quando ainda há produção significativa.
– Falhas na compressão pós-operatória (mal ajuste, interrupção precoce).
– Movimentos intensos e precoces que aumentam o atrito entre os tecidos.
Sintomas e sinais do seroma: como identificar cedo
Perceber mudanças precocemente ajuda a evitar complicações. Nem todo inchaço pós-operatório é problemático, mas alguns sinais indicam necessidade de avaliação.
O que você pode notar
– Tumoração ou abaulamento localizado que pode “balançar” à palpação.
– Sensação de líquido sob a pele, com tensão ou peso no local.
– Dor leve a moderada, pior ao se movimentar ou ao pressionar a área.
– Pele levemente avermelhada e quente (rubor discreto), sem febre.
– Aumento da circunferência local, com a pele “esticada”.
– Eventual saída de líquido claro (amarelado) por pequenos pontos da incisão.
Sinais de alarme, por outro lado, apontam para infecção associada: febre, dor progressiva, vermelhidão que se expande, secreção purulenta e mau cheiro. Nesses casos, procure seu médico com urgência.
Seroma, hematoma ou infecção: como diferenciar
– Seroma: líquido claro, flutuante, dor moderada e pele tensa; costuma surgir após alguns dias, sem sinais sistêmicos.
– Hematoma: acúmulo de sangue; área mais dura, arroxeada, dolorosa logo nas primeiras 24–72 horas; pode exigir intervenção rápida.
– Infecção: febre, calor intenso, vermelhidão que se espalha, dor crescente, secreção espessa e amarelada; necessita antibiótico e, às vezes, drenagem cirúrgica.
Um detalhe importante: o líquido do seroma, quando aspirado, pode se contaminar pela punção. Por isso, punções repetidas e sem técnica rigorosa aumentam o risco de infecção. Sempre faça a drenagem com profissional habilitado.
Tratamento do seroma: do conservador ao cirúrgico
A conduta depende do volume, dos sintomas, do tempo de evolução e do impacto na cicatrização. Em vários casos, a observação cuidadosa é suficiente; em outros, a drenagem se torna necessária.
Medidas conservadoras e cuidados em casa (com orientação médica)
– Observação ativa: volumes pequenos e pouco sintomáticos podem ser monitorados, pois o corpo tende a reabsorver o líquido ao longo de dias a poucas semanas.
– Compressão adequada: cintas e curativos compressivos bem ajustados reduzem o espaço morto e favorecem a adesão dos tecidos. Verifique o ajuste com seu cirurgião.
– Repouso relativo e movimentos controlados: evite esforços e atividades que aumentem a pressão local nas primeiras semanas.
– Analgésicos e anti-inflamatórios: quando prescritos, ajudam a reduzir dor e inflamação. Siga orientações de dose e tempo.
– Drenagem linfática pós-operatória: quando indicada pelo cirurgião, realizada por profissional capacitado e com técnica suave, pode melhorar o edema e a reabsorção de líquidos.
– Hidratação e nutrição: proteína adequada (como carnes magras, ovos, laticínios, leguminosas) e boa ingestão hídrica favorecem a cicatrização.
Evite aplicar calor local e não massageie vigorosamente a área nas primeiras semanas. Essas práticas podem aumentar o fluxo de líquido, agravar a inflamação ou deslocar suturas internas.
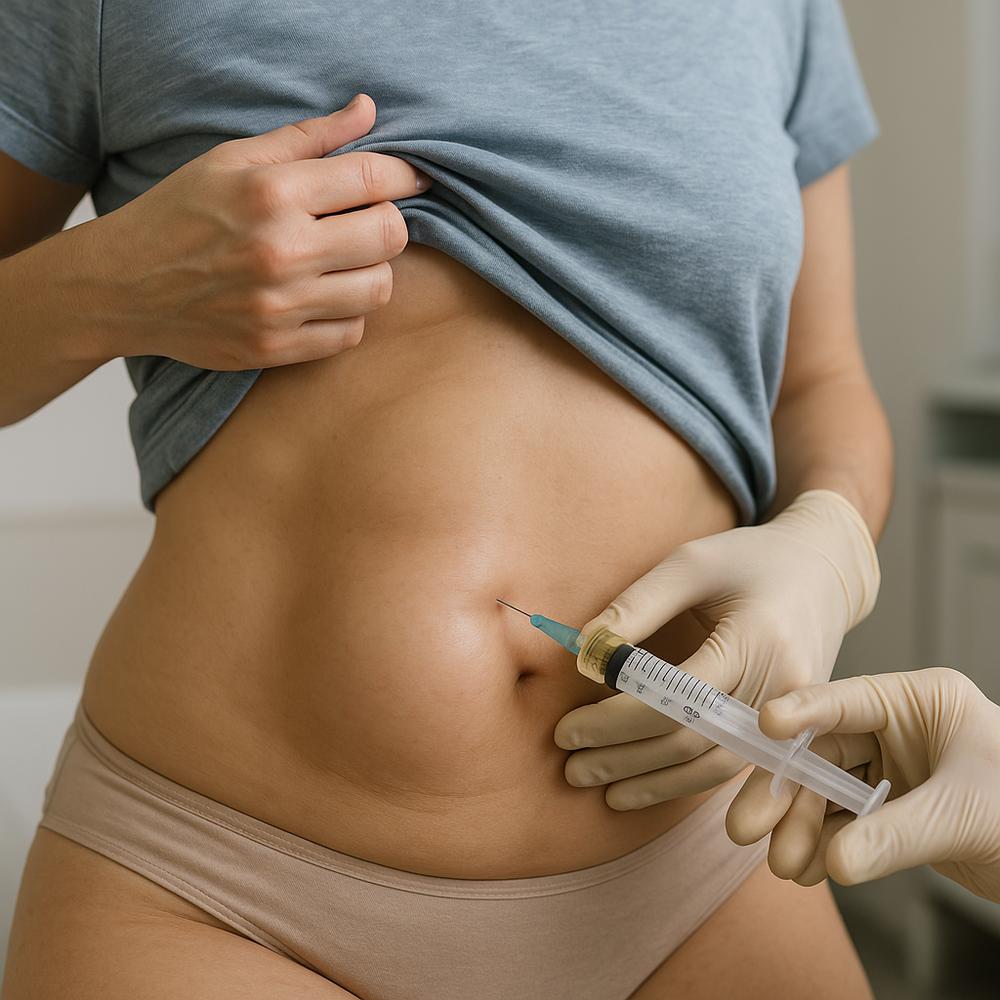
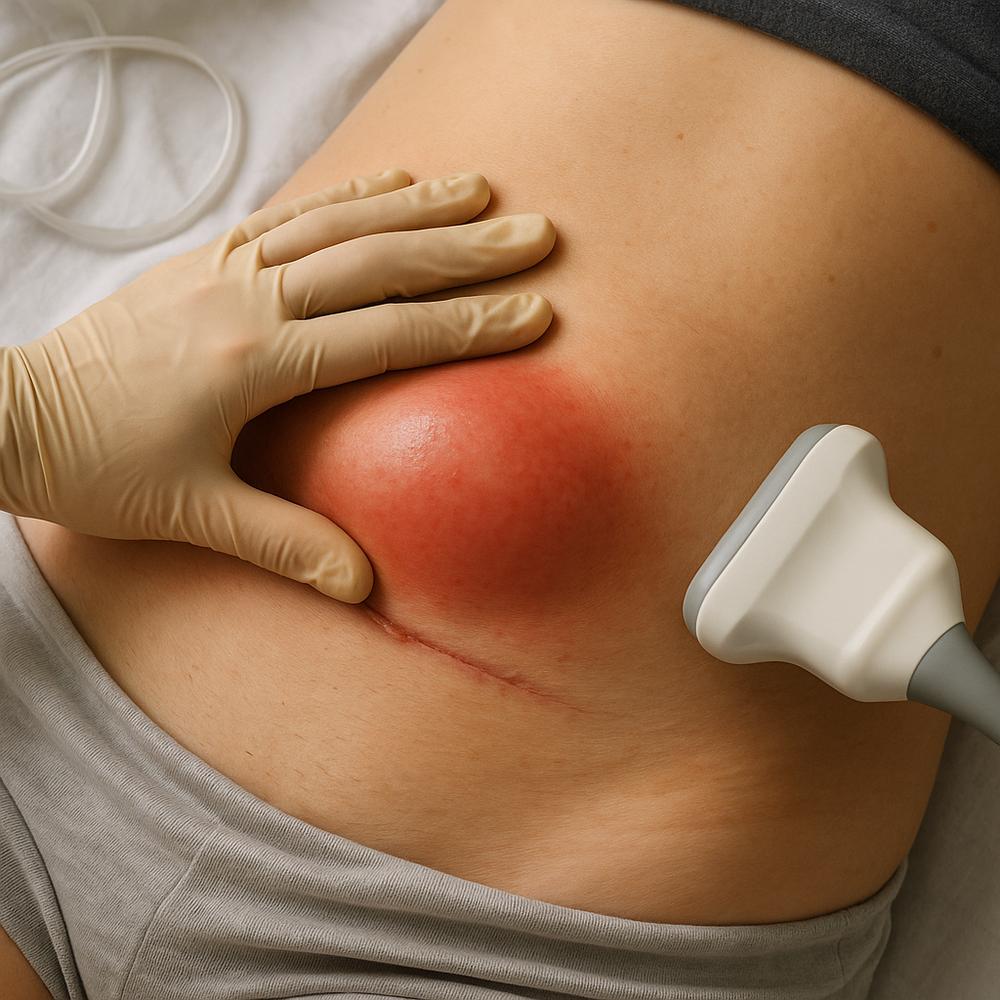
Drenagem por punção: quando e como é feita
Quando o volume é grande, doloroso ou tensiona a pele a ponto de comprometer a cicatrização, a drenagem por punção pode ser indicada. O procedimento deve ser realizado em ambiente limpo, com técnica estéril e, preferencialmente, com orientação por ultrassom, que aumenta a segurança e a eficácia.
– O que esperar: o médico introduz uma agulha fina para aspirar o líquido; às vezes, mais de uma punção é necessária conforme a recorrência.
– Riscos: apesar de o líquido do seroma ser estéril, a punção pode introduzir bactérias e gerar infecção subsequente. Por isso, a indicação deve ser criteriosa.
– Antibióticos: não são usados de rotina; só quando há sinais de infecção.
– Pós-procedimento: compressão reforçada e acompanhamento próximo para detectar recidivas.
Em seromas volumosos ou resistentes, pode-se considerar a colocação temporária de um dreno fechado para controle contínuo da produção.
Seroma encapsulado: quando a cirurgia é necessária
Se o acúmulo persiste por semanas e o corpo forma uma cápsula fibrosa ao redor do líquido (seroma encapsulado), a chance de reabsorção espontânea cai. Nesses casos, o tratamento definitivo costuma envolver a remoção cirúrgica da cápsula (capsulectomia), seguida de medidas para eliminar o espaço morto, como suturas de adesão e uso adequado de drenos e compressão. A decisão é individualizada e leva em conta seu estado clínico, área operada e histórico de recidivas.
Prevenção do seroma no pré e pós-operatório
A melhor abordagem é evitar que ele se forme. Cirurgião, paciente e equipe têm papéis complementares na prevenção.
Antes da cirurgia: prepare o terreno
– Escolha um cirurgião experiente: técnicas que reduzem o espaço morto (suturas de adesão, pontos de tensão progressiva, uso criterioso de drenos) diminuem a incidência de acúmulo de líquido.
– Otimize a saúde: parar de fumar idealmente 4–8 semanas antes, controlar o diabetes e tratar anemia ou deficiências nutricionais reduz complicações.
– Planeje a nutrição: garanta ingestão adequada de proteína e micronutrientes (vitaminas C, D e zinco, conforme orientação profissional) para favorecer cicatrização.
– Discuta expectativas: entenda as recomendações específicas para o seu tipo de cirurgia (tempo de uso de cinta, cuidados com dreno, limitações de movimento).
Imediatamente após a cirurgia: os primeiros dias contam
– Compressão desde o início: use a cinta/curativo indicado no tamanho e ajuste corretos. Evite dobras e pontos de pressão.
– Cuidados com drenos: se houver, anote o volume diário, mantenha o selo fechado e não retire antes da hora; a retirada precoce facilita o acúmulo de líquido.
– Movimentação guiada: levante-se e caminhe conforme a liberação médica, mas evite esforços, flexões amplas e impactos.
– Drenagem linfática: inicie apenas quando autorizada; sessões suaves e regulares, executadas por profissional qualificado, podem ajudar.
– Evite calor e banhos muito quentes: o calor aumenta a vasodilatação e pode agravar o extravasamento de líquidos.
– Siga a medicação: anti-inflamatórios e analgésicos, quando prescritos, controlam a resposta inflamatória e a dor.
Semanas seguintes: constância e vigilância
– Mantenha a compressão: geralmente por 3–6 semanas, conforme orientação. Retirar cedo demais é um erro comum.
– Retorno gradual às atividades: fortaleça a musculatura de forma progressiva, evitando impacto ou movimentos que “puxem” a área operada.
– Controle de peso e hidratação: flutuações importantes de peso e desidratação atrapalham a cicatrização.
– Siga o calendário de consultas: avaliações periódicas detectam sinais precoces e permitem intervenções menos invasivas.
Perguntas frequentes e mitos sobre seroma
A informação correta diminui a ansiedade e aumenta a segurança durante a recuperação. Veja respostas diretas às dúvidas mais comuns.
Mitos e verdades
– “Se tem líquido, é infecção.” Mito. O seroma é, em geral, líquido estéril. Infecção vem com febre, dor crescente, secreção purulenta e mau cheiro.
– “Aperto forte resolve.” Mito. Compressão excessiva e mal posicionada pode deslocar tecidos e piorar a situação. Compressão deve ser uniforme e ajustada pelo profissional.
– “Punção resolve de primeira.” Nem sempre. Alguns casos exigem mais de uma aspiração; outros evoluem para cápsula e podem precisar de cirurgia.
– “Aparece só em lipoaspiração.” Mito. Pode ocorrer em qualquer cirurgia com descolamento de tecido (abdome, mamas, dorso, membros).
– “Quanto mais água eu bebo, mais líquido acumula.” Mito. Hidratação adequada favorece a cicatrização e a homeostase.
– “Drenagem linfática é sempre permitida.” Não. Só com liberação médica e por profissional habilitado, com técnica apropriada ao pós-operatório.
– “É melhor usar calor para ‘dissolver’.” Mito. Calor pode aumentar o extravasamento e agravar o edema.
O que não fazer
– Não esprema, não massageie com força e não tente “estourar” a área.
– Não faça punção em casa nem com profissionais sem treinamento e materiais estéreis.
– Não remova drenos por conta própria.
– Não interrompa a compressão sem orientação.
– Não ignore febre, aumento rápido da dor, vermelhidão que se espalha ou secreção com odor forte.
Plano prático e checklist de acompanhamento
Transforme conhecimento em ação com um roteiro simples para os primeiros 30 dias. Ajuste-o às instruções do seu cirurgião.
Checklist de sinais e cuidados diários
– Observe a área operada 1–2 vezes ao dia, em boa iluminação.
– Toque delicadamente: note tensão, dor e sensação de líquido.
– Meça a circunferência em pontos de referência (ex.: 5 cm acima/abaixo da incisão) e anote variações.
– Marque com caneta dermatográfica os limites do abaulamento se notar aumento, para comparar no dia seguinte.
– Registre fotos periódicas (mesmo ângulo, mesma distância).
– Monitore temperatura corporal; febre não é esperada em seroma simples.
– Use a compressão conforme prescrito; verifique se não há dobras ou áreas “sobrando”.
– Hidrate-se e priorize proteína nas refeições.
– Faça as medicações no horário; não ajuste doses sem autorização.
– Mantenha os retornos médicos; leve seu diário com medidas e fotos.
Sinais de alerta para contato imediato com o médico:
– Febre acima de 38 °C, calafrios.
– Dor que piora a cada dia, sem alívio com medicação.
– Vermelhidão que se expande, pele muito quente.
– Secreção espessa, amarelada ou com mau cheiro.
– Aumento rápido do volume com muita tensão na pele.
– Mal-estar geral, náuseas persistentes ou tontura.
Rotina das primeiras 4 semanas
Semana 1
– Foco em repouso relativo, boa compressão e controle da dor.
– Caminhadas curtas e frequentes, sem esforço.
– Se houver drenos, anotar produção diária; manter curativos conforme orientação.
– Não aplicar calor; evitar banhos muito quentes e longas exposições ao sol.
Semana 2
– Manter compressão contínua, ajustando com a equipe se necessário.
– Iniciar, quando liberado, drenagem linfática suave.
– Avaliar, no retorno, necessidade de punção se houver grande abaulamento.
– Continuar diário de medidas e fotos.
Semana 3
– Retomar gradualmente atividades leves; evitar academia e movimentos de grande amplitude na região operada.
– Reforçar ingestão de proteínas e micronutrientes.
– Manter vigilância de sinais de alarme; muitos seromas se estabilizam nessa fase.
Semana 4
– Reavaliação do planejamento: se houve recorrência frequente ou persistência do volume, discutir com o cirurgião opções como nova punção, uso temporário de dreno ou, raramente, abordagem cirúrgica do seroma encapsulado.
– Início cuidadoso de atividades físicas autorizadas, mantendo compressão conforme orientação.
Quando cada abordagem costuma ser considerada
– Pequeno, pouco sintomático (sem tensão): observação + compressão.
– Moderado, desconforto relevante: considerar punção única ou repetida, sempre estéril.
– Recorrente ou que atrapalha cicatrização: dreno temporário ou revisão da compressão.
– Persistente por semanas ou com cápsula: avaliação para tratamento cirúrgico.
Dicas finais para uma recuperação mais segura
– Construa uma comunicação aberta com sua equipe: relatar sintomas cedo evita intervenções maiores.
– Personalize a compressão: corpos e cirurgias diferentes exigem ajustes diferentes.
– Priorize qualidade do sono: dormir bem melhora a resposta inflamatória e a cicatrização.
– Evite “soluções milagrosas”: cremes, compressas quentes e massagens vigorosas podem complicar.
– Planeje ajuda em casa nas primeiras semanas: redução de esforço físico é parte do tratamento.
– Lembre-se: o objetivo é colar novamente os planos de tecido. Tudo que reduz atrito e acúmulo de líquido joga a seu favor.
Ao entender o que é o seroma, reconhecer seus sinais e agir rapidamente, você encurta o tempo de recuperação e reduz riscos. Mantenha sua rotina de cuidados, registre mudanças e não hesite em acionar seu cirurgião diante de qualquer sinal de alarme. Se você está se preparando para operar ou está no pós-operatório, salve este guia, siga o checklist e marque sua próxima consulta para alinhar expectativas e personalizar sua prevenção. Sua recuperação agradece.
O Dr. Alexandre Amato, cirurgião vascular, aborda a complicação do seroma, que pode ocorrer em qualquer cirurgia que envolva descolamento de tecido. O seroma é o acúmulo de líquido que pode causar dor e inflamação, e se não tratado, pode evoluir para um seroma encapsulado ou infecção. Embora o líquido seja estéril, a punção para drenagem pode introduzir bactérias, levando à infecção. O seroma geralmente ocorre alguns dias após a cirurgia, especialmente em procedimentos como a lipoaspiração, onde há descolamento de tecido gorduroso. O tratamento inicial pode ser apenas a observação, mas se o seroma for maior, a drenagem é necessária. Sintomas incluem dor, rubor e tumoração na área afetada. O tratamento pode incluir anti-inflamatórios e, em casos de seroma encapsulado, cirurgia para remover a cápsula. Medidas preventivas, como curativos compressivos e drenagem linfática, são recomendadas para evitar a formação de seromas, especialmente em cirurgias extensas.