Por que as varizes recorrentes podem surgir mesmo após a cirurgia
Mesmo depois de uma cirurgia bem-sucedida, novas veias doentes podem aparecer com o tempo. Isso acontece porque a cirurgia trata as veias que estavam comprometidas naquele momento, mas não muda a predisposição do seu organismo nem elimina os fatores de risco que continuam atuando. Em outras palavras: a doença venosa crônica é progressiva. Com as escolhas certas, porém, você pode diminuir muito a velocidade dessa progressão e reduzir o risco de enfrentar varizes recorrentes no futuro. Este guia prático reúne medidas simples e consistentes que, aplicadas no dia a dia, preservam os resultados do seu procedimento e mantêm suas pernas mais leves, saudáveis e bonitas por mais tempo.
Predisposição genética e progressão da doença venosa
A genética é um dos pilares das varizes. Se há histórico familiar, suas veias têm maior tendência a sofrer desgaste das válvulas que deveriam impedir o refluxo do sangue. Com o passar dos anos, esse refluxo aumenta a pressão dentro das veias, dilata seus segmentos e favorece o aparecimento de novos trajetos dilatados. Por isso, mesmo com a remoção ou ablação das veias doentes, outras veias suscetíveis podem se manifestar.
O que a cirurgia resolve — e o que não resolve
A cirurgia elimina o problema ativo: veias insuficientes que já perderam a função e causam sintomas como dor, peso e edema. O que ela não faz é “blindar” o sistema venoso contra futuras alterações. Para evitar varizes recorrentes, você precisa agir no que influencia a pressão nas pernas, na qualidade da parede venosa e na eficiência da bomba da panturrilha. Quando esses fatores são bem cuidados, o risco de precisar de nova intervenção cai drasticamente.
Fatores de risco que aceleram as varizes recorrentes
Conhecer os desencadeadores é o primeiro passo para neutralizá-los. Alguns você não pode mudar; outros, sim. Foque no que é controlável — e proteja-se do restante com estratégias inteligentes.
Idade, gravidez e hormônios
– Idade: com o envelhecimento, os tecidos de sustentação perdem elasticidade e as válvulas venosas sofrem mais.
– Gravidez: o volume de sangue aumenta, o útero pressiona as veias pélvicas e a progesterona relaxa as paredes venosas; tudo isso favorece o refluxo.
– Hormônios: terapias hormonais e anticoncepcionais combinados podem piorar sintomas em quem já tem predisposição. Se você nota piora cíclica, converse com seu médico sobre alternativas.
Estilo de vida: peso, sedentarismo e posturas prolongadas
– Excesso de peso eleva a pressão intra-abdominal, dificultando o retorno venoso.
– Ficar muitas horas sentado ou em pé, imóvel, “desliga” a bomba da panturrilha — e o sangue tende a estagnar nas pernas.
– Calor intenso, banhos muito quentes e saunas prolongadas dilatam as veias e intensificam sintomas.
Profissões e rotinas de risco
– Em pé por longos períodos: professores, cabeleireiros, profissionais da saúde, vendedores.
– Sentado por longos períodos: motoristas, analistas, profissionais de TI, costureiras.
– Viagens frequentes: avião ou carro por mais de duas horas sem pausas.
Medidas simples do dia a dia que fazem diferença
A prevenção mais eficaz é a somatória de pequenos hábitos que, juntos, reduzem a pressão nas veias e mantêm a circulação ativa.
Movimento inteligente ao longo do dia
– Regra 45–2: a cada 45 minutos na mesma posição, mova-se por 2 minutos. Caminhe no corredor, suba um lance de escadas ou faça 30 flexões de tornozelo.
– Mini-rotina na mesa: 3 séries de 20 movimentos de flexão e extensão de tornozelos, 20 elevações de calcanhar e 10 agachamentos parciais, espalhados ao longo do expediente.
– Em pé, alterne o peso entre as pernas e use um pequeno apoio para elevar um pé de cada vez por 5 minutos.
– Evite cruzar as pernas por longos períodos. O problema não é cruzar, e sim permanecer imóvel; mude de posição com frequência.
Meia elástica: quando, como e qual escolher
A meia de compressão é um dos recursos mais eficientes para reduzir sintomas e a progressão da doença venosa. Útil no pós-operatório e como manutenção a longo prazo.
– Nível de compressão: 15–20 mmHg costuma ser suficiente para prevenção e leves sintomas; 20–30 mmHg para quem tem edema ou dias muito intensos. Ajuste com seu cirurgião vascular.
– Tamanho e modelo: meça a perna ao acordar, antes de inchar. Meia 3/4 cobre a panturrilha; 7/8 ou meia-calça podem ser indicadas se há veias na coxa.
– Hora de vestir: coloque ainda na cama, pela manhã, quando as pernas estão menos inchadas. Retire para dormir.
– Dicas para calçar: use luvas de borracha, talco ou um deslizante próprio. Vire a meia até o calcanhar, posicione bem e desenrole sem puxar pela borda.
– Cuidados: lave com água fria e sabão neutro, seque à sombra e troque a cada 4–6 meses, quando a elasticidade diminui.
– Atenção: pessoas com doença arterial periférica grave precisam de avaliação antes de usar compressão.
Elevação e resfriamento das pernas
– Ao chegar em casa, faça 10–15 minutos com as pernas elevadas acima do nível do coração.
– Compressas frias por 5 minutos nos dias mais quentes ajudam a reduzir vasodilatação e sensação de peso.
– À noite, deixe a base da cama 10–15 cm elevada para favorecer o retorno venoso.
Cuidados com a pele e microvarizes
– Hidratação diária com creme neutro evita ressecamento e coceira, que podem levar a feridas.
– Trate precocemente vasinhos e veias reticulares com procedimentos ambulatoriais quando indicado; adiamentos favorecem o aumento da rede doente.
– Observe sinais de alerta: manchas acastanhadas, endurecimento da pele, coceira persistente, calor e dor localizada. Esses sinais pedem avaliação.
Alimentação e controle do peso para proteger as veias
O que você come impacta o peso, a inflamação e a retenção de líquidos — três fatores que influenciam diretamente a saúde venosa.
Princípios simples que funcionam
– Fibra em todas as refeições: ajuda o intestino a funcionar, reduzindo a pressão abdominal que piora o refluxo venoso.
– Menos sal, mais potássio: cozinhe com ervas e especiarias e priorize alimentos ricos em potássio (banana, abacate, folhas verdes) para equilibrar fluidos.
– Flavonoides e antioxidantes: frutas cítricas, frutos vermelhos, uva roxa, cacau e chá verde apoiam a saúde endotelial.
– Proteínas magras: peixes, ovos, frango e leguminosas promovem reparo tecidual e saciedade.
– Hidratação consistente: 30–35 ml/kg/dia, ajustando por clima e atividade. Urina muito escura sinaliza que você precisa beber mais.
Plano prático de 7 dias (exemplo)
– Segunda: café com iogurte natural, granola e frutas vermelhas; almoço com salada grande, arroz integral e frango grelhado; lanche com castanhas; jantar de sopa de legumes e ovo cozido.
– Terça: omelete com espinafre; almoço com peixe assado, batata-doce e brócolis; lanche de maçã; jantar com salada de grão-de-bico e legumes.
– Quarta: vitamina de banana com aveia e leite; almoço com carne magra, quinoa e salada; lanche de iogurte; jantar com massa integral ao molho de tomate e cogumelos.
– Quinta: tapioca com queijo branco e tomate; almoço com frango desfiado e mix de folhas e grãos; lanche de uvas; jantar com legumes assados e peixe.
– Sexta: pão integral com abacate e ovo; almoço com feijão, arroz integral e salada; lanche de pera; jantar com salmão, purê de couve-flor e aspargos.
– Sábado: panquecas de aveia com mel; almoço com moqueca leve e arroz; lanche de sementes e frutas; jantar com bowl de quinoa, frango e vegetais.
– Domingo: mingau de aveia; almoço com lasanha de berinjela; lanche de iogurte com cacau; jantar com sopa cremosa de abóbora e ricota.
Dicas extras
– Planeje compras com lista focada em comida de verdade.
– Monte pratos coloridos: quanto mais cores naturais, mais diversidade de micronutrientes.
– Evite álcool em excesso: desidrata, prejudica o sono e favorece retenção de líquidos.
Exercícios que turbinam a bomba da panturrilha
Exercício é remédio para circulação. A chave é construir uma rotina sustentável que combine atividade aeróbica, fortalecimento e mobilidade.
Base semanal sugerida
– Aeróbico: 150–300 minutos por semana (caminhada rápida, bicicleta, elíptico ou natação). Exemplos: 30–45 minutos, 5 vezes na semana.
– Força: 2–3 sessões/semana, com foco em panturrilhas, glúteos e core para melhorar o retorno venoso e a postura.
– Mobilidade: alongamentos de tornozelos, panturrilhas e cadeia posterior, 10 minutos por dia.
Sequência prática de 15 minutos para todos os dias
– Elevações de panturrilha: 3 x 20 repetições (suba e desça em 2 segundos).
– Flexão de tornozelos sentado: 3 x 20 em cada perna.
– Agachamento parcial: 3 x 12–15, mantendo boa técnica.
– Bicicleta no ar deitado: 2 x 60 segundos.
– Caminhada rápida: 10 minutos (pode ser dividida ao longo do dia).
O que evitar e como adaptar
– Evite longos períodos sem se mover durante treinos de força. Intercale séries com 30–60 segundos de caminhada leve.
– Cargas muito altas em exercícios que prendem a respiração aumentam a pressão intra-abdominal. Prefira progressão gradual com respiração controlada.
– Corrida em calor extremo pode intensificar sintomas; ajuste horário, hidratação e, se necessário, use meia de compressão esportiva.
– Se algo lateja, incha ou piora no dia seguinte, reduza 10–20% do volume ou intensidade e reavalie.
Ergonomia no trabalho e nas viagens: proteja suas pernas
Seu ambiente pode trabalhar a favor da sua circulação. Pequenos ajustes evitam estase venosa e aliviam sintomas de varizes recorrentes.
Se você passa horas sentado
– Ajuste a cadeira para quadris ligeiramente acima dos joelhos. Use apoio para os pés.
– Troque a posição a cada 30–45 minutos: levante, caminhe, alongue-se. Defina alarmes no celular.
– Evite bordas de cadeira que pressionam a parte de trás do joelho.
– Use meia de compressão nos dias de trabalho intenso ou viagens longas.
Se você passa horas em pé
– Mantenha um banquinho para alternar o apoio de um pé por 5–10 minutos.
– Faça balanço calcanhar-ponta repetido durante a fila ou atendimento.
– Evite superfícies muito duras; tapetes anti-fadiga ajudam.
– Calçados com salto moderado (2–4 cm), firmes no calcanhar e flexíveis no antepé favorecem a bomba da panturrilha.
Em viagens e longos deslocamentos
– Levante-se a cada 60–90 minutos no avião; em carros, pare para caminhar.
– Faça 30–40 flexões de tornozelo a cada hora sentado.
– Hidrate-se e limite álcool; a desidratação espessa o sangue e piora o edema.
– Use meia de compressão no dia da viagem.
Pós-operatório inteligente e acompanhamento para evitar nova cirurgia
Cirurgia é o começo de um novo capítulo, não o fim da história. Um plano de acompanhamento claro consolida os resultados e reduz a chance de varizes recorrentes.
Cronograma de acompanhamento e autocuidado
– Consultas: programe retornos conforme orientação do seu cirurgião. Em geral, reavaliações em 1–3 meses, 6 meses e anual são úteis para detectar precocemente novos refluxos.
– Ultrassom Doppler: solicite quando houver sintomas novos, aumento de veias superficiais, edema persistente ou antes de programar tratamentos complementares.
– Check-up mensal em casa: avalie peso, presença de inchaço ao fim do dia, sensação de peso, cãibras noturnas e surgimento de novos vasinhos. Anote em um diário simples.
– Sinais de alerta: dor súbita e localizada, vermelhidão com calor, endurecimento do trajeto venoso ou edema assimétrico pedem avaliação rápida.
Trate cedo, trate simples
Quando novas veias doentes surgem, agir no começo costuma permitir tratamentos menos invasivos, ambulatoriais e de rápida recuperação.
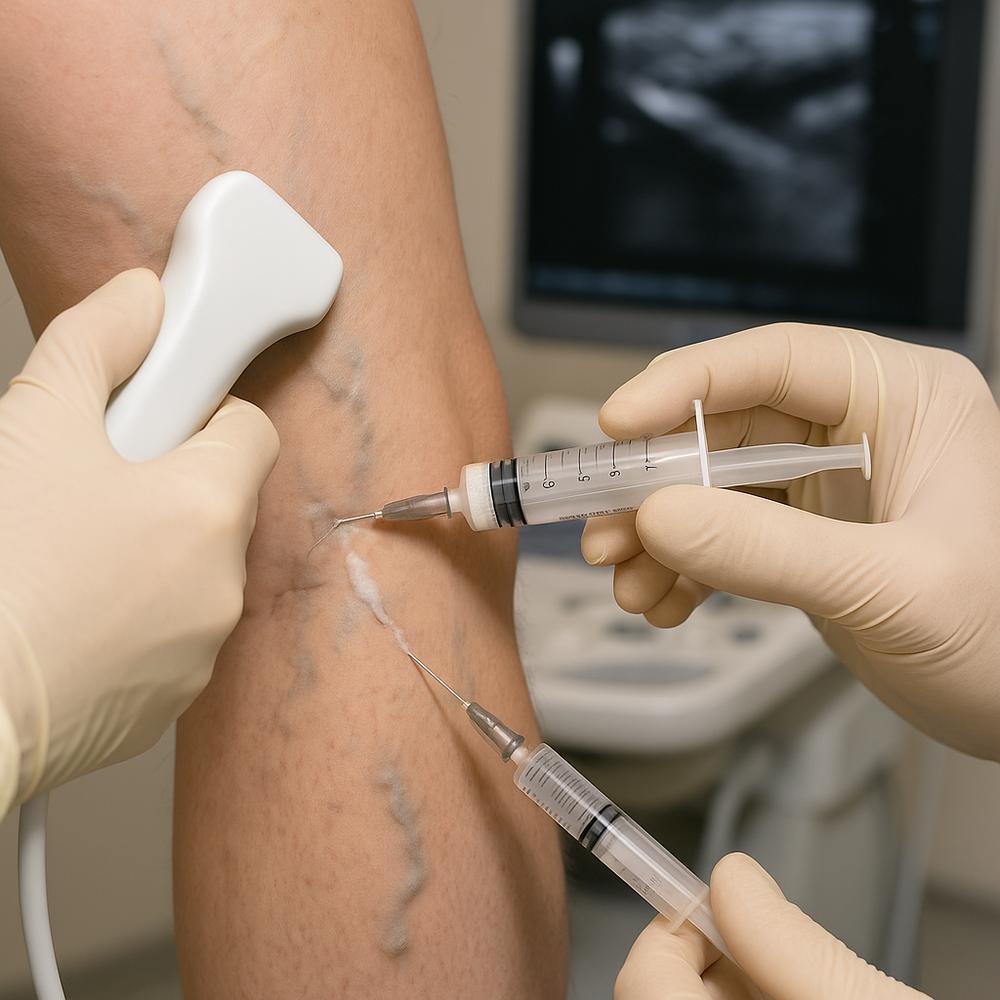
– Escleroterapia líquida ou com espuma: indicada para vasinhos e veias reticulares; sessões curtas, com pouca ou nenhuma interrupção da rotina.
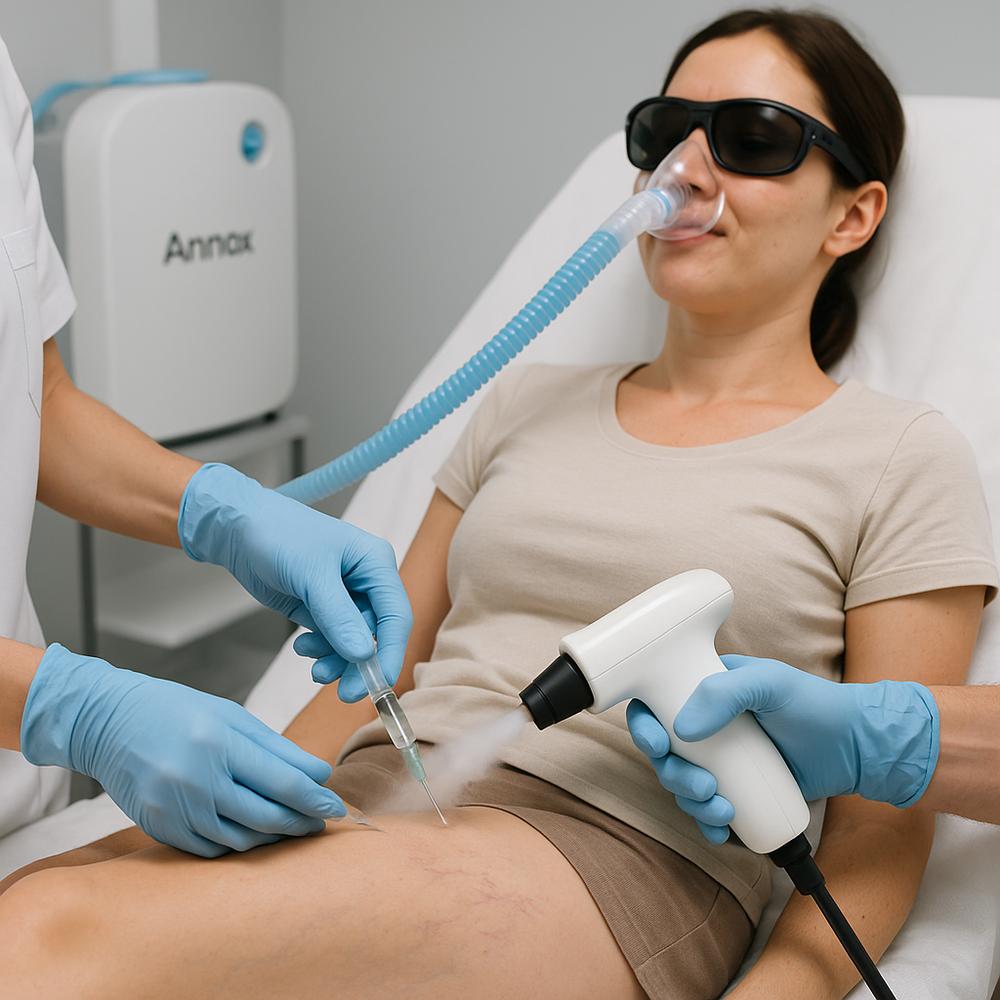
– Laser transdérmico: útil para telangiectasias finas; pode ser combinado com escleroterapia.
– Ablações endovenosas guiadas por ultrassom: termoablação, laser ou radiofrequência para veias com refluxo significativo; menos invasivas que cirurgias tradicionais.
– Cuidados pós-procedimento: compressão, caminhada leve, hidratação e controle de exposição ao sol na região tratada.
Gestão de fatores individuais
– Gravidez planejada: converse sobre uso de meia de compressão durante a gestação e logo no pós-parto. Foque em ganho ponderal adequado e caminhadas diárias.
– Hormônios: se notar piora com anticoncepcionais combinados, discuta alternativas com menos impacto venoso com seu ginecologista.
– Metas de peso: estabeleça alvos realistas (por exemplo, 5–10% de redução em 3–6 meses) e monitore com medidas de cintura e balança semanal.
Rotina de 90 dias para consolidar resultados
– Dias 1–30: meia de compressão nas horas ativas, 30 minutos de caminhada diária, sequência de panturrilha de 15 minutos, ajuste de sal e hidratação.
– Dias 31–60: acrescente 2 treinos de força/semana, avance a caminhada para 45 minutos em 3 dias da semana, revisão de calçados e ergonomia no trabalho.
– Dias 61–90: mantenha compressão nos dias de maior demanda, incorpore natação ou bicicleta 1–2 vezes/semana, reavalie peso e marque retorno com o vascular.
Desmistificando crenças comuns
– “Cruzar as pernas causa varizes.” O problema é ficar imóvel por longos períodos, não a posição em si. Mova-se regularmente.
– “Se já operei, nunca mais terei varizes.” A predisposição permanece. A prevenção diária é o que mantém os resultados.
– “Só cirurgia resolve.” Há uma escada de cuidados conservadores e procedimentos minimamente invasivos que, quando aplicados cedo, evitam novas cirurgias.
Checklist rápido para o seu dia
– Coloque a meia de compressão ao acordar, nos dias de maior demanda.
– Programe alarmes a cada 45–60 minutos para levantar e se mexer.
– Faça 3 x 20 elevações de panturrilha durante o expediente.
– Hidrate-se: garrafa de água sempre por perto.
– Almoço com metade do prato de vegetais e uma fonte de proteína magra.
– Eleve as pernas por 10–15 minutos ao chegar em casa.
– Caminhada leve de 30 minutos ou bicicleta.
– Creme hidratante nas pernas antes de dormir.
– Revise o dia: sinais de peso, edema ou vasinhos novos? Anote.
Ao colocar essas medidas simples em prática, você transforma o resultado da sua cirurgia em um investimento de longo prazo. Controlar fatores de risco, usar corretamente a meia elástica, exercitar a bomba da panturrilha e manter acompanhamento regular com o cirurgião vascular cria uma barreira poderosa contra varizes recorrentes. Se você percebeu sintomas retornando, novos vasinhos ou inchaço ao fim do dia, não espere: agende uma avaliação para ajustar seu plano e, se necessário, tratar precocemente com técnicas minimamente invasivas. Dê hoje o próximo passo e garanta pernas mais leves, seguras e saudáveis pelos próximos anos.
O vídeo aborda como evitar o surgimento de novas varizes após um procedimento cirúrgico. O Dr. Alexandre Amato explica que, embora a cirurgia trate as veias doentes no momento, a predisposição genética para varizes pode levar ao desenvolvimento de novas veias afetadas no futuro.
Ele lista fatores que podem piorar o quadro de varizes, como idade avançada, gravidez, uso de hormônios (especialmente anticoncepcionais), obesidade e profissões que exigem ficar muito tempo em pé ou sentado.
O médico enfatiza a importância de manter hábitos saudáveis, como dieta equilibrada, exercícios físicos e controle da obesidade, para minimizar o risco de recorrência.
A meia elástica é recomendada tanto no pós-operatório quanto a longo prazo como medida preventiva. O acompanhamento regular com o cirurgião vascular é crucial para tratar novos vasinhos que possam surgir após a cirurgia.