Por que a trombose venosa profunda exige atenção em 2026
Saiba reconhecer sinais, riscos e quando agir diante da trombose venosa profunda em 2026. Prevenção, diagnóstico e tratamento para evitar embolia pulmonar.
A trombose venosa profunda é a principal origem da embolia pulmonar, uma emergência que responde por cerca de uma em cada dez mortes em hospitais. Estimativas apontam centenas de milhares de óbitos anuais na Europa e nos Estados Unidos, superando, juntos, doenças e causas que recebem muito mais atenção pública. Em 2026, a boa notícia é que temos diagnóstico rápido e tratamentos eficazes, mas tudo começa com informação e ação no momento certo.
Entender o que é um coágulo em uma veia profunda, por que ele pode migrar para os pulmões e como reduzir esse risco é essencial para quem deseja proteger sua saúde e a da família. Este guia prático mostra como reconhecer sinais, quando procurar atendimento e quais medidas de prevenção funcionam no mundo real.
Como identificar os sinais de trombose venosa profunda
Sinais e sintomas na perna
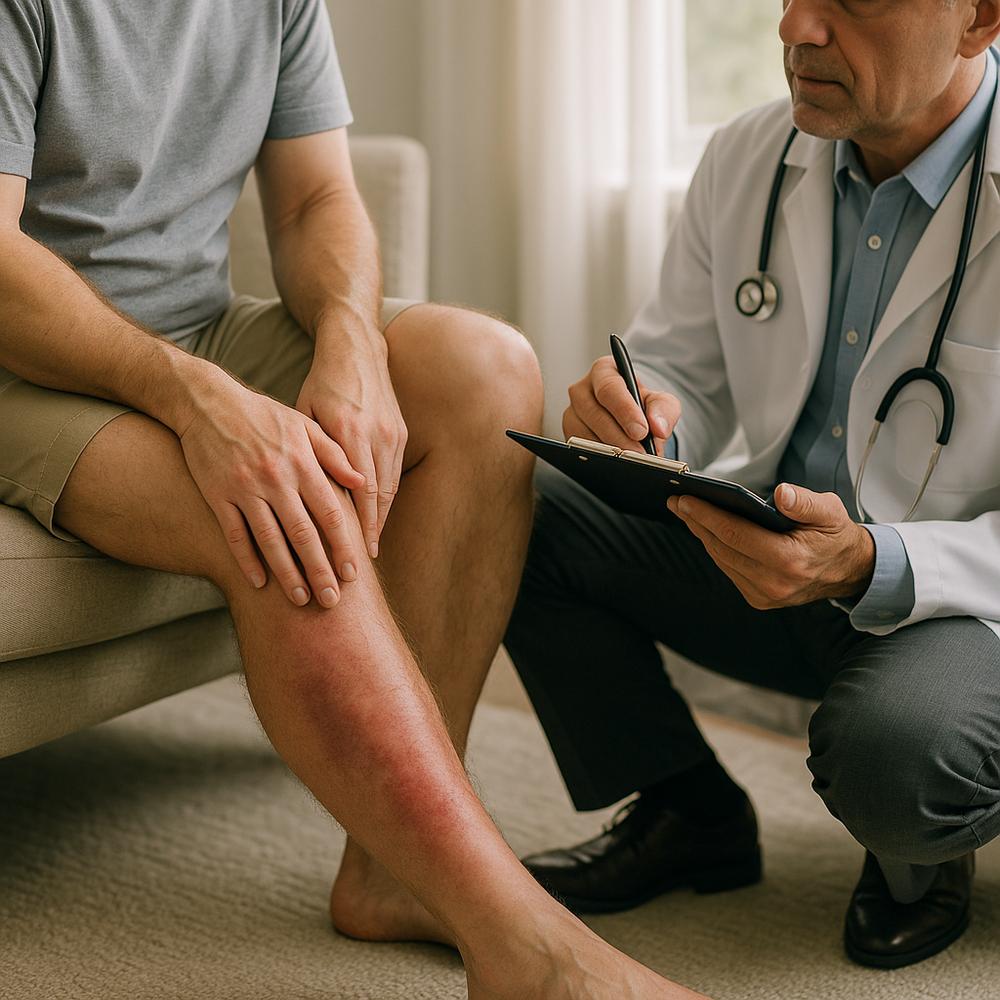
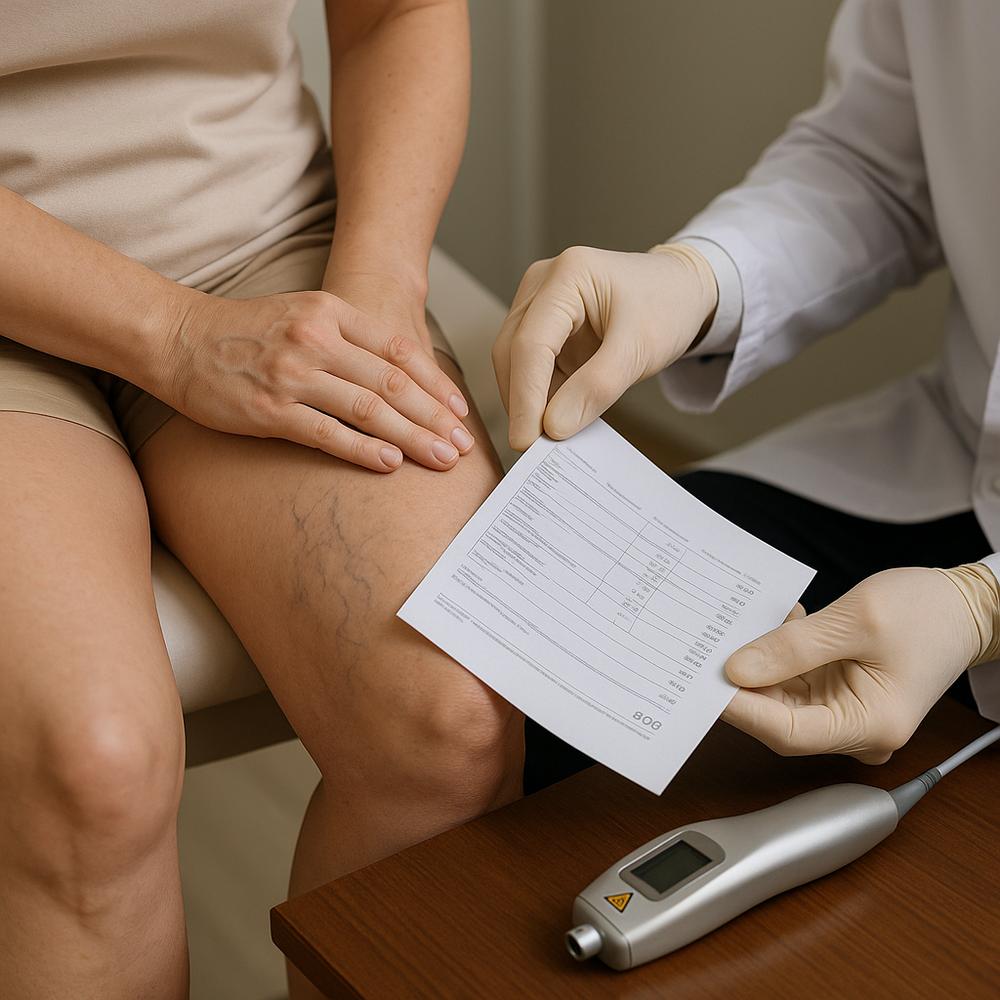
A trombose venosa profunda acontece quando um coágulo se forma nas veias profundas, geralmente das pernas. Ela se diferencia da tromboflebite superficial (veias próximas da pele), que tende a ser menos perigosa. Os sintomas variam de discretos a intensos e não devem ser ignorados, principalmente se houver fatores de risco associados.
– Dor na panturrilha ou coxa, que pode piorar ao caminhar ou ao tocar a área
– Inchaço assimétrico (uma perna mais inchada que a outra)
– Calor, vermelhidão ou coloração arroxeada na pele do membro afetado
– Sensação de peso ou endurecimento do trajeto venoso
– Aumento do perímetro da panturrilha em comparação com a outra perna
Exemplos do dia a dia: dor que começou após uma viagem longa, após imobilização com bota gessada ou depois de um período acamado deve levantar suspeita. Vale lembrar que lesões musculares também causam dor e edema, por isso a avaliação clínica é indispensável.
Sinais de alerta de embolia pulmonar
A complicação mais temida da trombose venosa é a embolia pulmonar, quando parte do coágulo se desprende e vai para o pulmão. Procure emergência imediatamente se houver:
– Falta de ar súbita ou piora rápida da respiração
– Dor no peito ao inspirar, tosse com sangue ou tontura/desmaio
– Palpitações, sudorese intensa e pele fria ou úmida
– Sensação de ansiedade intensa associada à falta de ar
Dica prática: em caso de suspeita de embolia pulmonar, evite se deslocar sozinho. Acione o serviço de emergência (no Brasil, 192 – SAMU) e permaneça em repouso até receber orientação.
Fatores de risco e a tríade de Virchow
A formação de um coágulo venoso resulta de três elementos que atuam juntos, descritos como a tríade de Virchow: lesão na parede do vaso, aumento da coagulabilidade do sangue e estase (sangue parado). Quanto mais fatores se somam, maior a probabilidade de ocorrer trombose venosa.
Fatores transitórios e de estilo de vida
Certas situações aumentam o risco temporariamente. Identificá-las ajuda a decidir quando intensificar a prevenção e quando buscar atendimento mais rápido.
– Cirurgias recentes, especialmente ortopédicas e abdominais
– Internações prolongadas e períodos acamado
– Imobilização com gesso ou bota ortopédica; uso de cadeiras de rodas
– Viagens longas (mais de 4 horas sentado em avião, ônibus ou carro)
– Desidratação, sedentarismo e longas horas sentado sem se mover
– Traumas, entorses e lesões musculares importantes
– Uso de anticoncepcionais combinados e terapia de reposição hormonal
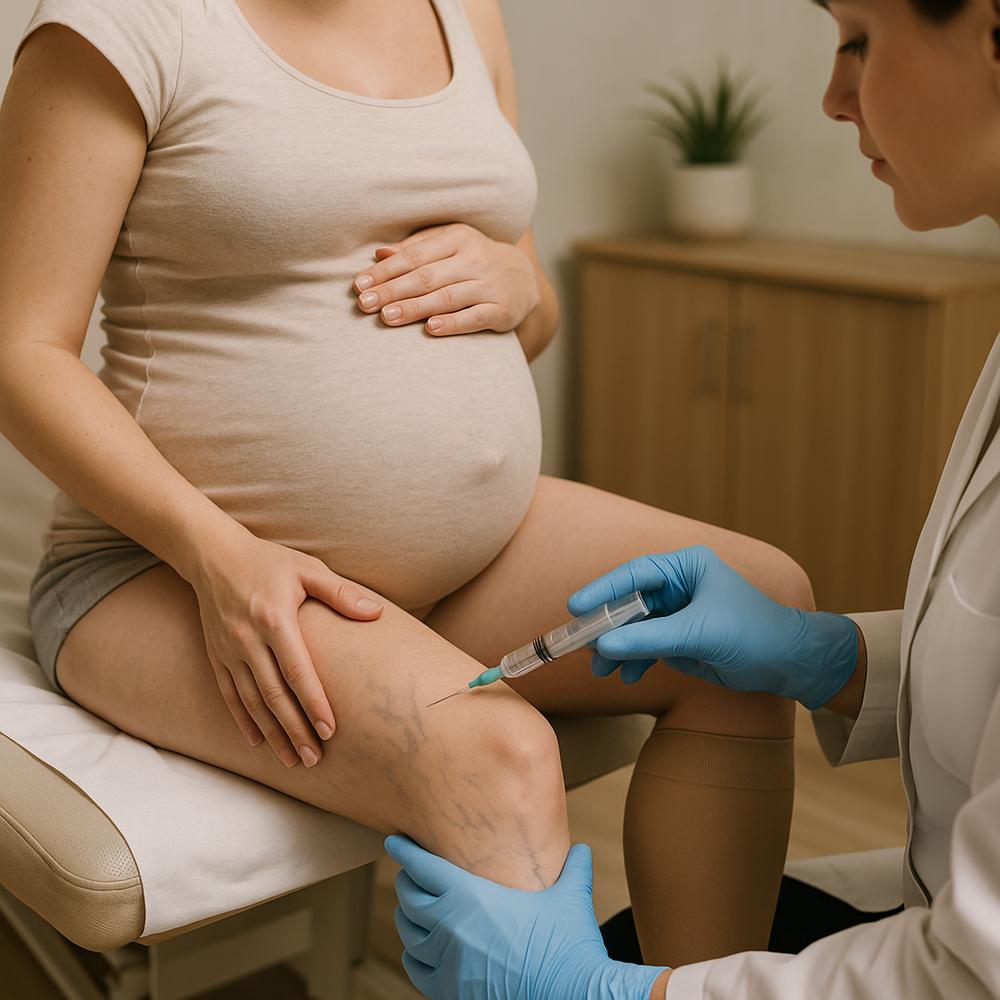
– Gravidez e puerpério (pós-parto), especialmente com outros fatores de risco
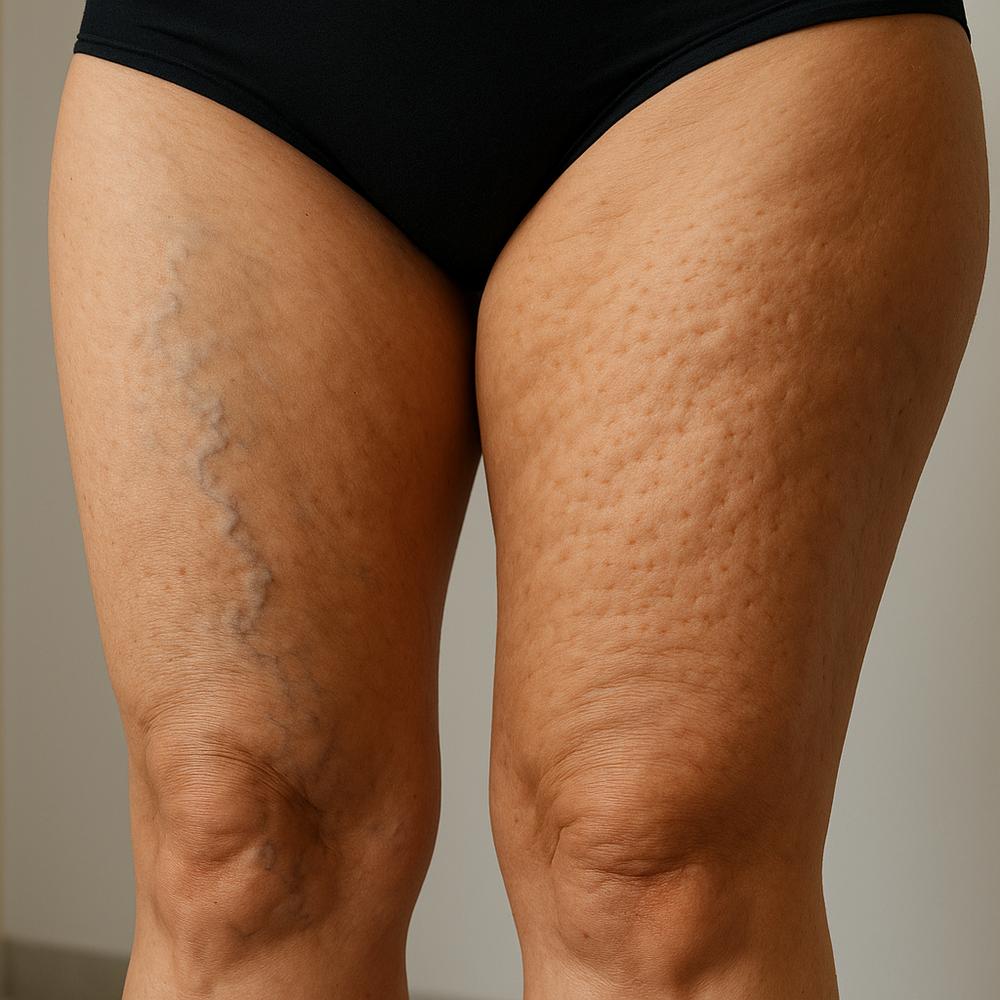
– Varizes importantes, que contribuem para estase venosa
Fatores persistentes e condições especiais
Aqui entram condições que elevam o risco de forma mais contínua. Em pessoas com múltiplos fatores, a vigilância precisa ser redobrada.
– Histórico pessoal ou familiar de trombose venosa
– Câncer ativo e quimioterapia
– Trombofilias hereditárias ou adquiridas (tendência ao sangue “coagular demais”)
– Doenças inflamatórias sistêmicas e infecções graves
– Insuficiência cardíaca, obesidade e tabagismo
– Idade acima de 40–50 anos, com aumento progressivo do risco
– Distúrbios que reduzem anticoagulantes naturais do organismo
Importante: o risco não é apenas “somado”; ele pode multiplicar. Uma pessoa que viaja longas horas, usa anticoncepcional e tem varizes tem risco significativamente maior do que alguém com apenas um desses fatores.
Diagnóstico: do consultório ao hospital
O diagnóstico correto evita atrasos no tratamento e reduz drasticamente o risco de embolia pulmonar. Em 2026, a combinação de avaliação clínica e exames acessíveis permite confirmar a trombose venosa com rapidez.
Avaliação clínica e escores de probabilidade
O profissional de saúde começa estimando a probabilidade clínica com base nos sintomas e nos fatores de risco. Escores como o de Wells para trombose venosa profunda ajudam a classificar o risco em baixo, intermediário ou alto, guiando os próximos passos.
– Baixa probabilidade: pode-se solicitar D-dímero; se normal, costuma descartar trombose
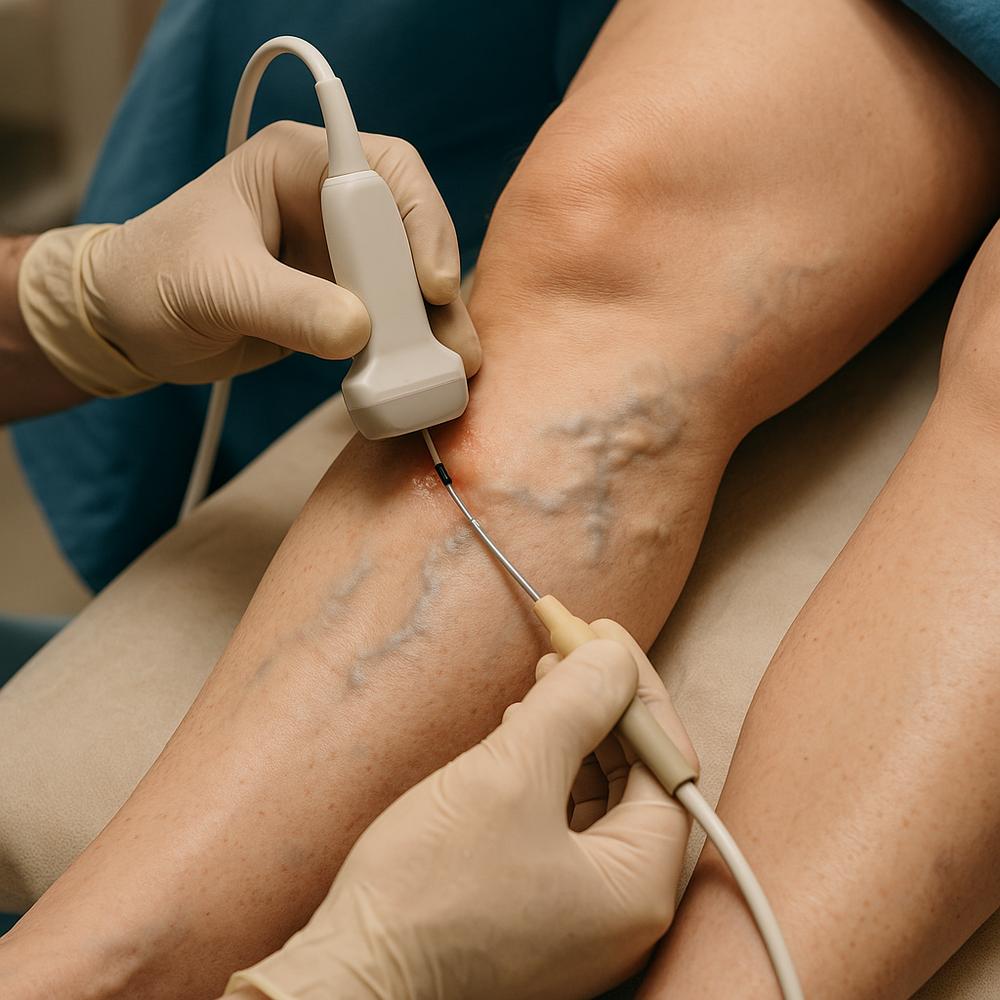
– Probabilidade intermediária/alta: o ultrassom com doppler venoso é indicado de início
– Sinais de embolia pulmonar: prioriza-se avaliação emergencial e imagem do tórax
Reforço prático: dor e inchaço isolados não bastam para o diagnóstico; o contexto clínico e os testes objetivos evitam tanto o subdiagnóstico quanto o excesso de anticoagulação desnecessária.
Exames que confirmam ou afastam a doença
– D-dímero: exame de sangue sensível para descartar trombose venosa em casos de baixa probabilidade. Um resultado normal pode evitar exames de imagem.
– Ultrassom doppler venoso com compressão: exame de escolha para confirmar trombose nas pernas. É não invasivo, amplamente disponível e preciso para veias femorais e poplíteas.
– Angiotomografia de tórax: usada quando há suspeita de embolia pulmonar.
– Outras imagens: ressonância magnética venosa e flebografia são reservadas a casos específicos ou estudos de veias pélvicas.
Dica de percurso: se você suspeita de trombose e tem acesso rápido ao ultrassom, não adie. O intervalo entre suspeita e confirmação deve ser o mais curto possível para iniciar a terapia adequada.
Tratamento em 2026: do anticoagulante à intervenção
O objetivo central do tratamento é prevenir a embolia pulmonar e suas consequências, além de minimizar dor, inchaço e reduzir a chance de síndrome pós-trombótica. O plano depende da extensão do coágulo, localização, risco de sangramento e contexto clínico.
Anticoagulação moderna: como e por quanto tempo
Anticoagulantes de ação direta (DOACs) tornaram o manejo mais simples para muitos pacientes, dispensando controles frequentes de laboratório em comparação aos anticoagulantes mais antigos. A adesão, porém, continua sendo o ponto crítico.
– Início imediato: em suspeita alta, o médico pode iniciar anticoagulante antes do exame definitivo, conforme protocolo local
– Drogas utilizadas: DOACs orais (em muitos casos) ou heparinas de baixo peso molecular; antagonistas da vitamina K seguem relevantes em situações específicas
– Duração típica:
1. Trombose venosa provocada por fator transitório (ex.: cirurgia): geralmente 3 meses
2. Não provocada (sem causa aparente) ou com fatores persistentes: considerar tratamento estendido, ponderando risco de sangramento
3. Câncer ativo: regime individualizado, muitas vezes com heparinas ou DOACs por período mais longo
– Acompanhamento: consultas regulares para revisar dose, interações, sinais de sangramento e orientação de estilo de vida
Cuidados práticos durante a anticoagulação: evitar automedicação com anti-inflamatórios sem orientação, relatar qualquer sangramento anormal (urina, fezes, gengivas), manter hidratação e mobilidade adequadas.
Quando considerar filtro de veia cava e trombólise
Intervenções invasivas têm indicações específicas e não substituem a anticoagulação de rotina.
– Filtro de veia cava inferior: indicado quando há contraindicação absoluta à anticoagulação (ex.: sangramento ativo significativo) ou quando ocorre embolia pulmonar recorrente apesar do tratamento adequado. O uso deve ser criterioso e, quando possível, temporário.
– Trombólise e trombectomia (farmacomecânica ou mecânica): consideradas em tromboses extensas e recentes, especialmente iliofemorais, em pessoas selecionadas, com o objetivo de reduzir a inflamação da veia e o risco de síndrome pós-trombótica. A decisão pondera risco-benefício e costuma favorecer pacientes mais jovens, com menor risco de sangramento e sintomas muito intensos.
Medidas de suporte: meias elásticas de compressão podem aliviar sintomas e, em casos escolhidos, ajudar na recuperação, sempre com orientação profissional sobre tipo e pressão adequados.
Quando procurar o médico — e como se prevenir no dia a dia
Quando e onde buscar ajuda
Saber a hora certa de agir faz toda a diferença. Procure atendimento imediato se:
– Surgirem sinais de embolia pulmonar (falta de ar súbita, dor torácica ao inspirar, tosse com sangue, desmaio)
– Houver dor e inchaço assimétricos na perna após cirurgia, imobilização, trauma, viagem longa ou durante gravidez/pós-parto
– Você tem histórico de trombose venosa e nota sintomas semelhantes aos do episódio anterior
– Os sintomas forem progressivos ou acompanhados de febre, taquicardia ou coloração arroxeada do membro
Onde ir: prontos-socorros com acesso a ultrassom doppler e capacidade de iniciar anticoagulação são preferíveis. Em locais sem esses recursos, não adie a busca por um serviço com maior suporte.
O que evitar enquanto aguarda avaliação: massagear a perna, fazer exercícios vigorosos ou aplicar calor intenso no local. Repouso relativo e hidratação são mais seguros até a orientação médica.
Prevenção no trabalho, viagens e em casa
Existem medidas simples e comprovadas para reduzir o risco de trombose venosa, especialmente em situações comuns do cotidiano:
– Movimente-se: levante-se a cada 60–90 minutos em jornadas longas; faça flexões de tornozelo e movimentos de panturrilha em viagens
– Hidrate-se: água regular ao longo do dia; evite excesso de álcool em voos longos
– Vista compressão quando recomendado: meias elásticas em viagens ou no pós-operatório, se orientado pelo médico
– Cuide do peso e não fume: ambos reduzem inflamação e estase venosa
– Planeje o pós-operatório: discuta profilaxia com anticoagulantes e/ou dispositivos de compressão intermitente quando for indicado
– Na gravidez e puerpério: converse sobre prevenção personalizada, especialmente com histórico prévio de trombose venosa
– Revise medicamentos: anticoncepcionais e reposição hormonal podem exigir estratégias adicionais de prevenção em quem tem riscos associados
Prevenção secundária: se você já teve trombose venosa, mantenha consultas de seguimento, use corretamente o anticoagulante enquanto prescrito e informe qualquer novo procedimento ou medicação ao seu médico. Atenção a sinais de síndrome pós-trombótica, como inchaço persistente, dor crônica, sensação de peso e escurecimento da pele na perna; medidas de compressão e fisioterapia vascular podem ajudar.
O que diferencia trombose superficial da profunda — e por que isso importa
Risco de embolia e localização do coágulo
Tromboflebite superficial ocorre em veias próximas da pele e, apesar de poder causar dor e vermelhidão, tem menor risco de embolia pulmonar. Já a trombose venosa em veias profundas, especialmente quando próxima ao quadril e abdome (iliofemoral, ilíaca, cava), carrega um risco muito maior de que o coágulo migre para os pulmões.
– Trombose distal (panturrilha): risco menor de embolia, mas ainda requer avaliação e, muitas vezes, tratamento
– Trombose proximal (acima do joelho, veias ilíacas/cava): maior risco, demanda ação rápida
– Flegmasia (formas maciças): quadro raro, com dor intensa, inchaço dramático e coloração azulada; é urgente e pode ameaçar o membro
Essa distinção orienta tanto a urgência do atendimento quanto as opções de tratamento e a duração da anticoagulação.
Complicações de curto e longo prazo
No curto prazo, o foco é evitar a embolia pulmonar, que pode ser fatal se não tratada. No longo prazo, a preocupação recai sobre a síndrome pós-trombótica, um conjunto de sinais e sintomas gerados por dano valvular e inflamação nas veias após o episódio inicial.
– Sintomas crônicos: dor, inchaço recorrente, sensação de peso, coceira, escurecimento da pele e, em casos avançados, feridas (úlcera venosa)
– Redução de risco: tratar adequadamente o episódio agudo, considerar intervenção em casos extensos selecionados e adotar compressão elástica conforme orientação
Quanto antes o diagnóstico e o tratamento forem iniciados, menores as chances de sequelas a longo prazo.
Dicas práticas para passar pelo tratamento com segurança
Adesão que salva vidas
O sucesso do tratamento depende da regularidade no uso do anticoagulante. Em 2026, embora os esquemas sejam mais simples, a disciplina continua indispensável.
– Tome o medicamento nos horários prescritos; configure alarmes no celular
– Não interrompa por conta própria, mesmo que os sintomas melhorem
– Informe procedimentos odontológicos e cirúrgicos com antecedência
– Mantenha uma lista dos seus remédios e mostre-a em consultas e emergências
– Atenção a interações: chás, suplementos e analgésicos comuns podem interferir; confirme sempre com o médico ou farmacêutico
Sinais de alerta durante a anticoagulação: sangramento nasal frequente, manchas roxas extensas sem trauma, urina avermelhada, fezes escuras, tonturas ou fraqueza. Procure avaliação se esses sinais aparecerem.
Recuperação do dia a dia
Após o início do tratamento, muitas pessoas podem e devem retomar gradualmente atividades leves, conforme orientação. Movimento ajuda a circulação e a reduzir o edema.
– Caminhadas leves e exercícios de panturrilha são bem-vindos quando liberados
– Eleve as pernas ao descansar para melhorar o retorno venoso
– Use as meias elásticas no período indicado, especialmente se o inchaço persiste
– Foque em sono regular, alimentação anti-inflamatória equilibrada e hidratação
Lembre-se: trombose venosa não é apenas um “evento pontual”. É um sinal de que a circulação precisa de atenção duradoura, com hábitos e seguimento médico adequados.
Para finalizar, reforço o essencial: a trombose venosa profunda é tratável e, muitas vezes, evitável. Reconhecer cedo os sinais, agir com rapidez e seguir o plano terapêutico à risca reduz drasticamente o risco de embolia pulmonar e de sequelas.
Se você identificou sintomas em si ou em alguém próximo, não espere. Busque avaliação médica hoje mesmo. E se está em período de risco — viagem longa, cirurgia, imobilização, gestação — antecipe-se: converse com seu médico sobre prevenção personalizada e mantenha sua circulação em movimento.
A embolia pulmonar é uma condição grave que causa uma em cada dez mortes em hospitais, resultando em 500 mil mortes anuais na Europa e 300 mil nos Estados Unidos. A trombose venosa profunda, que é a formação de coágulos em veias profundas, é a principal causa da embolia pulmonar. É crucial que as pessoas busquem informação e atendimento médico ao suspeitar de trombose, que se diferencia da tromboflebite superficial, que tem menor risco de complicações. A formação de coágulos está relacionada a três fatores principais: lesão do endotélio, alteração na coagulação do sangue e estase sanguínea. As complicações mais sérias da trombose venosa profunda incluem a embolia pulmonar e a síndrome pós-trombótica, que pode ocorrer anos após a trombose inicial. O tratamento é essencial para prevenir a embolia e pode incluir anticoagulantes, que devem ser seguidos rigorosamente. O diagnóstico é baseado em sintomas como dor e inchaço, combinados com fatores de risco, como câncer, histórico de trombose, uso de anticoncepcionais, imobilização e idade. A avaliação médica é necessária para confirmar o diagnóstico.