Comece aqui: sinais de alerta e primeiros passos
Inchaço que não cede no fim do dia não é “apenas retenção de líquido” na maioria dos casos. Se você nota aumento de volume persistente em uma perna ou braço, sensação de peso, pele mais rígida e marcas de meia que demoram a desaparecer, é hora de investigar. Em 2025, ficou mais acessível reconhecer precocemente o linfedema e chegar ao linfedema diagnóstico com precisão, combinando avaliação clínica criteriosa e exames específicos. A boa notícia: cuidar cedo evita complicações e melhora muito a qualidade de vida.
Muitas pessoas passam meses tentando diuréticos, drenagem aleatória ou dietas milagrosas sem resultado real. O caminho efetivo começa com uma consulta vascular ou com fisioterapeuta especializado em sistema linfático. Leve um histórico detalhado de cirurgias, infecções e rotina de trabalho, fotos comparativas do edema ao longo do dia e uma lista de sintomas. Esse material acelera o raciocínio clínico e reduz o risco de subdiagnóstico.
Linfedema diagnóstico: sinais, critérios e ferramentas em 2025
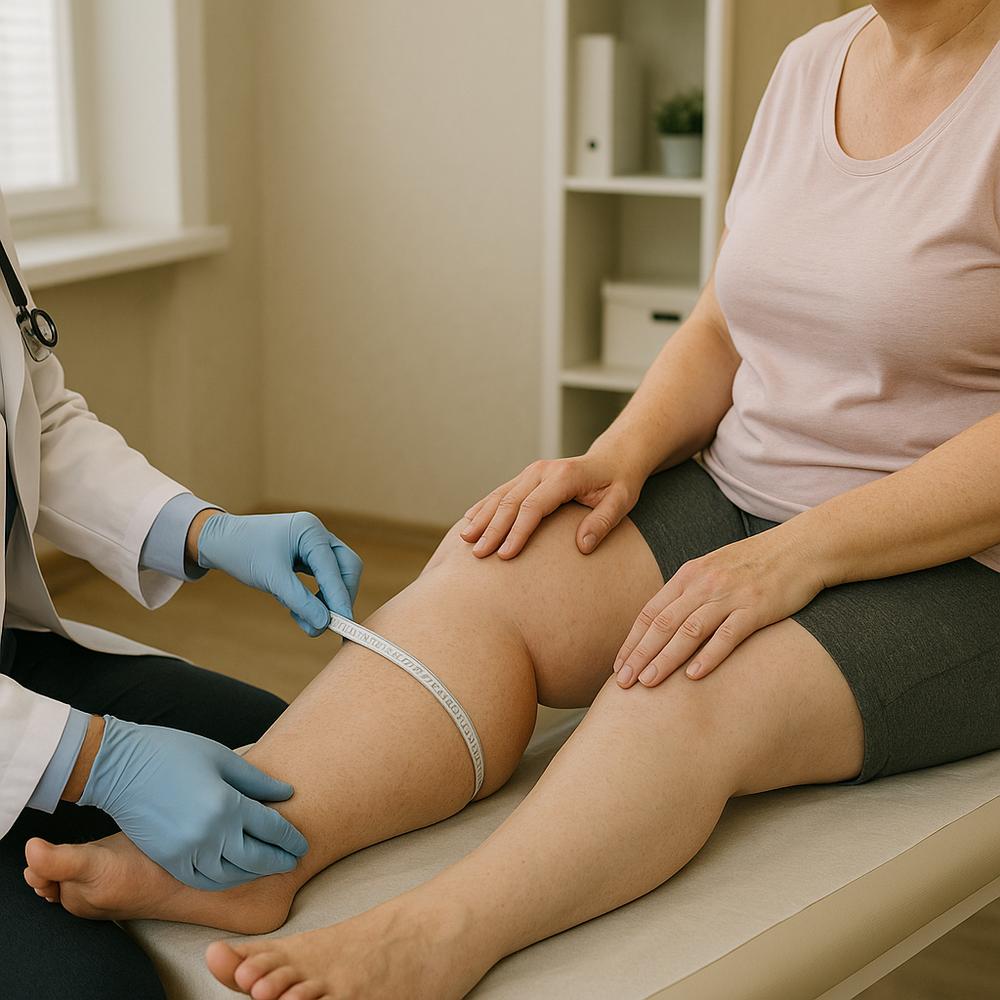
Reconhecer o linfedema exige integrar o que você sente, o que o exame físico mostra e, quando necessário, o que os exames de imagem confirmam. Em 2025, o padrão-ouro segue sendo a avaliação clínica estruturada, mas a tecnologia tornou a medição objetiva e o acompanhamento bem mais confiáveis.
História clínica e exame físico que fazem diferença
O profissional capacitado fará perguntas-guia: quando o inchaço começou, como varia ao longo do dia, se houve cirurgia, radioterapia, infecções ou traumas, e se há dor, formigamento ou endurecimento. Um questionário estruturado de triagem, usado em muitos serviços, padroniza respostas e aumenta a acurácia do linfedema diagnóstico, reduzindo vieses.
No exame físico, alguns sinais são fundamentais:
– Assimetria de membro: diferença de circunferência ou volume entre os lados.
– Sinal de Stemmer: dificuldade ou impossibilidade de pinçar a pele na base do segundo ou terceiro dedo do pé ou da mão, indicando fibrose linfática.
– Textura da pele: aspecto em casca de laranja, espessamento e endurecimento progressivo.
– Fóvea: no início pode haver depressão à pressão (edema “em cacifo”); com o tempo, a fibrose reduz essa característica.
Além disso, mede-se a circunferência em pontos padronizados e calcula-se o volume por fórmulas ou perimetria. Um aumento de 10% a 20% em relação ao membro contralateral costuma reforçar o diagnóstico.
Exames complementares modernos
Nem todo caso precisa de imagem, mas elas ajudam a confirmar e classificar. Em 2025, destacam-se:
– Linfocintigrafia: rastreia o fluxo linfático e identifica obstruções. Útil para diferenciar linfedema primário (congênito) de secundário (adquirido).
– Linfografia por fluorescência com indocianina verde (ICG): mapeia canais superficiais em tempo real, orientando tanto o linfedema diagnóstico quanto planos terapêuticos e cirúrgicos.
– Ressonância magnética linfática: detalha tecidos moles, detecta espessamento e deposição de tecido fibroadiposo.
– Ultrassom: avalia espessura de tecido subcutâneo, exclui trombose venosa profunda e monitora resposta ao tratamento.
Ferramentas digitais, como bioimpedância segmentar e apps de fotogrametria clínica, oferecem métricas consistentes, úteis para acompanhar evolução e ajustar a compressão.
Checklists práticos para levar à consulta
Leve as respostas, por escrito, para ganhar tempo e objetividade:
– O inchaço melhora ao elevar o membro por 30 a 60 minutos?
– Há histórico de cirurgia oncológica, retirada de linfonodos ou radioterapia?
– Quantas vezes por ano você tem infecções de pele (celulites/erisipelas)?
– Você observa pele mais grossa, endurecida, com poros visíveis?
– Há dor ou é mais sensação de peso e tensão?
– Quais atividades pioram (calor, voos, ficar em pé/sentado(a) por longos períodos)?
Esse checklist funciona como um “pré-questionário” que apoia o linfedema diagnóstico e torna a consulta mais assertiva.
Como diferenciar linfedema de outras causas de inchaço
Nem todo edema é linfático. Diferenciar poupa tempo, dinheiro e frustrações com terapias inadequadas. Três entidades confundem muito: lipedema, edema venoso e edemas sistêmicos (cardíaco, renal, hepático).
Lipedema x linfedema: semelhanças e diferenças
Lipedema é um distúrbio da distribuição de gordura, geralmente simétrico, que afeta mais pernas e quadris e poupa os pés. A dor à palpação e tendência a hematomas são frequentes. Já o linfedema costuma ser assimétrico, pode acometer pés/mãos, e evolui de edema mole para tecido endurecido. Embora possam coexistir, o tratamento difere: no lipedema, o foco é controle de dor, manejo de peso e, em casos específicos, lipoaspiração; no linfedema, a prioridade é restaurar o retorno linfático, com compressão, terapia descongestiva e, quando indicado, cirurgias linfáticas.
Se os pés estão inchados e o sinal de Stemmer é positivo, o pêndulo tende ao linfedema. Se os pés estão preservados e a dor é desproporcional ao edema, pense mais em lipedema. Quando existir dúvida, exames como ICG e ultrassom de partes moles esclarecem.
Edema venoso e edemas sistêmicos
A insuficiência venosa crônica geralmente piora ao fim do dia, melhora ao deitar e vem com varizes, pigmentação ocre e coceira. No linfedema avançado, a melhora ao deitar é menor e a pele endurece. Já edemas por coração, rim ou fígado tendem a ser bilaterais e a acompanhar outros sinais (falta de ar, ganho de peso súbito, inchaço abdominal). Nestes casos, o linfedema diagnóstico deve ser ponderado, mas exames laboratoriais e cardiológicos são mandatórios antes.
Cuidado diário que funciona: compressão, movimento e pele
O cuidado contínuo é a base do controle. Ele é simples, mas exige constância. Quando bem aplicado, reduz volume, previne infecções e devolve autonomia.
Compressão inteligente e exercício guiado
Meias e mangas de compressão são pilares. Em fases iniciais, muitas pessoas respondem com classes entre 20–30 mmHg; em casos mais avançados, 30–40 mmHg ou bandagens inelásticas podem ser necessárias. A peça ideal depende da medição exata do membro e do objetivo (uso diário, atividade física ou noite).
– Dicas práticas:
1. Meça pela manhã, com menor edema.
2. Priorize peças sob medida quando a assimetria é grande.
3. Substitua a cada 4 a 6 meses, quando a elasticidade cai.
4. Treine o vestir (colocadores de meia, luvas de borracha e técnicas em etapas ajudam muito).
O exercício é remédio para o sistema linfático. Caminhada, ciclismo leve e, especialmente, hidroginástica combinam compressão hidrostática com movimento, estimulando a bomba muscular. Sessões curtas, diárias, têm efeito melhor que treinos longos e esporádicos. Um protocolo simples de mobilidade de tornozelos, joelhos e quadris, 10 a 15 minutos de manhã e no fim do dia, já traz benefício.
Elevar, dormir bem e cuidar da pele
Elevar o membro acima do nível do coração por 30 a 45 minutos auxilia no retorno linfático. Coloque calços no pé da cama ou use uma cunha firme para dormir com pernas levemente elevadas, se o edema for em membros inferiores. O sono adequado regula hormônios relacionados à inflamação e ao controle de peso.
A pele merece atenção diária:
– Hidratação com creme neutro após o banho para manter a barreira cutânea.
– Limpeza suave, secagem sem fricção, inclusive entre os dedos.
– Tratamento imediato de pequenas fissuras, micoses e picadas para evitar portas de entrada de infecções.
– Protetor solar nas áreas expostas reduz dano e inflamação local.
Nutrição, peso e escolhas inteligentes na rotina
Alimentação não “cura” linfedema, mas é ferramenta poderosa para reduzir inflamação, controlar volume e energia diária. Pequenas mudanças consistentes superam dietas radicais.
Sódio, ultraprocessados e hidratação
Excesso de sódio puxa água para o espaço extracelular, piorando o edema. Reduzir alimentos ultraprocessados, embutidos, refeições prontas e temperos industrializados é medida de alto impacto. Prefira preparos caseiros, temperos naturais e rótulos com menos de 140 mg de sódio por porção sempre que possível.
– Estratégias simples de cozinha:
1. Troque caldos prontos por caldo de legumes caseiro.
2. Use ervas, alho, cebola e especiarias para sabor sem sal.
3. Congele porções em vez de comprar pratos prontos.
4. Mantenha frutas, castanhas sem sal e iogurte natural como lanches.
Hidrate-se ao longo do dia. Paradoxalmente, beber água suficiente ajuda o sistema linfático a funcionar, além de reduzir a vontade de “beliscar” salgado.
Peso corporal, proteína e carne vermelha
O excesso de peso aumenta a pressão sobre vasos linfáticos e piora o refluxo. Um plano gradual de emagrecimento, focado em saciedade e proteínas magras (peixe, frango, ovos, leguminosas), melhora o controle do edema. Sobre carne vermelha, a recomendação moderna é moderação: cortes magros, em frequência limitada na semana, e atenção ao modo de preparo (evite frituras e processados como linguiças e salsichas, ricos em sal e aditivos). O foco é qualidade do conjunto da dieta.
Ajustes nutricionais funcionam melhor combinados com movimento e compressão. Se possível, busque avaliação com nutricionista com experiência em doenças linfáticas.
Tratamentos especializados: do consultório ao centro cirúrgico
O manejo contemporâneo do linfedema é escalonado. Começa com medidas conservadoras bem feitas e, quando necessário, avança para intervenções especializadas.
Terapia Descongestiva Complexa (TDC)
A TDC reúne drenagem linfática manual específica, bandagens inelásticas de curta elasticidade, exercícios e cuidados com a pele. Em uma fase intensiva, reduz-se o volume; depois, consolida-se com meias/mangas sob medida e rotina de manutenção. Pressoterapia pneumática pode ser útil em alguns perfis, desde que ajustada por profissional para evitar sobrecarga em regiões de drenagem.
– Quando a TDC é mais indicada:
1. Estágios iniciais a moderados (ISL 0–II).
2. Pós-operatórios de câncer com risco de linfedema.
3. Antes de procedimentos cirúrgicos, para otimizar a pele e o subcutâneo.
Documentar medidas antes e depois é parte do processo e é, ao mesmo tempo, uma forma de comprovar resposta e apoiar o linfedema diagnóstico retrospectivo em casos de dúvida.
Procedimentos avançados e suas indicações
Quando o componente fibroadiposo se instala ou há falha da terapia conservadora, procedimentos cirúrgicos podem restaurar fluxo ou remover tecido excedente:
– Anastomoses linfático-venosas (LVA): conexões supermicrocirúrgicas entre linfáticos e vênulas, úteis em estágios iniciais e moderados; exigem mapeamento por ICG.
– Transferência de linfonodos vascularizados (VLNT): reposiciona tecido linfático para áreas comprometidas; indicado em casos selecionados.
– Lipoaspiração assistida para linfedema avançado: remove tecido fibroadiposo residual quando já há controle da inflamação e plano de compressão estruturado.
A decisão é personalizada. Centros experientes combinam imagem linfática, marcadores de inflamação, adesão à compressão e objetivos de vida do paciente. O seguimento pós-operatório mantém compressão e fisioterapia como bases.
Prevenção de complicações e vida prática
Infecções e dor podem minar o progresso. Prevenir é mais simples do que remediar. Ao mesmo tempo, adaptar a rotina faz enorme diferença na autonomia.
Infecções de pele: sinais de alarme e prevenção
Celulite e erisipela são as complicações infecciosas mais comuns em linfedema. Sinais incluem vermelhidão, calor, dor crescente e febre. Qualquer suspeita requer avaliação médica imediata, pois o tratamento precoce evita hospitalização.
– Prevenção cotidiana:
1. Trate micoses interdigitais e pequenas feridas prontamente.
2. Unhas curtas, corte reto e cuidado com cutículas.
3. Evite agulhadas desnecessárias, pressão de manguitos e punções no membro afetado.
4. Atualize vacinação conforme calendário; discuta com seu médico em casos de repetição de infecções.
Rotina no trabalho, viagens e clima
Longos períodos sentado ou em pé pioram o edema. Faça “micropausas” de 2 a 3 minutos a cada hora para ativar a panturrilha ou abrir e fechar as mãos, conforme o membro afetado. Em viagens, combine compressão, hidratação e caminhadas curtas. No calor, redobre hidratação e evite exposição prolongada ao sol nas horas mais quentes.
Ferramentas úteis no dia a dia:
– Aplicativos de lembrete de movimento e hidratação.
– Registro fotográfico semanal do membro com a mesma iluminação e distância.
– Diário de sintomas e de uso da meia/manga para correlacionar hábitos e resultado.
Roteiro prático de 30 dias para controlar o linfedema
Transforme informação em ação com metas simples, mensuráveis e realistas. Em um mês, você já deve perceber melhora de conforto, medidas e confiança.
Plano semana a semana
– Semana 1: Avaliação
1. Agende consulta com vascular ou fisioterapeuta linfoterapeuta.
2. Leve o checklist e fotos comparativas (manhã e noite).
3. Inicie registro diário de sintomas e ingestão de água.
– Semana 2: Compressão e movimento
1. Faça medição e adquira a compressão correta.
2. Inicie hidroginástica 2 a 3 vezes/semana ou caminhadas de 20 a 30 minutos/dia.
3. Pratique série de mobilidade guiada 10 a 15 minutos ao acordar e antes de dormir.
– Semana 3: Pele e cozinha
1. Rotina de hidratação da pele pós-banho e inspeção diária.
2. Reduza ultraprocessados e sal; planeje 5 almoços/jantares com leguminosas e vegetais.
3. Duas sessões de elevação do membro por 30 minutos cada.
– Semana 4: Ajustes finos
1. Reavalie medidas e conforto da compressão; substitua se necessário.
2. Ajuste o treino (intensidade e duração) e mantenha hidroginástica.
3. Programe revisão com o profissional para discutir progressos e próximos passos.
Esse roteiro cria tração e ajuda a sustentar mudanças. Ele também produz dados objetivos que alimentam o linfedema diagnóstico, a decisão terapêutica e o acompanhamento.
Perguntas frequentes, respostas objetivas
– Diurético ajuda? Na maioria dos casos, não. O problema é do sistema linfático, não do rim. Pode até mascarar sinais sem resolver a causa.
– Drenagem linfática manual serve para todos? Funciona melhor dentro da TDC, com técnica específica e plano de compressão. Sessões isoladas, sem estratégia, têm efeito limitado.
– Posso usar meias só quando “piorar”? O uso consistente, especialmente durante atividades e jornadas longas, previne piora e mantém ganhos.
– Perder peso “cura” linfedema? Ajuda muito no controle, mas não substitui compressão e manejo especializado.
Quando procurar ajuda e como tirar o máximo da consulta
Se o inchaço dura mais de duas semanas, há assimetria clara, a pele começou a endurecer ou surgiram infecções recorrentes, procure avaliação especializada. Não espere o problema “virar crônico” para agir. Em linfedema, tempo é tecido: quanto antes, menos fibrose e melhor resposta.
Preparação que acelera respostas
Leve para a consulta:
– Linha do tempo dos sintomas e gatilhos percebidos.
– Lista de medicamentos, cirurgias e radioterapias prévias.
– Histórico de infecções (datas aproximadas e tratamentos).
– Rotina de trabalho, sono, exercícios e alimentação.
– Objetivos pessoais (reduzir medidas, dor, evitar infecções, voltar a um esporte).
Profissionais que utilizam questionários estruturados conseguem padronizar o raciocínio e chegar ao linfedema diagnóstico com maior consistência. Essa abordagem orienta desde o tipo de meia até a necessidade de investigação por imagem.
Monitorar progresso com tecnologia
Use recursos simples a seu favor:
– Fita métrica padronizada e marcações nos pontos de medida.
– App de diário de saúde para fotos, perímetros e sintomas.
– Relatórios mensais com gráficos de evolução para discutir em consulta.
Essa objetividade melhora o engajamento, facilita ajustes rápidos e evidencia quando é hora de avançar para terapias mais intensivas.
O que você precisa lembrar a partir de agora
O linfedema é tratável, e o controle começa pelo reconhecimento. Entender sinais precoces, buscar o linfedema diagnóstico com método e implementar rotina de compressão, movimento e cuidado com a pele muda o jogo. Em 2025, ferramentas de imagem e questionários estruturados tornam o diagnóstico mais preciso e o acompanhamento, mais transparente.
Você não precisa enfrentar o inchaço sozinho(a). Se identificou sinais em você ou em alguém próximo, agende uma avaliação com um especialista em vascular ou fisioterapia linfática e leve o checklist deste artigo. Dê o primeiro passo hoje: escolha sua próxima ação (marcar consulta, medir o membro, organizar sua compressão ou iniciar a hidroginástica) e coloque no calendário. O seu sistema linfático agradece.
O vídeo aborda a experiência de uma pessoa que foi diagnosticada com linfedema, após acreditar ter retenção de líquido. Ela descreve as orientações médicas que recebeu, como o uso de meias de compressão, a prática de hidroginástica e a necessidade de dormir com as pernas elevadas. Relata que, apesar de buscar ajuda de médicos especializados, como vascular, o diagnóstico correto só veio de um médico nos Estados Unidos, que confirmou o linfedema. A pessoa também menciona recomendações sobre emagrecimento e a evitação de certos alimentos, como carne vermelha e comida processada, que contém muito sódio. O médico que fez o diagnóstico foi o Dr. Alexandre Amato, que utilizou um questionário estruturado para chegar à conclusão. A partir do diagnóstico, ela começou a pesquisar mais sobre a condição.