Por que falar de seroma pós-cirurgia?
Uma complicação pouco comentada, mas relativamente comum após procedimentos com descolamento de tecidos, é o seroma. Esse acúmulo de líquido claro no espaço entre camadas cutâneas e subcutâneas pode causar dor, inchaço e atraso na recuperação. Entender como identificar os primeiros sinais, quando tratar e como prevenir faz diferença direta no seu conforto e no resultado estético e funcional da cirurgia. Neste guia, você encontrará orientações práticas para reconhecer o problema, opções de tratamento seguras e medidas preventivas comprovadas que reduzem o risco de reincidência. Seja após lipoaspiração, correção de hérnia, abdominoplastia, varizes ou outras cirurgias com descolamento, conhecer o seroma é um passo essencial para uma recuperação mais tranquila.
O que é seroma e por que acontece?
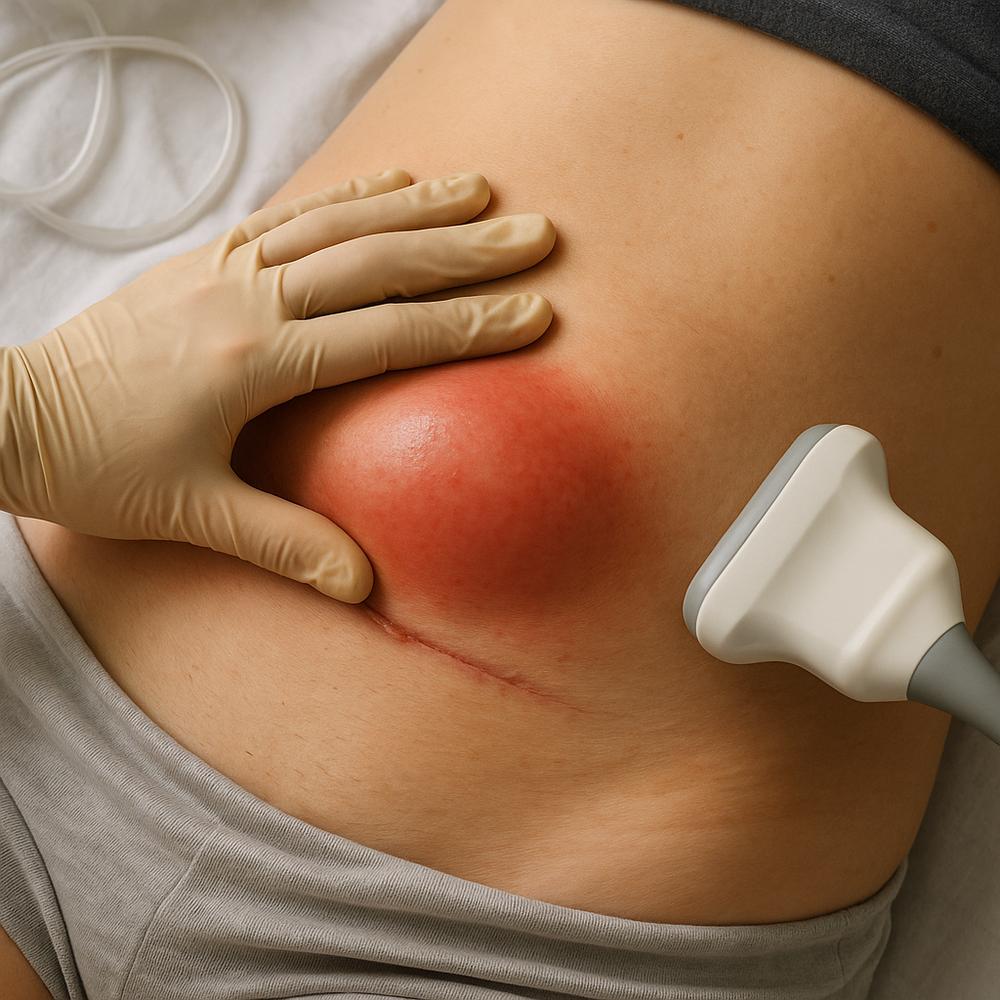
O seroma é o acúmulo de líquido seroso (amarelado e geralmente estéril) no espaço criado pela manipulação cirúrgica, especialmente quando há descolamento de tecido gorduroso e subcutâneo. Ele pode surgir quando pequenos vasos linfáticos e sanguíneos são seccionados, produzindo exsudato que se acumula em uma “bolsa” recém-formada. Na maioria das vezes, aparece alguns dias após a cirurgia, podendo causar sensação de peso, tumoração local e desconforto.
Fisiopatologia, em linguagem simples
Durante o ato cirúrgico, o corpo entende o trauma como uma agressão e inicia uma cascata inflamatória natural. Essa resposta produz um líquido rico em proteínas, que pode ficar “preso” em áreas onde o tecido foi separado. Se não há boa adesão entre as camadas ou compressão adequada, esse espaço potencial permanece aberto e o líquido se acumula. Em situações persistentes, o organismo pode formar uma cápsula fibrosa ao redor do acúmulo, levando ao chamado seroma encapsulado, mais resistente a tratamentos simples.
Cirurgias com maior risco
– Procedimentos com grande descolamento: lipoaspiração, abdominoplastia, lifting de coxas e braços
– Cirurgias de parede abdominal: correção de hérnias
– Intervenções oncológicas com esvaziamento linfonodal
– Cirurgias vasculares e de varizes com incisões extensas em áreas de tecido subcutâneo frouxo
Como reconhecer cedo: sinais, sintomas e diferenciais
Identificar o seroma precocemente ajuda a reduzir dor, encurtar o tempo de recuperação e evitar que evolua para uma coleção maior ou encapsulada. Embora algumas manifestações sejam discretas, há sinais típicos que merecem atenção.
Sinais de alerta mais comuns
– Aumento de volume localizado (uma “bolsinha” sob a pele), com bordas pouco definidas
– Sensação de líquido se movimentando ao toque em casos maiores
– Dor ou pressão local que piora com movimentação
– Pele mais quente e avermelhada (rubor leve é possível na inflamação inicial)
– Aparecimento em poucos dias a semanas após a cirurgia, geralmente no mesmo local da intervenção
Como diferenciar de outras complicações
– Hematoma: tem coloração arroxeada e é sangue coagulado; costuma ser mais duro ao toque no início e pode evoluir para coloração amarela/esverdeada com o tempo.
– Infecção/abscesso: acompanhada de febre, dor intensa, vermelhidão ascendente, mau cheiro ou saída de pus. Exige avaliação médica imediata.
– Liponecrose (necrose gordurosa): forma nódulos mais firmes e irregulares, que não flutuam como líquido.
– Edema simples: inchaço difuso que não forma uma coleção delimitada.
Dica prática: quando há dúvida, o exame de imagem mais acessível e útil é a ultrassonografia, que confirma a presença de líquido e orienta a melhor conduta.
Tratamento do seroma: do acompanhamento à intervenção
O manejo do seroma depende do volume, dos sintomas e do tempo de evolução. A boa notícia é que muitos casos pequenos resolvem com medidas conservadoras, enquanto os maiores têm tratamento eficaz e relativamente simples quando feitos no ambiente adequado.
Conduta conservadora: quando observar é suficiente
– Seromas pequenos, com baixo volume, pouca dor e sem sinais de infecção podem ser apenas observados.
– Compressão suave e direcionada, com cinta ou curativo compressivo, ajuda a “colabar” o espaço e acelera a reabsorção.
– Anti-inflamatórios prescritos pelo médico podem aliviar dor e reduzir o processo inflamatório.
– Repouso relativo e evitar esforços que aumentem a pressão local (como levantar peso) são úteis nos primeiros dias.
– Reavaliação seriada: seu cirurgião pode acompanhar a evolução em 3–7 dias; se reduzir, segue observação; se aumentar, muda-se a estratégia.
Importante: antibióticos não tratam seroma, pois o líquido é estéril. Eles só são indicados quando há sinais claros de infecção.
Drenagem por punção: como e quando fazer
Quando o volume é grande, a dor é significativa, ou a coleção atrapalha a cicatrização, a drenagem por punção guiada é o procedimento de escolha.
– O ambiente deve ser adequado e com técnica asséptica rigorosa para minimizar o risco de infecção, que pode ser introduzida pela própria agulha.
– Em muitos casos, utiliza-se ultrassonografia para localizar com precisão a coleção e orientar a punção.
– A drenagem remove o líquido, reduz o espaço morto e traz alívio quase imediato.
– Após o procedimento, a compressão bem ajustada é essencial para evitar nova formação.
– Em alguns casos, pode haver necessidade de drenagens repetidas se o organismo continuar produzindo líquido.
Atenção: nunca tente drenar em casa. A punção sem técnica e sem esterilidade aumenta muito o risco de infecção e complicações mais graves.
Seroma encapsulado e recidiva: estratégias avançadas
Quando a coleção persiste por semanas, o corpo pode formar uma cápsula fibrosa ao redor do líquido, tornando o quadro mais resistente a medidas simples. Esse seroma encapsulado costuma necessitar de abordagem cirúrgica.
Opções quando o seroma persiste
– Capsulectomia: remoção da cápsula fibrosa que impede a adesão dos tecidos. É um procedimento planejado, normalmente de curta duração, que visa eliminar o espaço morto.
– Drenos cirúrgicos: em casos selecionados, posiciona-se um dreno temporário para retirar o líquido produzido no pós-operatório imediato, até que as camadas se readiram.
– Adjuvantes: curativos compressivos sob medida, controle rigoroso de movimentos e acompanhamento frequente para ajustes finos.
Como reduzir a chance de voltar
– Compressão correta e contínua pelo tempo recomendado pelo cirurgião.
– Evitar picos de esforço e impacto precocemente.
– Drenagem linfática pós-operatória feita por profissional habilitado, com técnica suave e respeitando o tempo cirúrgico.
– Controle de fatores individuais: hidratação, boa nutrição e manutenção de peso saudável.
Prevenção do seroma no pós-operatório
Prevenir é melhor que tratar, sobretudo em cirurgias com descolamento extenso. Medidas simples, bem executadas desde o centro cirúrgico até sua casa, reduzem significativamente o risco de formação de seroma.
No centro cirúrgico e nas primeiras 48–72 horas
– Técnica cirúrgica: minimizar o espaço morto, hemostasia cuidadosa e, quando indicado, uso de drenos temporários.
– Curativos compressivos: aplicados ainda no centro cirúrgico, ajudam a aproximar planos e a conter o acúmulo de líquido.
– Orientações claras: sair do hospital com instruções por escrito sobre higiene, sinais de alerta e uso de cintas/fajas.
Em casa: o que você pode fazer
– Use a compressão indicada: cintas, malhas ou curativos devem estar firmes, mas confortáveis. Ajuste com orientação para evitar dobras e áreas de pressão excessiva.
– Movimente-se com moderação: caminhar levemente ajuda a circulação e reduz edema; evite esforços, saltos e levantar peso no período recomendado.
– Drenagem linfática: inicie no tempo orientado pelo seu cirurgião; a técnica deve ser suave, com objetivo de estimular a reabsorção sem agredir o tecido.
– Durma em posição sugerida: posições que não estiquem o local operado ajudam a manter os planos aproximados.
– Nutrição e hidratação: proteína adequada, vitaminas e água suficiente apoiam cicatrização e controlam inflamação.
– Não aplique calor local sem orientação: calor excessivo pode aumentar o fluxo e a produção de líquido.
– Siga o calendário de retorno: consultas de revisão detectam precocemente qualquer aumento de volume e permitem agir rápido.
Fatores de risco e o que considerar antes da cirurgia
Nem todos têm o mesmo risco de desenvolver seroma. Conhecer e manejar fatores de risco ajuda a personalizar a prevenção.
Fatores que podem aumentar o risco
– Cirurgias extensas com grande descolamento de tecido
– Índice de massa corporal elevado
– Flacidez de pele e tecido subcutâneo mais frouxo
– Doenças que afetam cicatrização (diabetes mal controlado, desnutrição)
– Tabagismo e baixa hidratação
– Uso inadequado de compressão no pós-operatório
Como se preparar melhor
– Otimize a saúde: ajuste de glicemia, cessação do tabagismo e correção nutricional antes do procedimento.
– Discuta com o cirurgião: peça um plano de prevenção específico para seu caso (tipo de compressão, tempo de uso, necessidade de drenos).
– Planeje a recuperação: organize ajuda em casa, folgas no trabalho e um ambiente propício ao repouso relativo.
Quando procurar o médico sem esperar
Embora muitos seromas pequenos sejam autolimitados, alguns sinais exigem atenção imediata para evitar infecção, sofrimento desnecessário ou sequelas.
Sinais de alerta que pedem avaliação rápida
– Aumento rápido do volume ou dor intensa no local operado
– Vermelhidão que se expande, calor excessivo, febre ou calafrios
– Saída de líquido com mau cheiro, coloração turva ou pus
– Pontos que se abrem, sangramento persistente ou pele brilhante e muito tensa
– Diminuição súbita do efeito da compressão por “afundamento” da área, sugerindo acúmulo interno
Dica: tire fotos diárias da área operada (com boa luz e mesma distância) para comparar. Essa simples prática ajuda o médico a avaliar a evolução e tomar decisões com mais precisão.
Seroma e estética: impacto no resultado e como minimizar
Além do desconforto, o seroma pode comprometer o resultado estético, criando irregularidades e aderências. Uma abordagem ativa e precoce minimiza marcas e assimetrias.
Cuidados que protegem o resultado
– Compressão feita sob orientação, sem apertar demais (compressão excessiva pode gerar dobras e isquemias).
– Drenagem linfática com profissional treinado em pós-operatório, ajustando intensidade e frequência caso a caso.
– Trajetória progressiva de retorno às atividades, evitando “efeitos sanfona” de esforço.
– Monitoramento com ultrassom quando indicado, para guiar condutas e evitar intervenções desnecessárias.
Mitos comuns sobre seroma que você deve esquecer
Informação de internet sem filtro pode atrapalhar. Separe mito de realidade para fazer escolhas mais seguras.
O que é mito e o que é verdade
– “Sempre precisa de antibiótico.” Mito. O líquido do seroma é estéril; antibiótico só em caso de infecção.
– “Massagear forte ajuda a sumir.” Mito. Pressão excessiva pode inflamar mais e abrir planos; prefira técnicas suaves e orientadas.
– “Punção caseira resolve.” Mito perigoso. Sem esterilidade e técnica, o risco de infecção é alto.
– “Se apareceu uma vez, sempre vai voltar.” Mito. Com compressão correta, drenagem adequada e tempo de cicatrização respeitado, a maioria não recidiva.
– “É culpa do paciente.” Mito. O seroma resulta de múltiplos fatores; com equipe e paciente alinhados, o risco cai significativamente.
Passo a passo resumido para lidar com o seroma
Para facilitar, aqui vai um roteiro prático que você pode discutir com seu médico e adaptar ao seu caso.
Checklist de ação
1. Observe diariamente: note volume, dor, calor e cor da pele.
2. Mantenha a compressão: ajuste conforme orientação para conforto e eficácia.
3. Sinal vermelho? Procure assistência: febre, dor intensa ou secreção suspeita exigem avaliação imediata.
4. Persistiu ou aumentou? Considere ultrassom: confirma o diagnóstico e orienta conduta.
5. Indicação de punção: realize em ambiente apropriado, com técnica asséptica e, se possível, guiada por imagem.
6. Pós-punção: siga com compressão direcionada e controle de esforço; marque reavaliação.
7. Suspeita de seroma encapsulado: discuta capsulectomia e estratégias para evitar recidiva.
Perguntas frequentes rápidas
Para encerrar, algumas dúvidas recorrentes sobre o seroma, com respostas objetivas.
Em quanto tempo o seroma costuma aparecer?
Geralmente entre o 3º e 10º dia após a cirurgia, mas pode surgir mais tarde, especialmente em áreas com grande descolamento ou quando a produção de líquido se mantém elevada.
Quanto tempo leva para reabsorver?
Seromas pequenos podem se resolver em 1 a 3 semanas com compressão e repouso relativo. Os maiores podem exigir drenagem e acompanhamento mais longo.
Posso fazer exercícios?
No início, priorize caminhadas leves. Exercícios de impacto, força e movimentos que tensionem a área operada devem aguardar liberação médica para não estimular nova formação de líquido.
É perigoso?
Na maioria dos casos, não é grave, mas pode doer, atrasar a recuperação e, se infectar, se tornar um problema sério. Identificação precoce e manejo correto previnem complicações.
O que o ultrassom agrega?
Ajuda a confirmar o diagnóstico, quantificar o volume, diferenciar de hematoma/abscesso e guiar punção com segurança.
Saber reconhecer, tratar e prevenir o seroma coloca você no controle do seu pós-operatório. Ao longo deste guia, vimos como a compressão adequada, a observação diária e o acompanhamento com a equipe assistente fazem toda a diferença, além das opções seguras de drenagem quando necessário. Se você notou aumento de volume, dor ou sinais de alerta, não postergue: entre em contato com seu cirurgião e discuta o melhor plano para o seu caso. Um pequeno passo hoje pode evitar uma grande complicação amanhã.
O Dr. Alexandre Amato, cirurgião vascular, aborda a complicação do seroma, que pode ocorrer em qualquer cirurgia que envolva descolamento de tecido. O seroma é o acúmulo de líquido que pode causar dor e inflamação, e se não tratado, pode evoluir para um seroma encapsulado ou infecção. Embora o líquido seja estéril, a punção para drenagem pode introduzir bactérias, levando à infecção. O seroma geralmente ocorre alguns dias após a cirurgia, especialmente em procedimentos como a lipoaspiração, onde há descolamento de tecido gorduroso. O tratamento inicial pode ser apenas a observação, mas se o seroma for maior, a drenagem é necessária. Sintomas incluem dor, rubor e tumoração na área afetada. O tratamento pode incluir anti-inflamatórios e, em casos de seroma encapsulado, cirurgia para remover a cápsula. Medidas preventivas, como curativos compressivos e drenagem linfática, são recomendadas para evitar a formação de seromas, especialmente em cirurgias extensas.