Dor ao caminhar: quando o cansaço esconde um problema vascular
Sentir dor, peso ou queimação nas pernas ao caminhar não é apenas “coisa da idade”. Em muitas pessoas, esse desconforto indica que o sangue não está chegando aos músculos como deveria. Esse quadro é conhecido como claudicação intermitente e merece atenção. Ele costuma aparecer com o esforço, piora em subidas ou ao acelerar o passo e melhora após alguns minutos de descanso. Por trás desse padrão existe, na maioria das vezes, um problema arterial que é tratável e, quando identificado cedo, muda a história da doença. Entenda como reconhecer os sinais, quais exames fazem a diferença e o que você pode fazer hoje para voltar a caminhar com segurança.
O que é claudicação intermitente e por que ela acontece
Como a falta de sangue causa dor ao esforço
Claudicação intermitente é a dor muscular que surge ao caminhar porque a artéria que nutre aquele músculo está parcialmente obstruída. Em repouso, o fluxo ainda dá conta do recado; em movimento, o músculo pede mais oxigênio, mas a artéria “estreita” não consegue entregar. O resultado é uma dor que obriga a diminuir o ritmo ou parar por alguns minutos até o fluxo se reequilibrar.
O mecanismo mais comum por trás desse estreitamento é a aterosclerose: placas de gordura e inflamação que se formam nas paredes das artérias ao longo dos anos. Esse processo é crônico e progressivo, mas desacelerar e até reverter parte do risco é totalmente possível com diagnóstico e tratamento adequados.
Onde a dor pode aparecer: pernas, braços e até intestino
Embora as pernas sejam o local clássico, a claudicação pode se manifestar em outros territórios:
– Membros inferiores: dor na panturrilha é a mais frequente; pode ocorrer também em coxas ou nádegas, dependendo de qual artéria está comprometida.
– Membros superiores: dor e fadiga no antebraço ou na mão ao fazer esforço repetitivo (como carregar sacolas) podem sinalizar obstrução em artérias do braço.
– Intestino (angina intestinal): dor abdominal tipo cólica após as refeições, perda de peso e medo de comer podem refletir redução de fluxo nas artérias mesentéricas.
Saber onde dói ajuda o especialista a “mapear” a artéria doente e orientar os melhores exames.
Sinais e sintomas que você não deve ignorar
Como distinguir de dor muscular comum
Nem toda dor ao caminhar é claudicação intermitente, mas alguns sinais aumentam a suspeita:
– Padrão previsível: surge em distâncias semelhantes, piora em subidas e desaparece com descanso em 2 a 5 minutos.
– Localização típica: panturrilha é a campeã; quadris e nádegas sugerem lesões mais altas (artéria ilíaca).
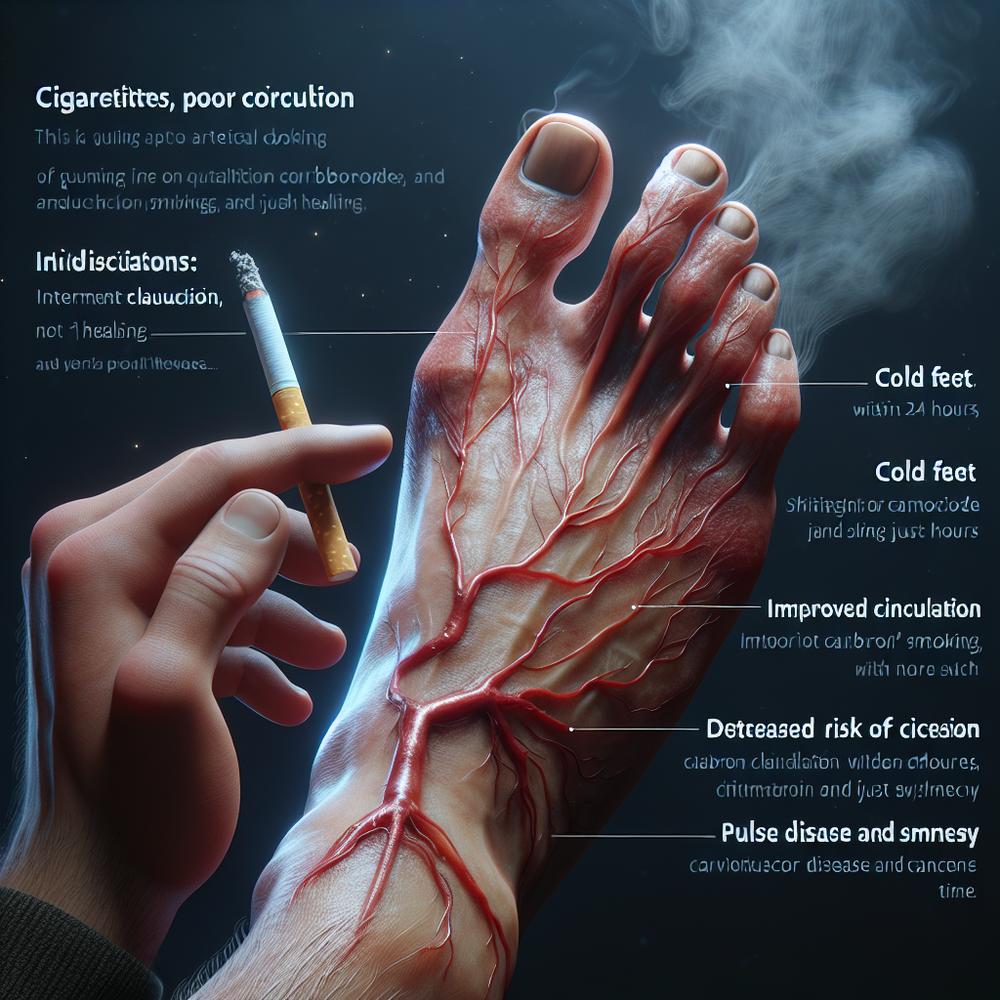
– Pele e unhas: ressecamento, queda de pelos, unhas quebradiças e pele fria podem indicar fluxo reduzido.
– Pulsos fracos: pulsos do pé (dorsal do pé e tibial posterior) difíceis de sentir levantam alerta.
Já dores difusas, que pioram ao tocar o músculo, com rigidez matinal ou que melhoram ao “aquecer” tendem a ser musculares ou articulares. Em caso de dúvida, avalie com um vascular: um exame simples de consultório ajuda a separar as causas.
Quando procurar atendimento com urgência
Alguns sinais exigem avaliação rápida, pois apontam para isquemia mais grave:
– Dor no pé mesmo em repouso, especialmente à noite.
– Feridas nos pés ou dedos que não cicatrizam, pele muito pálida ou arroxeada.
– Diminuição súbita da temperatura do membro, dormência intensa ou fraqueza.
– Dor abdominal forte após comer, com emagrecimento não intencional.
Nessas situações, o risco de perda tecidual aumenta. Procure atendimento imediato para evitar complicações.
Causas e fatores de risco: o que está por trás do problema
Aterosclerose e doença arterial periférica
A claudicação intermitente é o sintoma mais conhecido da doença arterial obstrutiva periférica (DAOP), que nada mais é do que aterosclerose nas artérias dos membros. As mesmas placas podem acometer coronárias (coração) e carótidas (cérebro), por isso o diagnóstico nas pernas é uma oportunidade de ouro para proteger o corpo todo.
O processo aterosclerótico começa cedo, evolui silenciosamente e, muitas vezes, só dá a cara quando o esforço aumenta: uma viagem mais ativa, um retorno à academia, uma mudança no trajeto com mais subidas. Por isso, observar mudanças na sua “distância de caminhada” é um termômetro valioso.
Hábitos e condições que aceleram a obstrução
Alguns fatores elevam o risco e aceleram a progressão:
– Tabagismo (inclusive eletrônico): principal acelerador; fumar reduz o oxigênio no sangue e inflama a parede arterial.
– Diabetes: altera o metabolismo, favorece placas e danifica microvasos, atrasando cicatrização.
– Hipertensão e colesterol elevado: pressionam e “alimentam” a formação de placas.
– Sedentarismo: músculos e artérias perdem condicionamento; o corpo se torna menos eficiente no uso do oxigênio.
– Dieta rica em ultraprocessados e gorduras trans: pró-inflamatória, contribui para a aterosclerose.
– Idade, histórico familiar, doença renal crônica e estresse crônico: também têm papel relevante.
A boa notícia: a maioria desses fatores é modificável. Pequenas mudanças somadas geram ganhos expressivos na dor e na capacidade de caminhar.
Diagnóstico em 2025: do consultório à imagem
O exame clínico ainda manda muito
Uma conversa detalhada e o exame físico direcionam mais de 80% do diagnóstico. O especialista vai investigar:
– Distância até a dor começar e quanto tempo leva para aliviar.
– Local exato do desconforto e fatores que pioram ou aliviam.
– Presença de feridas, alterações na pele e na sensibilidade.
– Pulsos nos pés e temperatura da pele.
Com isso, ele define quais testes complementares fazem sentido para você.
Índice tornozelo-braquial (ITB) e testes de esforço
O ITB é um exame simples, indolor e barato que compara a pressão do tornozelo com a do braço. Valores reduzidos sugerem obstrução arterial. Em casos iniciais, o ITB de repouso pode ser normal; aí entra o teste de esforço (esteira ou caminhada de corredor), que “provoca” a queda do fluxo e torna o diagnóstico mais sensível.
– ITB de repouso e pós-esforço: ajuda a classificar gravidade e orientar tratamento.
– Teste de caminhada de seis minutos: mede a distância máxima e a distância sem dor; serve de linha de base para acompanhar melhora com o tratamento.
Ultrassom Doppler e métodos de imagem
Quando é preciso mapear a anatomia, o ultrassom Doppler colorido é a primeira escolha: avalia fluxo em tempo real e identifica pontos de estreitamento. Dependendo do caso, exames de imagem detalhados entram em cena:
– Angiotomografia: ótima visão do trajeto arterial e das placas; rápida e amplamente disponível.
– Angiorressonância: alternativa quando o contraste iodado não é indicado.
– Arteriografia diagnóstica: hoje, costuma ser reservada para quando já se planeja tratar no mesmo ato (angioplastia).
Em 2025, a integração desses métodos permite precisão no diagnóstico com mínima invasividade, encurtando o caminho até a terapia certa.
Tratamento e manejo prático: do hoje ao longo prazo
Primeiro pilar: estilo de vida que favorece o fluxo
O fundamento do tratamento da claudicação intermitente é aumentar a eficiência do músculo e abrir “rotas alternativas” de sangue (circulação colateral). Você consegue isso com rotina e consistência:
– Caminhada estruturada: 3 a 5 vezes/semana, 30 a 50 minutos. Caminhe até a dor moderada, pare 2 a 5 minutos, retome. Esse “intervalo com dor controlada” estimula colaterais e amplia a distância sem dor em poucas semanas.
– Hidratação inteligente: manter-se bem hidratado reduz a viscosidade do sangue e pode aliviar sintomas em alguns pacientes. Como referência geral, 30 a 35 ml/kg/dia, ajustando por clima, exercício e orientação médica.
– Parar de fumar: é a medida isolada que mais melhora a dor e evita amputações. Defina uma data, use terapia de reposição de nicotina e apoio comportamental.
– Nutrição anti-inflamatória: priorize padrão mediterrâneo (hortaliças, frutas, grãos integrais, azeite, peixes, oleaginosas). Reduza ultraprocessados, carnes processadas e gorduras trans.
– Fortalecimento e flexibilidade: 2 a 3 sessões/semana para membros inferiores e core. Músculo mais forte consome oxigênio com mais eficiência.
– Cuidado com os pés: meias sem costura, calçados adequados, hidratar a pele, inspecionar diariamente (especialmente em diabéticos). Prevenir feridas é proteger o membro.
Dicas práticas para manter a constância:
– Marque os treinos de caminhada como compromisso no calendário.
– Use um app ou caderno para registrar distância sem dor e distância total.
– Hidrate antes da sessão: 300 a 500 ml de água 30 a 60 minutos antes.
– Prefira trajetos com pequenos aclives para desafiar gradualmente, sem exageros.
Segundo pilar: controle clínico e medicamentos
Medicamentos não substituem a reabilitação por caminhada, mas somam resultados e reduzem eventos cardiovasculares:
– Antiplaquetário diário (ex.: AAS): diminui risco de trombose nas placas.
– Estatina: estabiliza e pode reduzir placas, independentemente do colesterol inicial.
– Cilostazol: pode aumentar a distância de caminhada em pacientes selecionados, salvo contraindicações (como insuficiência cardíaca).
– Controle rigoroso do diabetes, pressão e rim: metas individualizadas, com ajustes frequentes.
– Suplementação quando indicada: vitamina D, B12 ou ferro apenas se houver deficiência comprovada.
Converse sobre interações e efeitos colaterais. A combinação certa, ajustada pelo seu vascular, faz diferença tanto na dor quanto no risco de infarto e AVC.
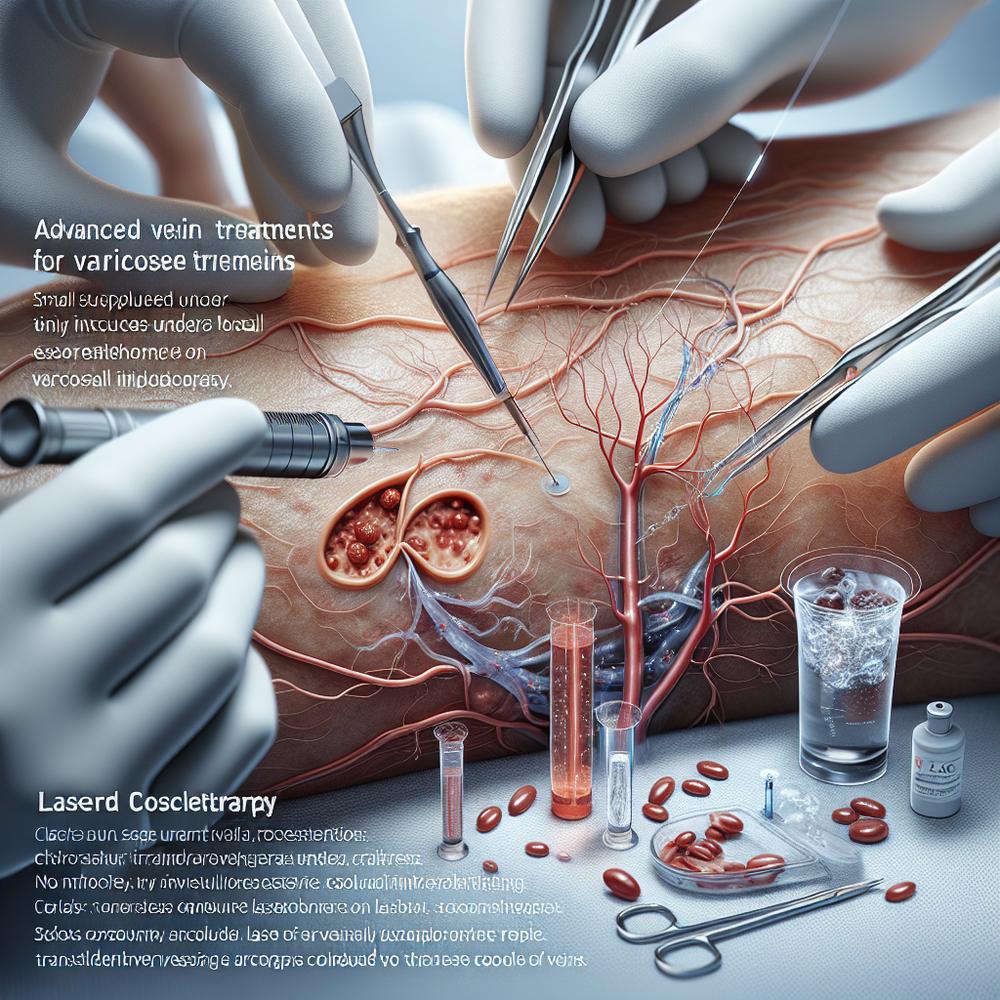
Terceiro pilar: procedimentos endovasculares e cirúrgicos
Quando considerar intervenção? Em geral, quando a claudicação intermitente limita atividades essenciais apesar de 3 a 6 meses de tratamento otimizado, ou quando há sinais de isquemia crítica (dor em repouso, úlceras, gangrena). Entre as opções:
– Angioplastia com balão e stent: via cateter, dilata a área estreita; recuperação rápida.
– Balões farmacológicos: liberam medicamento para reduzir reestenose em algumas lesões.
– Endarterectomia: remoção cirúrgica da placa em segmento curto acessível.
– Bypass (ponte): cria via alternativa com veia do próprio paciente ou enxerto sintético, indicado em obstruções longas ou anatomias complexas.
A decisão é individualizada, baseada em anatomia, sintomas, comorbidades e objetivos do paciente. Importante: o estilo de vida e o tratamento clínico continuam sendo essenciais mesmo após intervenção.
Claudicação intermitente: mitos, verdades e o que esperar
Mitos comuns que atrapalham
– “É normal doer a perna quando a gente envelhece.” Não. Dor previsível ao caminhar, que obriga a parar, é sinal de alerta para investigar.
– “Se eu parar de caminhar, a dor não volta.” Verdade momentânea, mas enganosa. Sem estímulo, a circulação colateral não se desenvolve e a doença pode progredir.
– “Hidratar não muda nada.” Hidratação adequada pode melhorar a sensação de peso e câimbras em alguns casos e é parte da estratégia global.
O que é uma evolução realista
Com adesão ao plano (caminhada, controle de fatores de risco, medicamentos), muitos pacientes dobram a distância que conseguem caminhar sem dor em 8 a 12 semanas. Em 6 a 12 meses, uma parte significativa volta a realizar atividades antes limitadas, como passeios longos ou viagens com trilhas leves. Intervenções endovasculares aceleram o alívio quando bem indicadas, mas o ganho sustentado depende dos hábitos.
Mantenha expectativas alinhadas: claudicação intermitente é consequência de uma doença crônica. O foco é controlar, melhorar a capacidade funcional e reduzir riscos sistêmicos.
Teste-se em casa com segurança e saiba quando buscar ajuda
Autoavaliações simples que orientam sua decisão
– Teste da distância: em um percurso plano, caminhe no seu ritmo habitual e marque a distância até a dor surgir. Descanse até aliviar e repita. Anote por 2 semanas. Queda consistente na distância é sinal de alerta.
– Teste de escadas: suba dois lances normalmente. Dor desproporcional na panturrilha que alivia em 2 a 5 minutos sugere claudicação intermitente.
– Temperatura e cor: compare as pernas. Frieza persistente, palidez ou coloração arroxeada após elevação do membro merecem avaliação.
Se qualquer teste for positivo, procure um cirurgião vascular para exame e, se necessário, ITB e Doppler.
O que levar para a consulta
Chegue preparado para otimizar o atendimento:
– Lista de sintomas com datas, gatilhos e distância estimada.
– Foto das pernas/pés se houver mudança de cor ou ferida.
– Relação de medicamentos e alergias.
– Histórico pessoal e familiar de infarto, AVC, aneurisma, diabetes e tabagismo.
– Dúvidas principais: anote para não esquecer na hora.
Essa organização facilita o diagnóstico e encurta o tempo até o alívio.
Prevenção, prognóstico e qualidade de vida
Como reduzir o risco hoje
Pequenas decisões diárias constroem artérias mais saudáveis:
– Meta de passos ajustada: se você faz 3.000 passos/dia, tente 3.500 por duas semanas e então 4.000.
– Hidratação consciente: distribua água ao longo do dia; uma garrafa com marcações ajuda a acompanhar.
– Pausas ativas: se trabalha sentado, levante-se a cada hora e caminhe 2 a 3 minutos.
– Planejamento de refeições: inclua uma fonte de proteína magra, fibras e gorduras boas em cada refeição.
– Rotina do sono: 7 a 8 horas, com horário regular; o sono regula inflamação e controle metabólico.
Fique atento aos sinais de agravamento
Procure o médico antes se notar:
– Dor que passa a aparecer em distâncias cada vez menores.
– Dor noturna nos pés, aliviada ao pendurar a perna para fora da cama.
– Feridas que não cicatrizam em 2 semanas ou pioram.
– Dormência persistente, fraqueza ou mudança súbita de cor/temperatura.
Intervir cedo preserva tecido, função e independência.
Erros frequentes no manejo e como evitá-los
– Abandonar a caminhada por medo da dor: o segredo é caminhar até dor moderada, pausar e retomar. Dor intensa, súbita ou que não alivia precisa de avaliação, mas a estratégia intervalada é terapêutica.
– Foco só na perna: claudicação intermitente sinaliza risco cardiovascular global. Tratar colesterol, pressão e açúcar é tão importante quanto aliviar a dor.
– Autossuspender medicações: antiplaquetários e estatinas protegem contra eventos maiores. Qualquer ajuste deve ser feito pelo médico.
– Ignorar hidratação e nutrição: parecem detalhes, mas somam no conforto, na disposição e no controle inflamatório.
– Postergar o especialista: quanto antes o vascular entra, mais opções de tratamento e melhores resultados.
Planeje seus próximos 90 dias: roteiro prático
– Semana 1 a 2:
1. Agende consulta com cirurgião vascular.
2. Comece registro da distância sem dor e total.
3. Inicie hidratação regular (copos distribuídos ao dia).
4. Reduza cigarro; marque data para cessação e busque suporte.
– Semana 3 a 4:
1. Caminhe 4 vezes/semana com método “até dor moderada + pausa”.
2. Ajuste alimentação para padrão mediterrâneo simples (prato meio verdura, um quarto proteína magra, um quarto grãos integrais).
3. Realize ITB e Doppler, se solicitados.
– Mês 2:
1. Aumente duração da caminhada em 10% por semana.
2. Inicie fortalecimento leve 2 vezes/semana (agachamento, panturrilha, ponte).
3. Revise adesão às medicações com seu médico.
– Mês 3:
1. Reavalie distância sem dor; celebre ganhos.
2. Considere reabilitação vascular supervisionada se disponível.
3. Discuta necessidade de intervenção se, apesar de adesão, os limites funcionais persistirem.
Viver bem com claudicação intermitente: retome o controle hoje
Claudicação intermitente não precisa ditar o ritmo da sua vida. Ela é um aviso útil de que suas artérias pedem cuidado — e você tem ferramentas para responder. Caminhadas estruturadas, hidratação adequada, abandono do cigarro, nutrição equilibrada e controle clínico consistente multiplicam seus passos e protegem coração e cérebro. Se necessário, a tecnologia atual oferece procedimentos precisos e seguros para reabrir vias e devolver a liberdade de movimento.
O primeiro passo é simples: observe seus sintomas e busque avaliação vascular. Com um plano personalizado e disciplina, é possível caminhar mais, com menos dor e com muito mais segurança. Pronto para começar? Agende sua consulta, coloque seu tênis e dê hoje os primeiros passos rumo a artérias mais saudáveis e uma vida mais ativa.
O vídeo aborda a claudicação intermitente, um sintoma de doenças arteriais como a aterosclerose e a doença arterial obstrutiva periférica. A falta de sangue nos músculos devido à obstrução arterial causa dor durante o exercício, que se torna intolerável e exige descanso. A claudicação pode ocorrer em membros inferiores, superiores ou no intestino, com sintomas específicos para cada caso. Ela é uma doença crônica progressiva, geralmente iniciada cedo na vida, agravada por hábitos como tabagismo, sedentarismo e dieta rica em gordura. A hidratação é sugerida como forma de aliviar os sintomas.