O que ninguém conta sobre o pós-tratamento de varizes e vasinhos
A decisão de tratar varizes e vasinhos é um passo importante, mas o verdadeiro diferencial para um resultado bonito e duradouro está no que você faz depois do procedimento. O pós-tratamento exige atenção a detalhes simples — como usar corretamente a compressão, ajustar a rotina e reconhecer sinais do que é normal — que fazem toda a diferença na recuperação. Seja após escleroterapia com glicose ou outro esclerosante, seja depois de uma cirurgia, há etapas previsíveis, prazos, pequenas limitações e estratégias que aceleram a cicatrização. Este guia prático reúne orientações claras e acionáveis para você atravessar os próximos dias e semanas com mais segurança, menos desconforto e melhores resultados estéticos e funcionais.
Escleroterapia: como cuidar nos primeiros 14 dias
A escleroterapia (com glicose ou outros esclerosantes) costuma ter um retorno rápido à rotina, mas não significa ausência de cuidados. O objetivo do pós-tratamento aqui é manter as veias tratadas colabadas, reduzir inflamação local e evitar que o líquido reflua para o vaso que acabou de ser escleroseado.
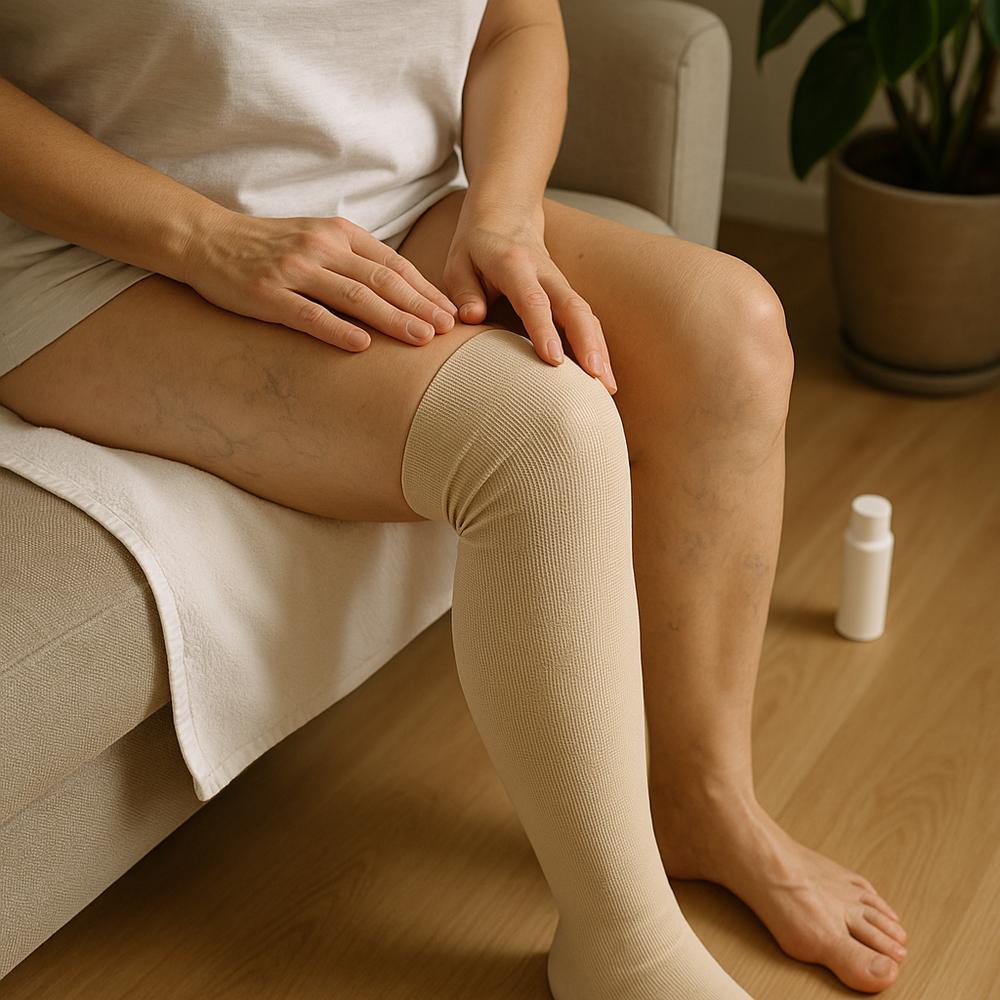
Compressão elástica: como, quando e por quê
A meia de compressão é a aliada número um da escleroterapia. Ela melhora a drenagem venosa, diminui o inchaço e ajuda a “colar” as paredes do vasinho tratado para que ele se apague com mais previsibilidade.
– Modelo e pressão: seu médico indicará o comprimento (3/4, 7/8 ou meia-calça) e a compressão adequada (em geral, classes leves a moderadas). Siga exatamente a prescrição.
– Como vestir: coloque pela manhã, logo ao levantar, quando as pernas estão menos inchadas. Use luvas de borracha para melhor aderência e evite torções.
– Tempo de uso: com frequência, recomenda-se uso contínuo por alguns dias após a sessão, removendo apenas para o banho. Depois, o uso diurno pode seguir por mais alguns dias, conforme orientação.
– Ajustes práticos: se a meia escorrega, verifique o tamanho; se aperta demais, não dobre a borda (isso faz garrote), procure um ajuste de numeração.
Dicas que fazem diferença:
– Ande 10 a 15 minutos imediatamente após a sessão, com a meia, para favorecer a circulação.
– Evite ficar longos períodos em pé parado ou sentado sem mover os pés. Alternar marcha no lugar ajuda.
– Nos primeiros dias, elevação das pernas por 15 a 20 minutos ao fim do dia acelera a drenagem.
Dor, inchaço e manchinhas: o que é esperado
Sensibilidade local e sensação de “cordãozinho” na pele são comuns após a escleroterapia. Pequenos hematomas e áreas levemente endurecidas também fazem parte do processo normal de cicatrização do vaso tratado.
– Dor leve a moderada: tende a melhorar em poucos dias. Compressas frias curtas (5 a 10 minutos) ajudam no conforto nas primeiras 48 horas.
– Inchaço discreto: ocorre especialmente ao final do dia. A compressão e a mobilidade suave são os melhores remédios.
– Manchas escurecidas (hiperpigmentação): podem surgir ao longo do trajeto do vasinho. Costumam clarear em semanas a meses, sobretudo com proteção solar rigorosa.
– Sensação de coceira: comum quando a pele começa a se recuperar. Hidratação adequada e evitar calor local exagerado aliviam o incômodo.
Quando o desconforto foge do padrão esperado:
– Dor forte e persistente, calor e vermelhidão intensa ao longo de um trajeto venoso podem indicar flebite. Nesse caso, contate sua equipe.
– Manchas muito extensas, bolhas, ou reação alérgica imediata exigem avaliação.
O segredo do pós-tratamento da escleroterapia é somar compressão + caminhada leve + proteção da pele. Com essa tríade, o risco de retorno de líquido ao vaso é menor e a resposta estética, melhor.
Cirurgia de varizes: navegue bem o pós-operatório
Cirurgias de varizes (de pequeno, médio ou maior porte) têm um pós-operatório mais longo quando comparadas à escleroterapia. A boa notícia é que, com organização e expectativas realistas, a evolução costuma ser muito positiva.
Bandagens, meias e curativos
Logo após a cirurgia, é comum o uso de bandagens compressivas por alguns dias. Elas reduzem sangramento e edema e estabilizam a área operada.
– Curativo inicial: mantenha seco e intacto pelo período indicado. Se notar umedecimento importante ou odor, entre em contato para orientação de troca.
– Banho: muitas vezes é liberado após 24 a 48 horas, protegendo as incisões; confirme com seu cirurgião.
– Transição para meia: após remover as bandagens, é frequente migrar para meia de compressão durante parte do dia por algumas semanas. O tipo e a duração variam conforme a técnica realizada e a extensão tratada.
Cuidados com a pele e cicatrizes:
– Não retire crostas; elas são parte da proteção natural.
– Hidrate a pele ao redor (não sobre a incisão recente) e, após liberação médica, considere gel de silicone nas cicatrizes para melhor acabamento.
– Proteja do sol para evitar escurecimento pós-inflamatório.
Movimento certo na hora certa
O equilíbrio entre repouso ativo e mobilização precoce acelera a recuperação e evita complicações.
– Primeiro dias: caminhadas curtas e frequentes são desejáveis. Levante-se a cada 1 a 2 horas quando estiver acordado.
– Evite: atividades de alto impacto, saltos, musculação pesada de membros inferiores, sauna e banhos muito quentes por algumas semanas.
– Direção e trabalho: a liberação depende da dor, da mobilidade e da segurança. Em geral, tarefas de escritório podem ser retomadas em poucos dias, enquanto trabalhos físicos exigem intervalo maior.
– Tempo de recuperação: espere evolução ao longo de semanas; em cirurgias mais extensas, a sensação de peso e inchaço pode levar alguns meses para desaparecer por completo.
O acompanhamento com seu cirurgião é a bússola do pós-tratamento cirúrgico. Ajustes individualizados (como prolongar ou reduzir compressão) otimizam conforto e resultado.
Sinais de alerta no pós-tratamento: quando contatar o médico
Reconhecer o que foge do esperado é tão importante quanto cumprir a rotina de cuidados. Este checklist ajuda a diferenciar situações que pedem apenas paciência daquelas que exigem contato com a equipe.
O que pode ser normal:
– Dor leve a moderada controlável com orientações usuais.
– Inchaço discreto ao final do dia, que melhora com elevação e meia.
– Manchinhas e hematomas que evoluem de roxo a amarelado.
– Sensação de “cordão” em área escleroseada, com melhora gradual.
Sinais de alerta:
– Vermelhidão intensa e crescente, pele quente e dor forte focal, especialmente acompanhadas de febre.
– Assimetria importante entre as pernas, com aumento repentino de inchaço e dor na panturrilha.
– Falta de ar, dor no peito, tosse súbita: procure emergência.
– Secreção purulenta, mau cheiro, abertura de pontos ou sangramento persistente.
– Coceira e inchaço generalizados, lábios ou pálpebras inchados (possível reação alérgica).
Como agir:
– Fotografe o local para documentar a evolução.
– Anote quando começou, o que piora ou melhora, e qualquer medicação utilizada.
– Entre em contato com seu médico com essas informações. Em urgências (como falta de ar), busque atendimento imediato.
Cuidar da segurança faz parte do bom pós-tratamento. Reportar precocemente sintomas atípicos evita complicações e melhora o desfecho.
Hábitos que aceleram a recuperação e potencializam o resultado
As escolhas diárias são “remédios” poderosos na recuperação de varizes e vasinhos. Pequenos ajustes trazem ganhos grandes em conforto e estética.
Atividade física com segurança
Movimento é fundamental, mas respeite a fase de cicatrização.
– Escleroterapia: caminhadas leves no mesmo dia, com progressão gradual. Exercícios aeróbicos de baixa intensidade costumam ser liberados após 24 a 48 horas, conforme orientação.
– Cirurgia: caminhadas curtas e frequentes desde cedo; atividades mais intensas retornam em semanas, a depender da técnica e da sua resposta.
– Prefira, na reintrodução: bicicleta ergométrica leve, hidroginástica e natação (após liberação dos curativos), elíptico com baixa carga.
– Evite inicialmente: agachamentos profundos com carga, saltos, corridas longas, aulas em ambientes muito quentes.
– Estratégia de progressão: aumente tempo e intensidade em 10% por semana, observando como suas pernas respondem (dor e inchaço no dia seguinte são bons sensores).
Pele, sol e calor: proteja seu investimento
A pele tratada merece cuidado redobrado.
– Protetor solar amplo espectro sobre áreas tratadas, diariamente, por pelo menos 30 dias. O sol pode acentuar hiperpigmentação.
– Hidratação da pele 1 a 2 vezes ao dia, com foco em recuperação da barreira cutânea.
– Evite calor intenso (banhos muito quentes, sauna, ofurô) nas primeiras semanas; o calor vasodilata e pode aumentar o inchaço.
– Depilação: opte por métodos menos agressivos à pele nas primeiras semanas (evite cera quente sobre áreas recentemente tratadas).
Nutrição e hidratação:
– Mantenha boa ingestão de água ao longo do dia.
– Priorize proteínas magras (cicatrização), frutas cítricas e vegetais coloridos (vitamina C e antioxidantes), e modere o sal (inchaço).
– Se necessário, fracionar refeições ajuda a manter energia e evita sensação de peso.
Rotina inteligente para as pernas:
– Eleve os pés do sofá ou da cama 10 a 15 cm por 15 a 20 minutos ao fim do dia.
– Faça “bombeamento” do tornozelo (flexão e extensão do pé) por 1 a 2 minutos a cada hora sentado.
– Se precisar viajar, use meia de compressão, movimente-se regularmente e hidrate-se bem.
Esses hábitos, somados ao plano de pós-tratamento orientado pelo seu médico, maximizam a recuperação e mantêm os ganhos por mais tempo.
Expectativas reais: quando o resultado aparece e por que às vezes precisa de retoques
Resultados em varizes e vasinhos não são interruptores on/off: eles amadurecem. Entender essa linha do tempo evita frustração e dá a medida do que é sucesso.
Evolução típica:
– Escleroterapia: vasinhos podem escurecer antes de clarear. O aspecto final leva de semanas a poucos meses, e múltiplas sessões costumam ser necessárias para “limpar” toda a rede.
– Cirurgia: hematomas e inchaço são esperados e regridem em semanas. A sensação de leveza e melhora estética seguem evoluindo por meses.
Por que retoques acontecem:
– A doença venosa é crônica e dinâmica; mesmo com tratamento bem-sucedido, novos vasinhos podem surgir com o tempo.
– Conexões colaterais e redes alimentadoras às vezes requerem sessões adicionais.
– Fatores como genética, hormônios, tempo em pé, sedentarismo e ganho de peso influenciam a recidiva.
Como lidar na prática:
– Planeje revisões com seu médico para reavaliar a resposta e, se necessário, programar complementos com intervalos adequados entre sessões.
– Use de forma estratégica a meia de compressão em períodos de maior demanda (viagens longas, dias muito quentes, longas jornadas em pé).
– Invista em manutenção anual ou semestral, conforme a orientação individual.
O valor das consultas de revisão e do ultrassom
As revisões não são formalidade; elas calibram o tratamento.
– Examinam a pele, o padrão venoso superficial e, quando indicado, o sistema profundo por ultrassom.
– Identificam cedo trajetos que podem precisar de nova abordagem, ajustam o tempo de compressão e personalizam seu pós-tratamento.
– Criam um histórico fotográfico-evolutivo que ajuda a medir resultados e tomar decisões.
Estabeleça, já na primeira consulta pós, um calendário de acompanhamento. Ele é parte do tratamento, não um apêndice.
Guia de pós-tratamento: checklist e plano de ação
Transforme as orientações em passos objetivos. Use este checklist como referência nos primeiros dias e semanas.
Checklist imediato (primeiras 48 a 72 horas):
– Siga o uso de meia ou bandagem exatamente como prescrito.
– Caminhe curtas distâncias, várias vezes ao dia, evitando ficar parado em pé.
– Faça elevação de pernas por 15 a 20 minutos, 1 a 2 vezes ao dia.
– Use compressas frias breves se houver dor local leve, evitando calor nas áreas tratadas.
– Proteja a pele do sol nas regiões tratadas, mesmo em dias nublados.
Plano da primeira semana:
– Mantenha a compressão diurna conforme orientação médica.
– Registre sintomas (dor, inchaço, manchas), com data e intensidade; leve as anotações à revisão.
– Retorne à atividade física leve de forma gradual, conforme liberado.
– Ajuste seu ambiente de trabalho: pausas a cada 60 a 90 minutos para caminhar, apoio para os pés embaixo da mesa.
Plano da segunda semana:
– Reavalie a necessidade de compressão prolongada com sua equipe.
– Reintroduza atividades moderadas se não houver dor ou inchaço residual importante.
– Redobre a proteção solar e a hidratação da pele; a fase de clareamento das áreas tratadas se beneficia muito disso.
– Agende ou confirme a consulta de revisão. É o melhor momento para discutir retoques, se necessários.
Kit do pós-tratamento bem-sucedido:
– 1 a 2 pares de meias do tamanho e compressão corretos.
– Caderno ou app de registro rápido de sintomas e fotos datadas.
– Protetor solar de amplo espectro e hidratante adequado.
– Almofada para elevação dos pés.
– Lista de perguntas para o médico.
Perguntas-chave para levar à consulta:
– Por quanto tempo devo manter a compressão nesta fase?
– Quais atividades posso retomar agora e quais devo adiar?
– O que é esperado ver na pele nas próximas 2 a 4 semanas?
– Quando avaliaremos a necessidade de novas sessões?
– Em quais situações devo entrar em contato antes da próxima consulta?
Pequenos hábitos que multiplicam resultados:
– Troque longos períodos sentado por blocos de 25 a 50 minutos intercalados com 3 a 5 minutos de caminhada.
– Hidrate-se com regularidade (garrafa à vista é meio caminho andado).
– Priorize calçados confortáveis e roupas que não comprimam a dobra da coxa.
Este guia de pós-tratamento foi pensado para ser prático e adaptável. Ajuste-o às suas rotinas e às orientações da sua equipe.
O que realmente determina o sucesso: personalização e constância
Dois pacientes podem receber o mesmo procedimento e ter trajetórias diferentes — e tudo bem. A resposta do corpo, a extensão da doença venosa, os hábitos diários e a adesão ao plano importam tanto quanto a técnica escolhida.
Pontos que consolidam bons resultados:
– Comunicação aberta: informe como se sente, peça esclarecimentos e compartilhe seus objetivos estéticos e funcionais.
– Personalização: aceite que o tempo de compressão, o retorno ao esporte e o número de sessões podem ser diferentes do de um amigo ou parente.
– Constância: as melhorias somam; repetir os bons hábitos dia após dia é o que mantém as pernas leves e bonitas.
Seja após escleroterapia ou cirurgia, o melhor pós-tratamento é aquele que combina ciência com rotina real. Use a compressão da forma correta, movimente-se com inteligência, proteja sua pele e respeite os sinais do corpo. Assim, você reduz desconfortos, acelera a recuperação e sustenta os ganhos.
Cuide hoje do que garante o seu resultado de amanhã. Se você está prestes a tratar varizes e vasinhos — ou acabou de tratar — marque sua consulta de revisão, organize seu kit de cuidados e comece agora o plano de pós-tratamento. Sua melhor versão caminha junto com você, passo a passo.
O pós-tratamento varia muito dependendo do tipo de tratamento utilizado.
No caso da escleroterapia com glicose ou outros esclerosantes, geralmente é necessário usar uma meia elástica por alguns dias para ajudar na drenagem e evitar o retorno do líquido para a veia tratada. O paciente pode sentir um pouco de dor e inchaço nos primeiros dias, mas isso costuma melhorar em poucos dias.
Já no caso da cirurgia, o pós-operatório é um pouco mais longo. É necessário usar uma bandagem por alguns dias e evitar atividades físicas intensas por algumas semanas. A recuperação completa pode levar algumas semanas ou até meses, dependendo do tipo de cirurgia realizada.
É importante seguir as orientações médicas para garantir uma boa cicatrização e evitar complicações. O médico irá avaliar o caso individualmente e indicar o melhor tratamento e pós-tratamento para cada paciente.