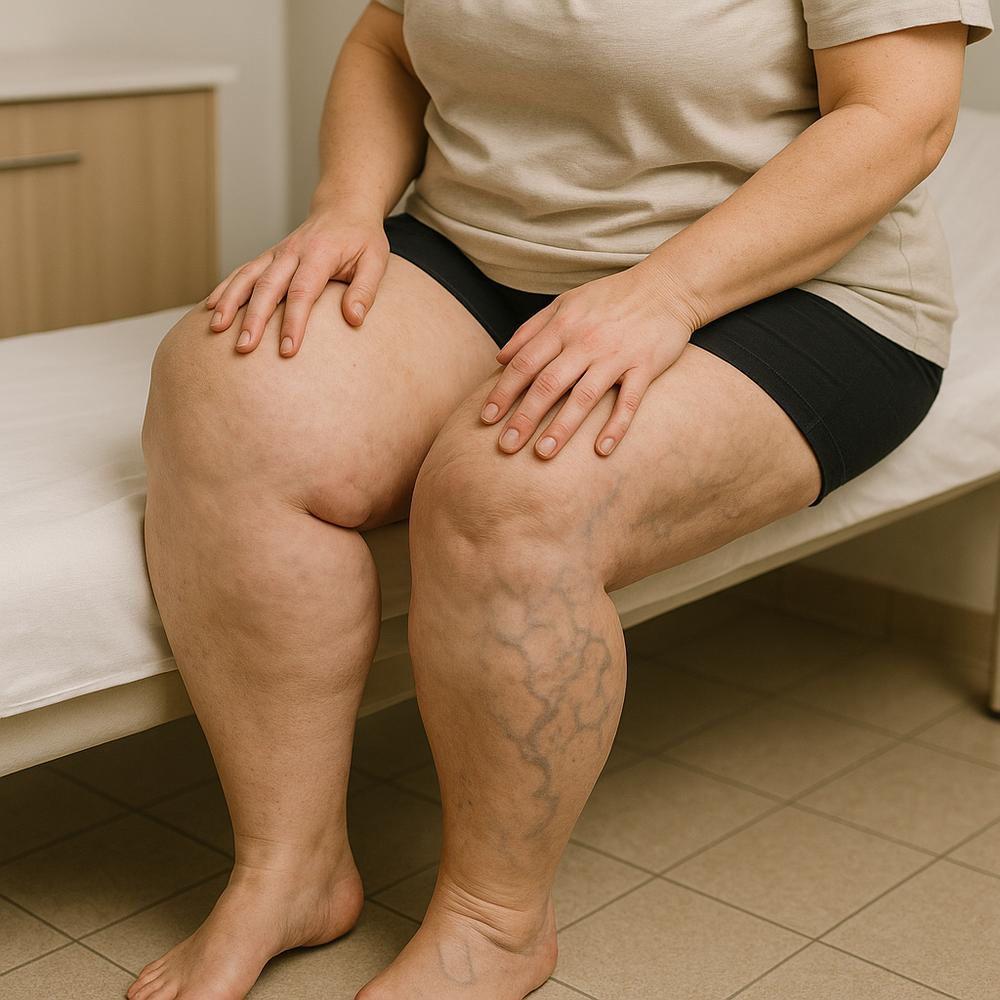
Pernas pesadas e doloridas: o que está por trás do desconforto?
Sentir inchaço, dor e cansaço nas pernas não é “normal da rotina”. Em muitas mulheres, esses sintomas sinalizam dois problemas que podem coexistir e se confundir: lipedema e varizes. Quando falamos em lipedema varizes, estamos lidando com alterações distintas — uma do tecido adiposo e outra das veias — que frequentemente se potencializam, bagunçando o diagnóstico e atrasando o alívio dos sintomas. Entender como cada uma se manifesta e como interagem abre caminho para escolhas de tratamento mais assertivas, redução da dor e melhora real da qualidade de vida. Este guia prático mostra como diferenciar, priorizar condutas e combinar terapias para resultados duradouros, com ações simples que você pode começar hoje mesmo.
Prevalência, sobreposição e por que os sintomas se confundem
O que os números revelam
Dados populacionais indicam que as varizes atingem cerca de 45% a 50% das mulheres ao longo da vida. Já o lipedema, frequentemente subdiagnosticado, acomete aproximadamente 11% das mulheres. Entre pacientes com lipedema, a sobreposição é expressiva: cerca de 39% também apresentam varizes e mais da metade exibe telangiectasias (“vasinhos”). Ou seja, não é raro que as duas condições caminhem juntas — e isso muda completamente a estratégia de cuidado.
Por que é tão fácil confundir?
Os sintomas cotidianos se parecem: peso nas pernas, dor ao fim do dia, inchaço, sensação de câimbras e piora com calor ou longos períodos em pé. No lipedema, o tecido adiposo é desproporcional e doloroso ao toque, concentrado sobretudo nas pernas (e às vezes nos braços), com pés geralmente poupados. Nas varizes, há dilatação venosa e retorno de sangue prejudicado, resultando em veias aparentes, queimação e edema no fim do dia. Como os sinais se somam quando coexistem, muitas pacientes tratam apenas uma das condições e seguem com dor — por isso, o plano precisa considerar o quadro completo de lipedema varizes.
lipedema varizes: como diferenciar de forma prática
Sinais que sugerem lipedema
– Dor desproporcional ao toque em áreas com acúmulo de gordura (coxas, culotes, pernas), mesmo com aparência “macia”.
– Desproporção corporal: membros inferiores volumosos com tronco relativamente mais fino.
– Pés geralmente poupados do inchaço, mesmo quando as pernas estão inchadas.
– Tendência a hematomas fáceis e sensibilidade aumentada.
– Ganho de volume resistente a dieta e exercício convencionais, com piora em fases hormonais (puberdade, gestação, menopausa).
Sinais que sugerem varizes (insuficiência venosa)
– Veias dilatadas e tortuosas visíveis; presença de “vasinhos” (telangiectasias).
– Peso, queimação e cansaço que pioram ao longo do dia e aliviam com elevação dos membros.
– Edema no tornozelo e no dorso do pé ao fim da tarde.
– Coceira, escurecimento de pele (hiperpigmentação) e, em casos avançados, feridas (úlceras venosas).
– Histórico familiar forte de varizes e trabalhos com longas horas em pé.
Exemplos práticos para o dia a dia
– Se a dor é difusa, “em faixa” nas coxas e dolorida ao apertar, com pés poupados, o lipedema ganha pontos.
– Se o incômodo piora nitidamente ao ficar em pé parado e alivia em minutos ao elevar as pernas, as varizes provavelmente têm papel importante.
– Se há muitos “vasinhos” associados à dor e inchaço noturnos, investigue ambas as condições; as telangiectasias são comuns no lipedema e podem coexistir com insuficiência venosa.
O que piora e o que ajuda: hábitos, peso e circulação
Fatores que agravam as duas condições
– Excesso de peso e obesidade: aumentam a pressão nas pernas, pioram o retorno venoso e agravam a inflamação do tecido adiposo no lipedema.
– Sedentarismo e longos períodos em pé ou sentado: diminuem a função da “bomba da panturrilha” e favorecem o estase venoso.
– Calor intenso e banhos muito quentes: promovem vasodilatação e pioram o edema.
– Tabagismo: prejudica a microcirculação e a qualidade dos tecidos.
– Uso de roupas excessivamente apertadas em regiões que comprimem a virilha ou o joelho: dificultam o retorno venoso e linfático.
Hábitos imediatos que ajudam
– Movimento estratégico: a cada 60–90 minutos, levante-se, caminhe por 3–5 minutos e faça 15–20 flexões de tornozelo para ativar a panturrilha.
– Elevação das pernas: 15–20 minutos com as panturrilhas acima do nível do coração no fim do dia.
– Meias de compressão: escolha compressão e modelo orientados por especialista; ajudas concretas para dor, edema e sensação de peso em lipedema varizes.
– Treino de baixo impacto: caminhadas, bicicleta, hidroginástica e pilates clínico fortalecem a panturrilha sem sobrecarregar articulações.
– Alimentação anti-inflamatória e controle calórico: reduzem inflamação sistêmica, auxiliam no manejo do volume e da dor, e protegem a saúde venosa.
– Hidratação e sono de qualidade: melhoram o controle do edema e a recuperação tecidual.
Caminhos de tratamento baseados em evidências
Tratamento das varizes: do conservador ao procedimento
– Medidas conservadoras
– Meias de compressão graduada (definidas por classe e tamanho adequados).
– Perda ponderal, atividade física regular e pausas programadas para “ativar” as panturrilhas.
– Ajuste de hábitos (redução de calor excessivo nas pernas, evitar longos períodos imóvel).
– Procedimentos
– Escleroterapia (líquida ou com espuma): indicada para “vasinhos” e veias de menor calibre, com melhora estética e de sintomas localizados.
– Termoablação endovenosa (laser ou radiofrequência): trata veias safenas insuficientes com incisão mínima, rápida recuperação e alto índice de sucesso.
– Cirurgia de varizes (microflebectomias, fleboextrações pontuais): quando há múltiplos trajetos varicosos superficiais sintomáticos.
– Ultrassom Doppler venoso é a base para mapear refluxos e personalizar a tática combinada.
Resultado esperado: melhora da dor, do edema e da capacidade funcional. Ao reduzir o “tráfego” venoso patológico, frequentemente há alívio indireto dos sintomas em quem tem lipedema associado.
Tratamento do lipedema: foco no tecido adiposo doente
– Conservador (primeira linha e pilar contínuo)
– Educação e autocuidado: entender o caráter crônico e inflamatório do lipedema orienta escolhas sustentáveis.
– Fisioterapia e terapia descongestiva complexa: drenagem linfática manual, exercícios específicos e bandagens quando indicadas.
– Meias/vestimentas compressivas apropriadas para lipedema: podem ser diferentes das prescritas apenas para varizes (modelagem e gramagem ajustadas ao conforto e à dor).
– Nutrição anti-inflamatória e manejo do peso: ainda que o lipedema não seja “causado” pela obesidade, o excesso de gordura agrava quadro, sobrecarga articular e venosa.
– Suporte psicológico quando necessário: dor crônica e alteração da autoimagem exigem abordagem integral.
– Procedimentos
– Lipoaspiração tumescente específica para lipedema (lipoaspiração assistida, com técnicas poupadoras de linfáticos): reduz volume doloroso, melhora mobilidade, qualidade de vida e, em muitos casos, o padrão de edema.
– Benefício conjunto: ao diminuir a sobrecarga dos tecidos e o “efeito peso” nas pernas, algumas pacientes notam redução de sintomas venosos funcionais.
– Importante: preparação com compressão e fisioterapia otimiza recuperação e mantém resultados.
Observação estratégica: quando lipedema e varizes coexistem, tratamentos direcionados às varizes podem oferecer alívio parcial, mas o controle duradouro da dor e da desproporção depende de abordar o tecido adiposo doente.
Sequenciamento inteligente do cuidado: o que tratar primeiro?
Princípios para priorizar
– Identifique o principal gerador de sintomas: é a dor difusa e a sensibilidade do tecido (lipedema) ou o peso que piora ao fim do dia, com “veias estouradas” e edema maleolar (varizes)?
– Mapear antes de tratar: realize ultrassom Doppler venoso para confirmar insuficiência e considere avaliação especializada em lipedema para classificar estágio e impacto funcional.
– Planejamento combinado: em muitos casos, vale iniciar medidas conservadoras de ambas as condições (compressão, exercício, nutrição, pausas de movimento) e, em seguida, programar o procedimento que mais aliviará o “gargalo” de sintomas.
Exemplos de sequências racionais
– Predomínio venoso: sintomas clássicos de insuficiência + refluxo importante em safena. Primeiro, termoablação ou tratamento venoso; depois, ajuste fino do cuidado do lipedema.
– Predomínio de lipedema: dor ao toque, desproporção marcante, pés poupados e grande impacto funcional. Primeiro, intensificar linha conservadora do lipedema; considerar lipoaspiração específica. Tratar varizes residuais em seguida, se ainda sintomáticas.
– Quadro misto com edema exuberante: iniciar compressão adequada, fisioterapia e controle de peso para reduzir edema; então intervir no eixo mais comprometido (venoso ou lipedema) segundo avaliação.
Realidade dos convênios e acesso
– Procedimentos para varizes costumam ter aprovação mais ágil nos convênios, especialmente quando há documentação de refluxo e sintomas funcionais.
– Intervenções para lipedema, como lipoaspiração específica, podem enfrentar maior resistência administrativa; relatórios detalhados e exames fortalecem o pedido.
– Dica prática: leve à consulta um diário de sintomas (dor, inchaço, limitação funcional), fotos seriadas e laudos de exames. Essa “linha do tempo” objetiva melhora o enquadramento clínico e o diálogo com auditorias.
Como potencializar resultados com medidas do dia a dia
Rotina semanal de cuidado ativo
– Segunda a sexta: 2–3 sessões curtas de movimento (5–10 minutos) intercaladas ao trabalho; uma caminhada de 30 minutos 4–5 vezes/semana.
– Treino da panturrilha: 3 séries de 15–20 elevações de calcanhar, 3–5 dias/semana.
– Hidroginástica ou bicicleta leve: 2 vezes/semana, conforme tolerância.
– Compressão: vestir meias pela manhã e retirar à noite; ajustar modelo e compressão na revisão clínica.
Alimentação que favorece a circulação e o tecido
– Priorize alimentos in natura, ricos em fibras, com proteínas magras e gorduras de boa qualidade (azeite, peixes, oleaginosas).
– Reduza ultraprocessados, excesso de sal, açúcar e álcool, que pioram retenção hídrica e inflamação.
– Considere fracionar refeições para melhor controle de saciedade e energia; hidratação de 30–35 ml/kg/dia, salvo restrições médicas.
Erros frequentes que atrapalham
– Comprar meias de compressão sem orientação: desconforto e pouca aderência.
– Focar só na estética dos “vasinhos” e ignorar dor difusa ao toque típica do lipedema.
– Acreditar que “emagrecendo tudo resolve”: perda de peso ajuda, mas o lipedema requer abordagem específica.
– Procrastinar a consulta por achar que é “normal de quem fica muito tempo em pé”.
Consultas mais produtivas: como se preparar e o que perguntar
Checklist pré-consulta
– Diário de sintomas por 2 semanas: horários de piora, fatores desencadeantes, impacto no sono e nas atividades.
– Fotos das pernas (frente, perfil e costas) em intervalos de 2–4 semanas para documentar evolução.
– Exames prévios: ultrassom Doppler venoso, perfil metabólico básico e laudos de fisioterapia, se houver.
– Lista de tentativas anteriores: tipos de meias, sessões de escleroterapia, drenagem, mudanças de treino e seus efeitos.
Perguntas-chave ao especialista
– Meus sintomas são mais compatíveis com insuficiência venosa, lipedema ou ambos?
– Qual é o plano em etapas para meu caso e o que devo esperar de cada fase?
– Qual o modelo e a classe de compressão mais adequados para mim?
– Há necessidade de termoablação, escleroterapia ou cirurgia agora — e como isso se integra ao cuidado do lipedema?
– Como monitoraremos resultados e quando reavaliaremos a estratégia?
Sinais de progresso que valem ouro
– Redução mensurável do edema ao fim do dia (circunferência de tornozelo e panturrilha).
– Menos dor ao toque nas áreas afetadas pelo lipedema e melhora da mobilidade.
– Mais “leveza” nas pernas após longos períodos em pé ou sentada.
– Melhora do sono e do nível de energia diário.
Quando suspeitar de complicações e agir rápido
Alertas nas varizes
– Dor intensa súbita, vermelhidão e endurecimento no trajeto da veia (tromboflebite superficial).
– Inchaço assimétrico súbito, calor local e dor na panturrilha (sinais de trombose venosa profunda — urgência).
– Feridas que não cicatrizam no tornozelo ou terço inferior da perna.
Alertas no lipedema
– Aumento rápido de volume com dor desproporcional, febre ou calor local (investigar infecção/celulite).
– Perda funcional marcante que impede atividades básicas, apesar do cuidado conservador.
– Piora acentuada após mudanças hormonais, exigindo readequação do plano.
Integração que faz a diferença: equipe, expectativas e manutenção
Time multidisciplinar
– Cirurgião vascular e angiologista: diagnóstico venoso, mapeamento Doppler e terapias específicas de varizes.
– Profissionais com experiência em lipedema: definição de estágio, plano conservador e indicação de lipoaspiração quando cabível.
– Fisioterapeuta dermatofuncional/linfoterapeuta: drenagem, exercícios e compressão personalizada.
– Nutrição e psicologia: sustentação de hábitos e manejo de dor crônica.
Ajuste de expectativas e manutenção
– O objetivo é somar ganhos: menos dor, menos inchaço, mais mobilidade e confiança para a rotina.
– Manutenção é parte do tratamento: compressão, treino regular e reavaliações periódicas mantêm resultados.
– Planos realistas, acompanhados, superam “soluções rápidas” e reduzem recidivas de sintomas em lipedema varizes.
Resumo prático e próximo passo
Duas mensagens essenciais: primeiro, diferenciar corretamente lipedema e varizes muda o jogo; segundo, tratar ambos de forma coordenada potencializa resultados. As varizes são comuns e tratáveis, com melhora expressiva de dor e edema. O lipedema exige abordagem específica do tecido adiposo, com pilar conservador contínuo e, quando indicado, lipoaspiração adequada — que pode, inclusive, repercutir positivamente nos sintomas venosos. Meias de compressão, controle do peso, exercício e pausas de movimento funcionam para as duas condições e trazem alívio já nos primeiros dias.
Se você se identificou com os sinais descritos, agende uma avaliação com um especialista que domine lipedema e insuficiência venosa. Leve seu diário de sintomas, fotos e dúvidas. Dê o primeiro passo hoje: organize sua rotina de movimento e compressão por duas semanas, e volte ao consultório com dados objetivos. Sua circulação — e sua qualidade de vida — agradecem.
O doutor Alexandre Amato, cirurgião vascular, discute a associação entre varízes e lipedema, duas condições comuns entre mulheres. Aproximadamente 45% a 50% das mulheres apresentam varízes ao longo da vida, enquanto 11% sofrem de lipedema. Entre as pacientes com lipedema, 39% apresentam varízes e mais da metade tem telangiectasias. Os sintomas de ambas as condições, como inchaço, dor e cansaço nas pernas, podem se confundir, tornando o diagnóstico e tratamento desafiadores. O tratamento das varízes pode beneficiar o lipedema, especialmente com o uso de meias elásticas e a prevenção da obesidade, que agrava ambas as condições. O tratamento cirúrgico das varízes é mais fácil de ser aprovado por convênios, mas é crucial identificar qual condição causa os sintomas antes de proceder. O tratamento do lipedema deve ser priorizado, e a lipoaspiração pode melhorar tanto o lipedema quanto as varízes, embora a aprovação do convênio possa ser mais difícil. O doutor enfatiza a importância de discutir opções de tratamento com um médico especialista e esclarecer todas as dúvidas antes de qualquer procedimento.