Por que falar sobre lipedema em 2026
A conversa sobre lipedema ganhou força nos últimos anos, e 2026 marca um momento de virada: mais informação de qualidade, mais mulheres se reconhecendo nos sinais e mais profissionais preparados para orientar escolhas seguras. Ainda assim, persistem dúvidas, mitos e frustrações comuns — desde o medo da dor até a ansiedade com o espelho. Este guia foi pensado para oferecer clareza, acolhimento e, principalmente, passos práticos. Você vai entender como identificar o que está acontecendo com seu corpo, quais tratamentos realmente têm respaldo, por que a cirurgia não é a primeira linha, e como hábitos simples — como sono, movimento e manejo da inflamação — fazem diferença real no lipedema.
O que é lipedema: sinais, estágios e diferenças
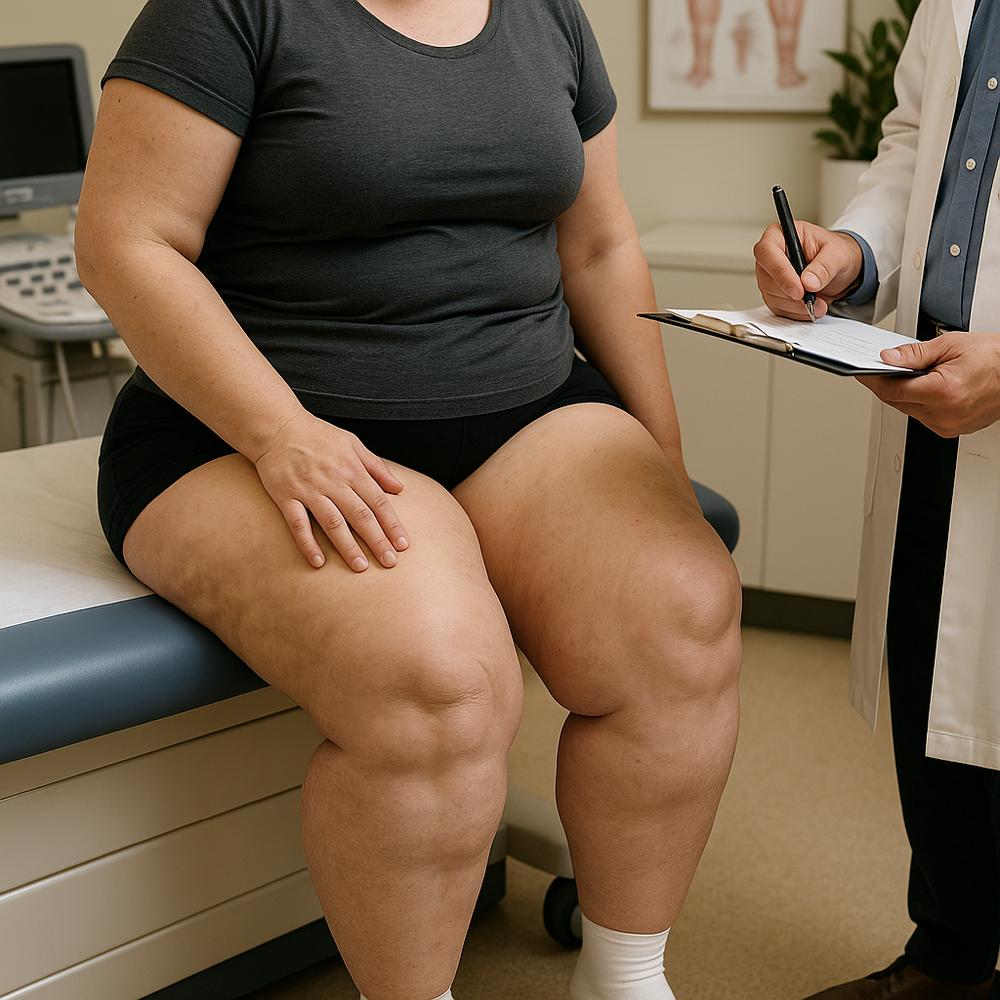
O lipedema é uma condição crônica caracterizada pelo acúmulo desproporcional de gordura subcutânea, geralmente nos membros inferiores e, em muitos casos, também nos braços. Ele não é causado por sedentarismo ou “falta de força de vontade” e tem forte influência hormonal e genética. Estimativas internacionais sugerem que entre 5% e 11% das mulheres possam ter algum grau de lipedema, muitas vezes sem diagnóstico adequado por anos.
Sinais-chave para observar
Identificar cedo faz toda a diferença. Fique atenta a estes sinais típicos:
– Aumento de volume simétrico nas pernas (e, às vezes, nos braços), com pés e mãos relativamente preservados.
– Dor à palpação e sensibilidade aumentada, que não melhora com “emagrecimento”.
– Tendência a hematomas fáceis, mesmo com traumas leves.
– Sensação de peso, pressão e cansaço nas pernas ao fim do dia.
– Alterações de textura da pele com o tempo, como aspecto “acolchoado” ou nódulos subcutâneos.
– Desproporção corporal: cintura reduz, mas coxas e panturrilhas não acompanham.
Para entender a progressão, muitos especialistas descrevem estágios:
– Estágio 1: pele lisa, mas com tecido subcutâneo mais espesso e sensível.
– Estágio 2: irregularidades e nódulos palpáveis, com pele de aspecto ondulado.
– Estágio 3: grandes acúmulos e dobras de tecido, com assimetrias visíveis.
– Estágio 4 (lipo-linfedema): quando há sobrecarga do sistema linfático, surgindo edema secundário.
Diferenças entre lipedema, linfedema e obesidade
Confundir lipedema com outras condições é comum — e causa frustração. Eis o que ajuda a distinguir:
– Lipedema: início geralmente na puberdade, gestação ou mudanças hormonais; dor à palpação; pés e mãos poupados; dieta hipocalórica isolada pouco eficaz na área afetada.
– Linfedema: comprometimento do sistema linfático, com inchaço que pega pés e mãos; melhora parcial com elevação; pele pode ficar mais espessa e com sinais de “casca de laranja”.
– Obesidade: ganho de peso global, mais responsivo a déficit calórico; sem dor localizada típica ou hematomas fáceis.
É possível ter mais de uma condição ao mesmo tempo. Um olhar atento evita rótulos simplistas e direciona o cuidado correto.
Diagnóstico que protege você
Um diagnóstico criterioso começa por uma anamnese detalhada e um exame físico completo, de preferência com um cirurgião vascular ou médico com experiência no tema. O objetivo é confirmar o quadro de lipedema, descartar condições associadas e planejar o acompanhamento de forma individualizada.
Quando procurar um vascular
Considere agendar consulta quando:
– Você reconhece vários sinais descritos e eles persistem por meses.
– Há dor, limitação funcional ou piora progressiva.
– Tentativas de perda de peso mudam o corpo de forma desigual: cintura responde, pernas não.
– Existem hematomas frequentes, sensibilidade aumentada e histórico familiar similar.
Leve fotos antigas para comparação, anote quando os sintomas começaram e quais situações pioram (ciclo menstrual, calor, longos períodos em pé). Esses dados ajudam a compor o quadro.
Exames e critérios clínicos
O diagnóstico do lipedema é essencialmente clínico. Exames complementares podem ajudar a excluir outras causas ou documentar a condição:
– Ultrassonografia de partes moles: pode mostrar espessamento do tecido subcutâneo e características do panículo adiposo.
– Ultrassonografia doppler venosa: avalia insuficiência venosa associada, frequente em quem tem dor e peso nas pernas.
– Bioimpedância e medidas seriadas: úteis para acompanhar composição corporal, sem confundir gordura lipedêmica com retenção hídrica.
– Fotos padronizadas: antes e depois permitem avaliar evolução de forma objetiva.
Critérios clínicos combinam localização, dor, sensibilidade, hematomas espontâneos e história hormonal. O laudo médico claro será peça-chave em qualquer etapa futura, seja de tratamento conservador, seja cirúrgico.
Tratamento conservador em primeiro lugar
No lipedema, começar pelo conservador não é “adiar solução”, é criar a base que protege o resultado a longo prazo. Ele reduz inflamação, melhora dor e funcionalidade e, muitas vezes, basta para ganhar qualidade de vida. Mesmo quando a cirurgia é indicada mais adiante, quem chega com um estilo de vida alinhado tende a ter recuperação melhor e mais previsível.
Estratégias anti-inflamatórias do dia a dia
A inflamação crônica de baixo grau é um motor do desconforto no lipedema. Atacar esse eixo, de forma consistente, muda o jogo:
– Alimentação anti-inflamatória: priorize proteínas magras, vegetais coloridos, gorduras de boa qualidade (azeite, abacate, peixes), grãos integrais e especiarias como cúrcuma e gengibre. Reduza ultraprocessados, açúcares e álcool.
– Ritmo metabólico estável: refeições com boa saciedade, evitando grandes picos glicêmicos. Algumas pessoas se beneficiam de janelas alimentares regulares; converse com nutricionista.
– Hidratação: 30–35 ml/kg/dia, ajustando ao clima e atividade física. Água é aliada do sistema linfático.
– Suplementação prudente: ômega-3, magnésio e vitamina D podem ser discutidos com seu médico, conforme exames e necessidade individual.
– Roupas de compressão graduada: meias ou calças específicas para lipedema melhoram dor e apoio tecidual. Use sob orientação para escolher o nível correto.
– Drenagem linfática manual e pressoterapia: quando bem indicadas, aliviam sintomas e reduzem sensação de peso.
– Cuidados com a pele: hidratação diária, proteção solar e inspeção regular para evitar fissuras e infecções.
Movimento e fisioterapia específicos
Exercício não “cura” lipedema, mas é tratamento de primeira linha. A chave é combinar baixo impacto, regularidade e força:
– Aposta de ouro: hidroterapia, natação e caminhada em piscina — a pressão hidrostática favorece retorno venoso e linfático, reduzindo dor.
– Fortalecimento duas a três vezes por semana: foco em glúteos, quadríceps, posterior de coxa, core e cintura escapular. Músculo é anti-inflamatório.
– Mobilidade e respiração: exercícios diafragmáticos, alongamentos de cadeias posteriores e mobilização linfática ativa.
– Sessões curtas e frequentes: 20–40 minutos, 4–6 vezes por semana, são mais sustentáveis que “picos” ocasionais.
Sinais de que você está no caminho certo: dor reduzida após o exercício, melhora do humor e do sono, e maior disposição nas atividades diárias. Se houver piora importante, ajuste intensidade e procure orientação.
Plano de 90 dias para começar agora
Estruturar um trimestre ajuda a ganhar tração:
– Dias 1–7: organize exames e consulta; meça circunferências (meio da coxa, panturrilha, braço) e tire fotos padronizadas (frente, perfil, costas). Inicie hidratação e compressão leve.
– Semanas 2–4: implemente cardápio anti-inflamatório simples (prato dividido entre proteína, vegetais e grãos integrais). Hidro ou caminhada 3x/semana + duas sessões leves de força.
– Semanas 5–8: ajuste a compressão conforme orientação; adicione drenagem linfática 1x/semana se indicada. Aumente força para 3 sessões/semana; inclua exercícios de respiração 5 minutos/dia.
– Semanas 9–12: reavalie medidas e sintomas; converse sobre metas realistas. Se dor persistente limitar, discuta recursos adicionais (analgésicos leves, fisioterapia, técnicas de analgesia não farmacológicas).
Métricas que importam: dor (0–10), número de hematomas por semana, qualidade do sono, energia diária e facilidade para vestir roupas. Perda de peso global pode acontecer, mas não é o único indicador de sucesso no lipedema.
Cirurgia: quando considerar e o que esperar
A cirurgia pode ser parte do tratamento, mas não é ponto de partida. Quando indicada, visa reduzir volume e dor, melhorar função e facilitar adesão às estratégias conservadoras. O momento certo depende de sintomas, estágio, resposta ao conservador e metas da paciente.
Indicações, limitações e segurança
O procedimento mais utilizado é uma lipoaspiração específica, frequentemente tumescente ou vibroassistida, com foco na preservação linfática. Pontos essenciais:
– Indicações: dor persistente e limitante; volume que restringe mobilidade; falha do tratamento conservador bem conduzido; deformidades funcionais.
– O que a cirurgia faz: remove tecido adiposo patológico, melhora contornos e, muitas vezes, reduz a dor.
– O que a cirurgia não faz: não muda a predisposição ao lipedema nem dispensa compressão, movimento e alimentação anti-inflamatória no pós-operatório.
– Segurança: escolha equipe experiente em lipedema, técnica linfoprotetora, avaliação vascular prévia e planejamento em estágios (quando necessário).
– Recuperação: compressão contínua por semanas, drenagem orientada, caminhada precoce e retorno gradual ao treino de força.
Pergunte ao seu cirurgião:
– Quantos casos de lipedema já operou e com quais resultados objetivos?
– Como será meu protocolo de compressão e reabilitação?
– Quantas etapas serão necessárias e qual intervalo sugerido?
– Quais riscos potencialmente maiores no meu caso (varizes, anemia, histórico de trombose)?
Custos, regulamentação e cobertura
A cobertura para cirurgia de lipedema ainda é heterogênea. Em alguns contextos, o procedimento é considerado de caráter funcional; em outros, permanece classificado como experimental para fins de convênio, o que dificulta autorização. No sistema público, protocolos locais podem variar e as filas ser longas.
– Documentação sólida ajuda: laudos detalhados, fotos padronizadas, relato de falha do conservador e impacto funcional.
– Pareceres de especialistas e relatórios de fisioterapia fortalecem o pedido.
– Se houver negativa, vale buscar orientação jurídica especializada em saúde suplementar.
– Planeje custos adicionais do pós-operatório (compressão sob medida, fisioterapia, retornos).
Transparência é essencial: entenda o investimento total, as etapas planejadas e as expectativas realistas. E lembre-se — manter o tratamento conservador antes e depois é o que consolida o ganho da cirurgia no lipedema.
Mente, sono e pertencimento: o pilar invisível do cuidado
Aceitar o corpo não significa desistir dele; significa cuidar com estratégia e gentileza. O sofrimento emocional ligado ao lipedema é real e merece espaço de cuidado, assim como o sono e o manejo do estresse, que influenciam diretamente a inflamação.
Ferramentas práticas para saúde mental
– Terapia e psicoeducação: compreender a doença diminui a culpa e a autocrítica. Terapias focadas em autocuidado e manejo de dor crônica são úteis.
– Higiene do sono: rotina consistente, quarto escuro e fresco, reduzir telas à noite, exposição à luz natural pela manhã. Dormir bem modula hormônios do apetite e da inflamação.
– Técnicas de regulação: respiração 4-7-8, relaxamento muscular progressivo e breves pausas de alongamento ao longo do dia.
– Diário de sintomas: relacione dor, humor, sono e alimentação. Padrões ficam mais nítidos e facilitam ajustes.
– Autocompaixão ativa: reformule o diálogo interno. Troque “meu corpo me sabota” por “meu corpo pede apoio; vou responder com consistência”.
Construindo sua rede de apoio
– Família e amigos: explique, de forma simples, o que é o lipedema e como podem ajudar (por exemplo, respeitando suas meias de compressão e horários de treino).
– Comunidades: grupos confiáveis trazem trocas valiosas e senso de pertencimento. Escolha ambientes que valorizam ciência e cuidado seguro.
– Profissionais em sincronia: médico vascular, nutricionista, fisioterapeuta e psicólogo. Uma equipe alinhada corta atalhos perigosos e economiza tempo.
Sinais de progresso nesse pilar: menos flutuação de humor, mais previsibilidade do sono, sensação de estar no comando das rotinas. Pequenos ganhos, repetidos, viram mudanças sólidas.
O que evitar: atalhos que custam caro
No desejo de melhorar rápido, é comum cair em promessas tentadoras. Proteja-se destes erros frequentes:
– Dietas extremas sem supervisão: geram efeito sanfona e pioram a relação com a comida, sem resolver o lipedema.
– Cremes “milagrosos” e máquinas sem evidência: drenagem passageira não substitui plano terapêutico.
– Treinos de exaustão: altos impactos ou volumes sem progressão elevam dor e inflamação.
– Operar sem preparo: pular o conservador aumenta riscos e reduz a durabilidade dos resultados.
– Comparar resultados: cada corpo responde em ritmo próprio; foco no seu processo e nas suas métricas.
Em vez disso, aposte no que é consistente, replicável e seguro. O corpo responde à constância mais do que à intensidade episódica.
Perguntas frequentes que descomplicam decisões
– É possível “curar” o lipedema?
O lipedema é crônico, mas altamente manejável. O objetivo é controlar sintomas, preservar função e qualidade de vida. Com estratégia, é possível viver bem.
– Emagrecer ajuda ou atrapalha?
Reduzir gordura global melhora saúde metabólica e pode aliviar sobrecarga articular. Porém, a gordura do lipedema responde de forma diferente. Combine nutrição, força e compressão.
– Meias de compressão doem no começo. É normal?
Pode haver estranheza inicial. Ajuste o nível de compressão, use por períodos progressivos e garanta a medida correta. Se houver dor persistente, reavalie o tamanho.
– Drenagem linfática é obrigatória?
Não para todas. É ferramenta útil para sintomas específicos, dentro de um plano amplo. Frequência e técnica devem ser individualizadas.
– Qual o melhor exercício?
Aquele que você consegue manter com regularidade e que não aumenta a dor no dia seguinte. Hidro, caminhada e força bem dosada são pilares.
– Cirurgia engorda de volta a área operada?
Há chance de ganho relativo se o estilo de vida não acompanhar, pois a predisposição inflamatória permanece. Por isso, o conservador antes e depois é indispensável.
– Posso trabalhar normalmente após cirurgia?
Depende da atividade e da extensão do procedimento. Planeje 1–3 semanas de adaptação, seguindo orientação da equipe. Compressão e caminhadas leves ajudam.
Checklist prático para levar à consulta
Organize-se para aproveitar ao máximo o encontro com o especialista:
– Lista de sintomas com datas de início, pioras e gatilhos percebidos.
– Medidas de circunferência e fotos padronizadas recentes.
– Histórico hormonal (puberdade, gestações, uso de anticoncepcionais, menopausa).
– Tentativas de tratamento já feitas e resposta (dieta, exercícios, drenagem, compressão).
– Comorbidades (varizes, hipotireoidismo, resistência à insulina) e uso de medicamentos.
– Expectativas e metas: dor, estética, mobilidade, performance no dia a dia.
Dica extra: leve um acompanhante para ajudar a reter informações e, se possível, saia com plano escrito das próximas etapas.
Parar de sofrer em silêncio é um ato de coragem e cuidado. Você não precisa encaixar seu corpo em padrões inatingíveis; precisa oferecer a ele o que funciona. Em 2026, temos mais recursos do que nunca para manejar o lipedema com ciência, respeito e estratégia.
Fechando, guarde os pontos-chave:
– O lipedema é real, comum e tratável.
– O conservador é a base — alimentação anti-inflamatória, movimento inteligente, compressão, sono e saúde mental.
– Cirurgia é ferramenta, não atalho. Com a indicação certa e equipe experiente, pode ampliar seus resultados.
– Documentação e acompanhamento com profissionais capacitados protegem você.
Pronta para o próximo passo? Marque sua avaliação com um cirurgião vascular de confiança, inicie o plano de 90 dias e comece a medir o que importa. Seu corpo está pedindo parceria — responda com consistência hoje e colha liberdade nos próximos meses.
No episódio do AmatoCast, Letícia Miyamoto conversa com o Dr. Alexandre Amato sobre o lipedema, uma condição que afeta muitas mulheres. O Dr. Amato, cirurgião vascular e presidente da Associação Brasileira de Lipedema, destaca a importância de conscientização sobre a doença e discute a percepção de beleza relacionada ao lipedema. Eles mencionam casos de famosas, como Yasmin Brunet e Grace Bond, que lidam com a condição e falam abertamente sobre isso, enfatizando que a aceitação do próprio corpo é fundamental. O Dr. Amato explica que a cirurgia não é a primeira solução e que o tratamento conservador deve ser priorizado. Ele critica a falta de regulamentação sobre a cirurgia para lipedema nos convênios de saúde e no SUS, ressaltando que a cirurgia ainda é considerada experimental. A conversa aborda também a importância da saúde mental, do sono e do controle da inflamação no tratamento do lipedema. O episódio termina com a promoção do livro "A Beleza do Lipedema", disponível na Amazon e Clube de Autores, que busca ajudar as portadoras a entenderem e lidarem com a condição.