Uma urgência que não pode esperar: entenda o risco
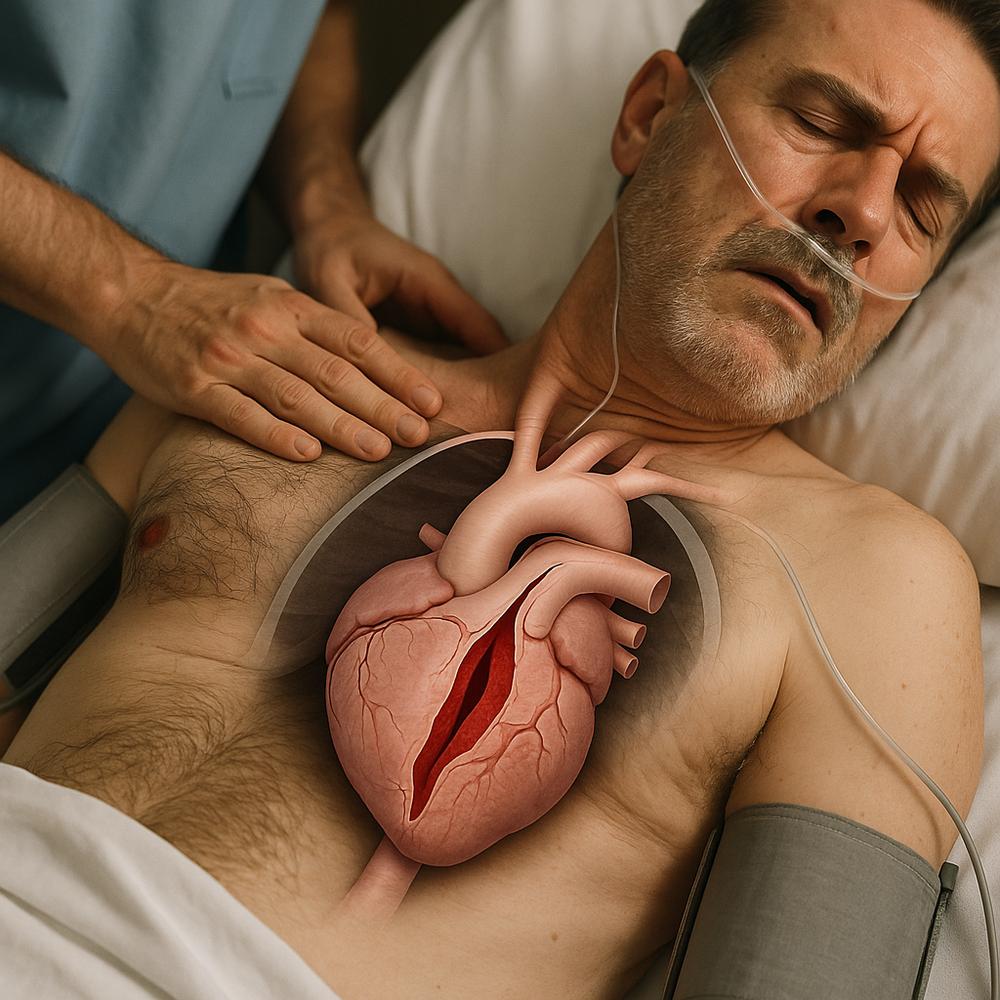
A aorta é a maior artéria do corpo e, quando sofre uma lesão interna, cada minuto conta. A chamada dissecção aórtica é rara, mas extremamente perigosa, porque o sangue se infiltra entre as camadas da parede do vaso, abrindo um “falso canal” que pode romper, interromper o fluxo para órgãos vitais e causar sangramento maciço. É um quadro que pode se confundir com infarto, mas requer decisões e condutas diferentes.
Embora nem todo desconforto no peito seja grave, reconhecer sinais de alarme e agir rápido pode salvar vidas. Saber quem tem mais risco, como identificar os sintomas e quais são os passos do diagnóstico e do tratamento ajuda você a tomar decisões certas sob pressão. Este guia foi escrito para ser prático, direto e confiável.
O que é dissecção aórtica e por que é tão perigosa
A dissecção aórtica acontece quando ocorre uma ruptura na camada mais interna da aorta (a íntima), permitindo que o sangue penetre na parede do vaso e a “descole” por dentro. Esse descolamento cria um falso lúmen, que pode se estender ao longo da aorta, comprometer ramos que levam sangue ao cérebro, ao coração, aos rins e ao intestino, e até romper para fora, provocando hemorragia fatal.
Além do risco de rompimento, a própria progressão da dissecção pode “tampar” artérias que saem da aorta, reduzindo ou interrompendo o suprimento de sangue para órgãos e membros. É por isso que o quadro pode causar desde dor intensa e súbita até sinais de AVC, isquemia intestinal ou falta de pulso em um braço ou perna.
Como a dissecção acontece dentro da parede da aorta
A aorta tem três camadas: íntima, média e adventícia. Na dissecção, uma fissura na íntima permite a entrada de sangue na camada média, separando as fibras elásticas. O falso lúmen pode avançar no sentido do fluxo (distal) ou, menos frequentemente, em direção ao coração (proximal). Em alguns casos, há uma “reentrada”, onde o sangue volta ao lúmen verdadeiro; em outros, o falso lúmen fica sob alta pressão e aumenta o risco de ruptura.
O local em que a dissecção começa é fundamental para definir o tratamento. De forma simplificada, usamos a classificação de Stanford: tipo A envolve a aorta ascendente (perto do coração) e geralmente exige cirurgia de urgência; tipo B envolve apenas a aorta descendente (após a artéria subclávia esquerda) e, na ausência de complicações, costuma ser tratado inicialmente com controle clínico rigoroso.
Dissecção x aneurisma: entendendo as diferenças
Embora ambos afetem a aorta, são entidades distintas. O aneurisma é uma dilatação progressiva da parede, que pode romper; já a dissecção é uma “rasgadura interna” súbita, com separação das camadas. Um aneurisma pode predispor à dissecção, e uma dissecção pode, com o tempo, evoluir para dilatações aneurismáticas no segmento acometido. Em ambos os casos, pressão arterial elevada e tabagismo agravam o risco.
Fatores de risco: quem está mais vulnerável
Muitas pessoas com dissecção aórtica têm histórico de hipertensão arterial mal controlada. A pressão alta aumenta o estresse sobre a parede da aorta e facilita a ruptura da íntima. Mas há outros elementos que elevam o risco e merecem atenção especial em consultas de rotina.
Hipertensão, tabagismo e drogas estimulantes
– Hipertensão: é o fator de risco mais comum. Anos de pressão elevada “cansam” a parede da aorta. Metas típicas após o evento são ainda mais rigorosas, com foco em pressão sistólica baixa e frequência cardíaca controlada.
– Tabagismo: acelera a degradação das fibras elásticas da parede vascular, além de favorecer placas e inflamação.
– Cocaína e outras drogas estimulantes: elevam subitamente a pressão e a frequência cardíaca, aumentando o gradiente de força dentro da aorta e precipitando uma dissecção. O risco é agudo, principalmente nas primeiras horas após o uso.
Doenças do tecido conjuntivo e histórico familiar
– Síndromes genéticas: condições como a síndrome de Marfan, de Loeys-Dietz e a do Ehlers-Danlos (tipo vascular) fragilizam o colágeno e a elastina, deixando a aorta mais sujeita a rasgos internos.
– Aneurismas prévios e malformações: quem já tem aneurisma de aorta ou válvula aórtica bicúspide merece vigilância mais próxima.
– Histórico familiar: casos de dissecção ou ruptura de aorta em parentes de primeiro grau aumentam a suspeita de predisposição genética.
– Idade e sexo: homens entre 50 e 70 anos são mais frequentemente acometidos, mas mulheres, especialmente no periparto, também podem apresentar o quadro.
Dica prática: se você está em um desses grupos, trate a aferição regular da pressão como um hábito tão essencial quanto escovar os dentes e mantenha um plano de acompanhamento com seu clínico ou cardiologista/vascular.
Sinais e sintomas que pedem socorro imediato
O sintoma mais típico é uma dor súbita e intensa, muitas vezes descrita como “em rasgo” ou “dilacerante”, que pode começar no peito e migrar para as costas entre as escápulas. Essa dor costuma ser diferente de um desconforto em aperto típico de angina. Porém, a sobreposição com sintomas de infarto é real, e só exames definem o diagnóstico.
Dor em rasgo: do peito às costas
– Início abrupto, no pico desde o começo.
– Localização variável: tórax anterior, dorso alto, abdome, podendo “descer” conforme a dissecção progride.
– Irradiação para pescoço, mandíbula ou membros, menos comum, mas possível.
– Alívio com repouso é incomum; a dor costuma ser persistente e severa.
Outros sintomas graves e complicações
– Náuseas, vômitos e sudorese intensa.
– Desmaio (síncope), especialmente preocupante quando associado à dor aguda.
– Déficits neurológicos: fraqueza em um lado do corpo, dificuldade para falar, alterações visuais (sugestivos de AVC isquêmico por comprometimento das artérias cerebrais).
– Falta de pulso, diferença de pressão entre os braços, extremidades frias ou doloridas (isquemia de membros).
– Dor abdominal intensa, fezes com sangue, vômitos persistentes (sinais de isquemia intestinal).
– Falta de ar e dor torácica que piora ao deitar podem indicar tamponamento cardíaco quando a dissecção é do tipo A.
Atenção: se você ou alguém próximo tiver dor torácica súbita e intensa, com ou sem outros sintomas, acione o serviço de emergência. Deslocar-se dirigindo pode atrasar o atendimento e piorar o risco.
Diagnóstico rápido: exames que fazem a diferença
A velocidade do diagnóstico impacta diretamente o desfecho. Em dissecção aórtica tipo A, a mortalidade aumenta a cada hora sem tratamento. Por isso, a avaliação inicial foca em estabilizar sinais vitais, aliviar a dor e, em paralelo, confirmar o diagnóstico com imagem.
Exames de imagem que salvam vidas
– Angiotomografia computadorizada (Angio-TC): é o exame mais utilizado na emergência. Rápido, disponível na maioria dos hospitais e com alta acurácia para identificar o flap de dissecção, a extensão do falso lúmen e o comprometimento de ramos.
– Ecocardiograma transesofágico (ETE): muito útil quando há instabilidade hemodinâmica ou suspeita forte de dissecção da aorta ascendente. Permite avaliar o envolvimento da válvula aórtica e presença de tamponamento.
– Ressonância magnética: excelente detalhamento, mas menos prática na fase aguda pela menor disponibilidade e maior tempo de aquisição.
– Radiografia de tórax: pode sugerir alargamento do mediastino, mas não confirma nem exclui o diagnóstico.
Exames laboratoriais (como D-dímero) podem compor a avaliação em contextos específicos, mas a decisão prática depende da clínica e da imagem. O eletrocardiograma é indispensável para avaliar o coração, mas pode ser normal na dissecção.
Por que a dissecção pode imitar um infarto
Dor torácica, sudorese e náuseas também são típicos do infarto do miocárdio. Além disso, a dissecção aórtica tipo A pode comprometer as coronárias e provocar alterações no ECG e na troponina, confundindo o quadro. A distinção é crucial porque a terapia trombolítica indicada para alguns infartos é perigosa na dissecção, podendo agravar o sangramento. Por isso, equipes treinadas avaliam o conjunto de sinais, medem a pressão em ambos os braços, usam escores clínicos e, sobretudo, priorizam a imagem adequada.
Tratamento e recuperação: do controle à cirurgia e além
O primeiro objetivo do tratamento é reduzir a força exercida pelo sangue sobre a parede da aorta, freando a progressão da dissecção. Esse controle hemodinâmico ocorre ao mesmo tempo em que se decide pelo manejo clínico, endovascular ou cirúrgico, conforme o tipo e as complicações.
Primeiras medidas na fase aguda
– Controle da frequência cardíaca: betabloqueadores intravenosos ajudam a reduzir o dP/dt (a força de ejeção), diminuindo o estresse sobre a aorta.
– Redução da pressão arterial: vasodilatadores podem ser adicionados após o betabloqueador, mantendo pressão sistólica baixa conforme metas da equipe.
– Analgesia potente: aliviar a dor reduz a descarga adrenérgica e ajuda no controle da pressão.
– Monitorização intensiva: o paciente deve ser acompanhado de perto, com acesso venoso, controle estreito de sinais e preparo para intervenção rápida.
Quando o tratamento é clínico
Na dissecção aórtica tipo B não complicada (sem sinais de isquemia de órgãos, ruptura iminente, dor refratária ou hipertensão intratável), o manejo inicial costuma ser clínico. O foco é controlar a pressão, estabilizar o paciente e programar reavaliações de imagem. A alta hospitalar ocorre com plano de medicamentos, metas claras e acompanhamento em ambulatório de vascular/cardiologia.
Critérios de complicação que mudam a estratégia incluem: dor persistente apesar da terapia, expansão do falso lúmen, sinais de hipoperfusão de órgãos, hematoma ou pseudoaneurisma ameaçadores e risco de ruptura. Nessas situações, a intervenção endovascular (TEVAR) costuma ser considerada.
Quando e como operar: tipos de cirurgia e próteses
– Dissecção tipo A: é, na maioria dos casos, uma emergência cirúrgica. O objetivo é substituir o segmento da aorta ascendente comprometido por um enxerto sintético, corrigir ou substituir a válvula aórtica se necessário e, quando possível, reimplantar ramos. A cirurgia aberta é o padrão, com equipe de cirurgia cardiovascular.
– Dissecção tipo B complicada: a técnica endovascular com endoprótese (TEVAR) é frequentemente preferida. Introduz-se uma prótese por via femoral para “forrar” a aorta por dentro, selando a entrada do falso lúmen e redirecionando o fluxo ao lúmen verdadeiro. Em casos selecionados, pode-se associar técnicas para manter o fluxo em ramos importantes.
A escolha entre tratamento clínico, endovascular ou aberto depende de múltiplos fatores: anatomia da dissecção, extensão, idade e comorbidades, disponibilidade de equipe especializada e recursos do hospital. O importante é que decisões sejam rápidas e baseadas em protocolos.
Vida após a dissecção aórtica: o que muda
Sobreviver a uma dissecção é o primeiro passo. O segundo é reduzir o risco de novas complicações. O acompanhamento é contínuo, com metas rigorosas e exames programados.
– Medicamentos: betabloqueadores, bloqueadores do sistema renina-angiotensina e, quando indicados, outros anti-hipertensivos. A adesão é inegociável.
– Metas de pressão e frequência: equipe costuma orientar pressão sistólica mais baixa que a usual e frequência cardíaca moderada; siga as metas prescritas para o seu caso.
– Imagem seriada: angio-TC ou ressonância em intervalos definidos (por exemplo, 1, 3, 6 e 12 meses no primeiro ano, depois anual), ajustados pela evolução.
– Estilo de vida: abandonar o tabagismo, evitar drogas estimulantes, moderar o consumo de álcool e manter peso saudável.
– Exercício físico: priorize atividades leves a moderadas (como caminhada e bicicleta ergométrica), evitando picos de esforço e levantamento de peso pesado. A intensidade deve ser liberada pela equipe.
– Planejamento familiar: mulheres em idade fértil precisam discutir anticoncepção segura e possíveis riscos de gestação após dissecção. A gestação eleva a sobrecarga hemodinâmica e requer seguimento especializado.
Como reduzir seu risco hoje: um plano prático em 7 passos
Mesmo sendo rara, a dissecção aórtica pode ser prevenida indiretamente ao cuidar do que fragiliza a aorta. Abaixo, um roteiro simples para começar agora.
Sete ações de alto impacto
1. Meça sua pressão regularmente: compre um aparelho validado, anote valores e compartilhe em consultas. Busque controle rigoroso se já for hipertenso.
2. Pare de fumar: combine terapia medicamentosa, suporte psicológico e estratégias de substituição. O benefício vascular começa em poucos dias.
3. Evite estimulantes: diga não à cocaína e a outras drogas que disparam coração e pressão. Cuidado também com suplementos desconhecidos.
4. Faça um check-up focado: se tem histórico familiar de dissecção, aneurisma ou síndromes do colágeno, converse sobre rastreamento e encaminhamento genético.
5. Trate comorbidades: diabetes, colesterol alto e apneia do sono elevam risco cardiovascular global e dificultam metas de pressão.
6. Adote exercício sem pico de esforço: 150 minutos semanais de atividade moderada, com aquecimento e sem manobras de Valsalva (segurar a respiração ao forçar).
7. Monte um “plano de emergência”: saiba a quem ligar, qual hospital próximo tem tomografia 24/7 e mantenha seus exames e lista de medicamentos à mão.
Sinais que você não deve ignorar
– Dor torácica ou dorsal súbita, muito intensa, em rasgo.
– Desmaio associado a dor forte.
– Diferença de pressão entre os braços ou falta de pulso.
– Déficits neurológicos de instalação aguda.
Diante de qualquer um desses sinais, procure atendimento de emergência imediatamente. Quanto antes começar o cuidado, melhores as chances de um desfecho favorável.
Perguntas frequentes para decisões mais seguras
Dissecção aórtica sempre exige cirurgia?
Não. Na dissecção tipo B sem complicações, o tratamento inicial é clínico, com controle rigoroso da pressão e da dor. Cirurgia ou endoprótese são indicadas quando há ameaça de ruptura, isquemia de órgãos, dor refratária, hipertensão intratável ou expansão do falso lúmen. Na dissecção tipo A, a regra geral é operar com urgência.
Como diferenciar infarto de dissecção em casa?
Não é possível com segurança. Ambos podem causar dor torácica intensa. Tente não dirigir; acione a emergência. No pronto-socorro, profissionais usarão exame físico, ECG, marcadores e, principalmente, imagem (angio-TC ou ETE) para diferenciar. Em casos de dissecção aórtica, o tratamento é outro e a trombólise típica do infarto pode ser perigosa.
Depois de uma dissecção, posso viver normalmente?
Com adesão rigorosa ao tratamento, acompanhamento e ajustes de estilo de vida, muitas pessoas retomam atividades, trabalho e lazer. Porém, é fundamental respeitar limites de esforço, manter a pressão controlada e seguir o plano de imagens seriadas. A coordenação entre vascular, cardiologia e clínica geral faz diferença.
Qual é a relação entre dissecção e doenças do colágeno?
Síndromes como Marfan, Loeys-Dietz e Ehlers-Danlos vascular alteram a arquitetura do tecido conjuntivo, tornando a parede da aorta mais frágil. Nesses pacientes, o limiar para indicar cirurgia profilática de aneurismas pode ser menor, e a vigilância é mais próxima. Uma dissecção aórtica nesses contextos pode ocorrer mais cedo e evoluir de forma mais agressiva.
O papel do time multidisciplinar e do hospital preparado
A linha de cuidado ideal reúne emergencista, cardiologista, cirurgião vascular/cardiovascular, anestesista, intensivista e radiologia intervencionista. O hospital preparado tem acesso rápido a tomografia, ecocardiografia, sala cirúrgica pronta e materiais endovasculares. Protocolos padronizados reduzem atrasos, uniformizam metas hemodinâmicas e melhoram resultados.
Como paciente, você pode se beneficiar ao escolher serviços com experiência em aorta e ao levar seus exames anteriores e lista de medicamentos. Para familiares, conhecer o plano de ação e acompanhar sinais de piora ajuda a agilizar decisões críticas.
Resumo prático e próximos passos
– A dissecção aórtica é rara, porém gravíssima: dor em rasgo, início súbito e sinais de má perfusão exigem ação imediata.
– Diagnóstico por imagem salva vidas: angio-TC e ETE são centrais, especialmente para diferenciar de infarto.
– Tratamento depende do tipo e das complicações: tipo A geralmente cirúrgico; tipo B muitas vezes clínico, com endoprótese quando há risco.
– Controle de pressão é pilar do cuidado: na fase aguda e ao longo da vida.
– Prevenção começa hoje: parar de fumar, evitar estimulantes, checar pressão e seguir um plano de acompanhamento.
Se você reconheceu algum fator de risco, marque uma consulta com seu médico para revisar sua pressão, medicações e necessidade de exames. Compartilhe este conteúdo com quem pode se beneficiar e, sobretudo, memorize os sinais de alerta. Diante de dor torácica súbita e intensa, procure emergência sem demora — sua atitude pode salvar uma vida, inclusive a sua.
O Dr. Alexandre Amato, cirurgião vascular, discute a dissecção de aorta, uma condição grave, mas relativamente rara, que envolve a separação das camadas da parede da aorta. A dissecção ocorre quando o sangue entra entre essas camadas, podendo levar a rompimentos e sangramentos severos ou aneurismas. Os principais fatores de risco incluem hipertensão, tabagismo, uso de drogas como cocaína, aneurismas anteriores e doenças do colágeno, como a síndrome de Marfan. Os sintomas típicos são dores no peito ou nas costas, frequentemente descritas como dilacerantes, além de náuseas, vômitos e, em casos graves, AVC ou isquemia intestinal. O tratamento inicial envolve a redução da pressão arterial, podendo ser clínico ou cirúrgico, dependendo da localização da dissecção. É essencial um diagnóstico rápido, pois os sintomas podem se assemelhar a um infarto. O vídeo conclui com um convite para que os espectadores compartilhem o conteúdo.