O que você precisa saber agora sobre a aterosclerose
A aterosclerose é a doença silenciosa que mais rouba vitalidade das artérias no mundo moderno. Ela se instala devagar, muitas vezes sem sintomas, até que um dia provoca dor ao caminhar, um infarto ou um derrame. Em 2026, com o aumento do sedentarismo, do estresse e dos hábitos digitais que nos mantêm sentados por horas, entender o que acelera e o que freia esse processo é fundamental para proteger coração, cérebro e pernas. A boa notícia é que há muito o que fazer imediatamente. Pequenas decisões diárias — parar de fumar, andar mais, dormir melhor, hidratar-se e controlar diabetes e pressão — somam efeitos poderosos. Ao longo deste guia, você vai aprender como a aterosclerose começa, os sinais que pedem atenção, os exames que realmente ajudam e um plano prático de 12 semanas para reduzir seu risco.
Como a aterosclerose se forma e por que ela avança
Da inflamação à placa de gordura e cálcio
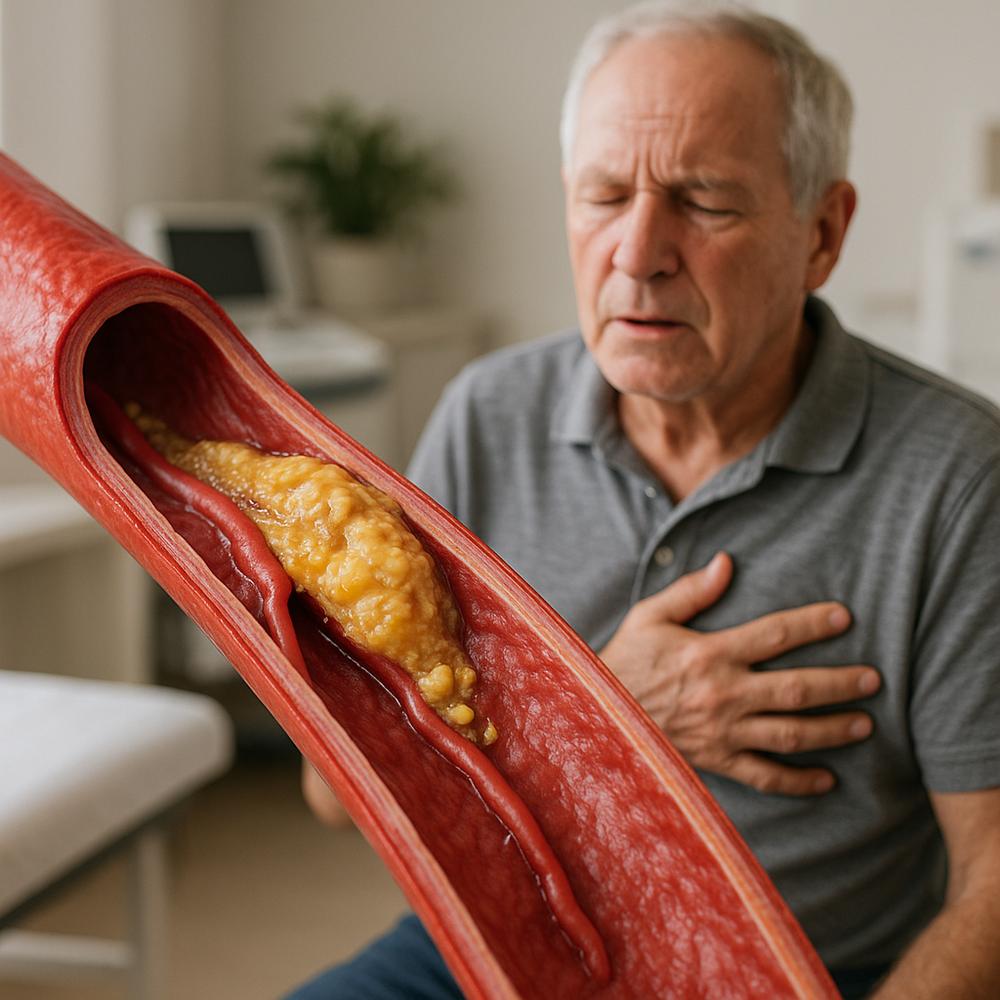
A aterosclerose começa como uma inflamação crônica da parede das artérias. Microlesões no revestimento interno (o endotélio) aparecem por causa de fatores como colesterol LDL alto, tabagismo e hipertensão. O organismo tenta reparar, mas, nesse “vai e vem” inflamatório, partículas de gordura e células de defesa se acumulam.
Com o tempo, esse acúmulo se transforma em uma placa. No início, a placa é macia, rica em gordura; depois, pode endurecer com cálcio, como um “calo” na artéria. Esse estreitamento reduz o fluxo de sangue, principalmente durante o esforço, quando os músculos e órgãos pedem mais oxigênio. É por isso que dores ao caminhar nas pernas (claudicação) ou a falta de ar no peito (angina) aparecem primeiro nos momentos de atividade.
Placa estável vs. instável: o que provoca eventos
Nem toda placa causa o mesmo dano. As placas “estáveis” crescem devagar e formam uma capa fibrosa grossa; elas tendem a causar sintomas previsíveis de esforço. Já as “instáveis” têm capa fina e alta inflamação; podem se romper e desencadear a formação de um coágulo súbito, bloqueando a artéria. É esse rompimento que explica por que pessoas aparentemente “bem” sofrem um infarto ou um AVC do nada.
Três forças empurram a doença para frente: inflamação contínua, pressão alta batendo na parede do vaso e glicose elevada “caramelizando” proteínas do endotélio. Controlar esses fatores é a chave para desacelerar a aterosclerose em qualquer território: coronárias (coração), carótidas e cerebrais (cérebro), renais (rins) e artérias das pernas.
Fatores de risco da aterosclerose em 2026
O que você herda vs. o que você escolhe
Alguns fatores não dá para mudar, mas é possível neutralizá-los com escolhas consistentes. Entenda onde focar sua energia:
– Não modificáveis:
– Idade: risco cresce a partir dos 45–50 anos nos homens e 55–60 nas mulheres.
– História familiar: parentes de primeiro grau com infarto/AVC precoce aumentam o risco.
– Sexo biológico: homens têm início mais precoce; após a menopausa, o risco feminino se aproxima.
– Modificáveis (onde está a maior alavanca de mudança):
– Tabagismo (ativo e passivo): cada cigarro inflama o endotélio e contrai as artérias.
– Sedentarismo: ficar sentado por longos períodos reduz a saúde vascular e a sensibilidade à insulina.
– Hipertensão arterial: a pressão “martelando” a parede acelera o dano.
– Dislipidemia: LDL alto e HDL baixo favorecem a formação de placas.
– Diabetes e resistência à insulina: glicose alta danifica vasos por múltiplas vias.
– Dieta ultraprocessada: excesso de açúcar, gorduras trans e sódio alimenta a inflamação.
– Sono insuficiente e estresse crônico: elevam hormônios que pioram pressão e metabolismo.
– Álcool em excesso: aumenta triglicerídeos e pressão arterial.
Hábitos modernos que pedem atenção
Em 2026, dois pontos merecem vigilância especial. Primeiro, o “sedentarismo digital”: trabalhar sentado e lazer diante de telas faz muitas pessoas passarem 10–12 horas dia sem se mover. Interromper o sentar a cada 30–60 minutos já melhora marcadores metabólicos. Segundo, o vape e dispositivos eletrônicos de nicotina: embora diferentes do cigarro tradicional, podem prejudicar a função endotelial e manter a dependência de nicotina. Para efeito vascular, a meta é simples: nicotina zero.
Duas tacadas de alto impacto para frear a aterosclerose:
– Meta de passos/dia: 7.000–10.000 passos com 3 sessões semanais de treino de força.
– Prato real, comida de verdade: metade do prato com hortaliças, um quarto proteína magra, um quarto carboidrato integral; reduzir ultraprocessados.
Sinais, sintomas e quando procurar ajuda
Cérebro e carótidas: alertas neurológicos
Quando a aterosclerose atinge as artérias carótidas e cerebrais, os sinais podem ser transitórios, mas graves. Procure atendimento imediato se tiver:
– Fraqueza ou dormência súbita de um lado do corpo.
– Dificuldade para falar ou entender palavras.
– Perda visual súbita de um olho (amaurose fugaz).
– Tontura intensa com desequilíbrio abrupto.
Mesmo que os sintomas desapareçam em minutos (um AIT — ataque isquêmico transitório), o risco de um AVC nas próximas horas ou dias é alto. Tempo é cérebro.
Coração e coronárias: dor no peito não é tudo igual
A dor típica de angina é um aperto ou queimação no centro/peito esquerdo, que aparece ao esforço e alivia no repouso. Pode irradiar para braço, pescoço, mandíbula ou costas e vir acompanhada de falta de ar, suor frio e náuseas. Mulheres e pessoas com diabetes podem ter manifestações atípicas, como cansaço desproporcional ou falta de ar ao subir poucos lances de escada. Dor no peito em repouso ou que não passa em 5 minutos deve ser tratada como emergência.
Artérias das pernas: da claudicação às feridas
A claudicação é a dor na panturrilha, coxa ou glúteo que surge ao caminhar e melhora com o descanso. Ela reflete a redução do fluxo sanguíneo aos músculos. Outros sinais incluem:
– Pés frios, pele pálida ou arroxeada.
– Queda de pelos nas pernas, unhas quebradiças.
– Feridas que não cicatrizam, especialmente nos dedos dos pés.
– Diminuição ou ausência de pulsos nos pés.
Atenção especial para quem fuma ou tem diabetes: pequenas feridas podem evoluir rápido. Buscar avaliação vascular precoce evita complicações maiores.
Diagnóstico e tratamento: do consultório ao centro cirúrgico
Exames que fazem diferença
O diagnóstico começa com uma conversa detalhada e um bom exame físico. Medir pressão dos dois braços, escutar sopros nas carótidas, palpar pulsos nas pernas e avaliar a pele já guiam a investigação. Depois, os exames-chave incluem:
– Exames de sangue:
– Perfil lipídico (LDL, HDL, triglicerídeos).
– Glicemia de jejum e hemoglobina glicada (A1c).
– Função renal e eletrólitos.
– Marcadores de inflamação, como PCR-us, quando indicados.
– Índice Tornozelo-Braquial (ITB):
– Compara a pressão no tornozelo com a do braço; valores baixos indicam doença arterial periférica.
– Ultrassom Doppler:
– Avalia carótidas, aorta abdominal e artérias das pernas sem radiação, medindo velocidade do fluxo e grau de obstrução.
– Angiotomografia ou angioressonância:
– Mostram a anatomia detalhada das artérias, úteis para planejar procedimentos.
– Testes cardíacos:
– Teste ergométrico, ecocardiograma de estresse ou cintilografia para isquemia; escore de cálcio coronariano pode refinar o risco em casos selecionados.
A escolha dos exames é individualizada. O objetivo é responder perguntas práticas: há risco imediato de evento? Qual território está mais comprometido? É possível melhorar só com tratamento clínico ou há indicação de intervenção?
O arsenal terapêutico em 2026
O tratamento da aterosclerose combina mudanças de estilo de vida, medicações e, quando necessário, procedimentos. Em ordem de impacto cumulativo:
– Mudanças de estilo de vida (o “remédio” básico e permanente):
– Parar de fumar: o benefício começa em dias e se acumula por anos; busque apoio comportamental e, quando indicado, terapia de reposição de nicotina sob orientação.
– Movimento diário: 150–300 minutos/semana de atividade aeróbica moderada e 2+ sessões de força; intercale o sedentarismo com pausas de 2–3 minutos a cada hora sentada.
– Alimentação cardioprotetora: priorize vegetais, frutas, leguminosas, grãos integrais, peixe, azeite; reduza açúcar, sal, álcool e ultraprocessados.
– Sono e estresse: 7–9 horas de sono; técnicas de respiração, mindfulness, contato social e luz solar matinal para regular o ritmo circadiano.
– Hidratação: beba água ao longo do dia até manter a urina clara; em geral, 6–8 copos/dia, salvo restrição médica.
– Medicações (definidas pelo médico conforme seu risco):
– Redução de colesterol:
– Estatinas são a base; podem ser associadas a ezetimibe e, em casos selecionados, a inibidores de PCSK9 para atingir metas de LDL mais baixas.
– Antiagregantes plaquetários:
– AAS ou alternativas indicadas para prevenção secundária (após eventos) e em situações de alto risco vascular; uso na prevenção primária é individual.
– Controle da pressão:
– IECA/ARA II, bloqueadores de canal de cálcio, diuréticos e betabloqueadores, conforme perfil do paciente.
– Diabetes:
– Além de metformina, classes como SGLT2 e agonistas de GLP-1 têm benefícios cardiovasculares em perfis específicos.
– Medicações para claudicação:
– Em alguns casos, cilostazol pode ajudar sintomas sob orientação especializada.
– Procedimentos (quando o tratamento clínico não é suficiente ou há risco elevado):
– Angioplastia com ou sem stent para coronárias e artérias periféricas.
– Endarterectomia carotídea ou stent carotídeo em estenoses significativas com risco de AVC.
– Cirurgia de revascularização periférica (ponte/bypass) em doença extensa.
Decisões sobre procedimentos são tomadas por uma equipe multidisciplinar, considerando sintomas, anatomia da lesão e riscos/benefícios individuais.
Um plano prático de 12 semanas e a equipe certa para acompanhar
Semanas 1–4: fundamentos inegociáveis
– Dia 1: marque consultas com clínica/medicina de família e, se possível, cardiologia ou cirurgia vascular para estratificação de risco.
– Medicamentos: organize uma caixa semanal; ajuste alarmes no celular; confirme metas de LDL, pressão e A1c.
– Tabagismo: defina D–Day para parar em até 14 dias; procure programa de cessação, terapia de reposição de nicotina ou medicação quando indicado.
– Movimento: comece com 20–30 minutos de caminhada 5x/semana; suba escadas; pausa ativa de 2–3 minutos a cada hora sentada.
– Alimentação: faça uma faxina na despensa; troque ultraprocessados por opções integrais; inclua 1 porção extra de hortaliça no almoço e no jantar.
– Hidratação e sono: garrafa de água sempre à vista; rotina noturna com horário fixo e tela desligada 60 minutos antes de dormir.
– Monitorização: anote pressão 3x/semana, passos diários e sintomas (dor na panturrilha ao caminhar, dor no peito, falta de ar).
Semanas 5–8: intensificação com inteligência
– Treino: aumente para 150 minutos/semana e inclua 2 dias de força (agachamento, remada, empurrar/puxar) com técnica segura.
– Nutrição: prato meio-vegetal e proteína magra diária; experimente 2 refeições de peixe/semana; reduza bebidas açucaradas a zero.
– Redução de risco: se fuma/vape, consolide a abstinência com estratégias de enfrentamento de gatilhos; celebre cada semana sem nicotina.
– Reavaliação: confira adesão às medicações; leve registros ao profissional; ajuste doses se metas não forem alcançadas.
– Pernas: pratique “caminhada terapêutica” se tiver claudicação — caminhe até a dor moderada, descanse, repita por 30–45 minutos, 3–5x/semana.
Semanas 9–12: consolidação e revisão profissional
– Exames de controle: repita perfil lipídico, pressão, glicemia/A1c conforme orientação.
– Consulta de retorno: discuta resultados; se sintomas persistem (angina, claudicação, AIT), considere exames de imagem (Doppler, angioTC/RM).
– Hábitos para a vida: mantenha 7–9h de sono, pausas ativas no trabalho e alimentação baseada em comida de verdade.
– Rede de apoio: envolva família/amigos; apps de passos e grupos de caminhada ajudam a manter a motivação.
– Plano de longo prazo: ajuste metas trimestrais (peso saudável, LDL na meta, pressão <130/80 mmHg quando indicado, glicemia controlada).
A equipe multidisciplinar que cuida das suas artérias
Cuidar da aterosclerose é trabalho de time. Entenda quem faz o quê:
– Cirurgia Vascular:
– Avalia e trata doença nas carótidas, aorta e artérias das pernas; indica cirurgias e procedimentos endovasculares quando necessários.
– Cardiologia:
– Estratifica risco coronariano, ajusta medicações que protegem o coração e realiza intervenções nas coronárias.
– Neurologia:
– Maneja AIT/AVC e orienta prevenção secundária em estenose carotídea e doença cerebrovascular.
– Medicina de Família/Clínica:
– Coordena o cuidado, acompanha pressão, diabetes, colesterol e integra mudanças de estilo de vida.
Quando procurar cada um?
– Sinais neurológicos súbitos ou AIT: pronto-socorro e neurologia.
– Dor no peito, falta de ar ao esforço: avaliação urgente com cardiologia.
– Dor na perna ao caminhar, feridas nos pés: cirurgia vascular.
– Controle contínuo de fatores de risco e estilo de vida: clínica/medicina de família com apoio dos especialistas.
Mitos comuns que atrapalham seu progresso
– “Eu não tenho sintomas, então estou bem.”
– Falso. A aterosclerose pode ficar silenciosa por anos; o primeiro sintoma pode ser um evento grave.
– “Só quem tem colesterol alto precisa se preocupar.”
– Falso. Pressão alta, tabagismo, diabetes e sedentarismo também alimentam a doença.
– “É tarde demais para parar de fumar.”
– Falso. Benefícios começam em dias: menor risco de coágulos e melhor função vascular.
– “Beber vinho diariamente protege o coração.”
– Evidência é controversa; álcool aumenta triglicerídeos e pressão. Moderação ou abstinência é a escolha mais segura.
Checklist prático para sua próxima consulta
Leve estas informações para acelerar decisões e personalizar seu plano:
– Registro de pressão (com datas/horários) e glicemias (se diabético).
– Lista de medicações e doses, incluindo suplementos.
– Passos médios/dia e minutos de atividade física por semana.
– Sintomas: quando ocorrem, quanto duram, o que melhora/piora.
– Histórico familiar de infarto/AVC e sua idade de ocorrência.
– Dúvidas prioritárias: metas de LDL, pressão e A1c; necessidade de Doppler/ITB; estratégia para cessar tabagismo.
O que muda para você a partir de hoje
A aterosclerose não é destino, é direção — e dá para virar o volante. Você aprendeu como a doença começa, quais hábitos a aceleram e os sinais que exigem ação imediata. Viu também os exames que realmente ajudam, os tratamentos que protegem seus vasos e um roteiro de 12 semanas para ganhar fôlego, força e controle metabólico. Agora é com você: escolha um primeiro passo nas próximas 24 horas, marque sua consulta e convide alguém para caminhar com você. Sua circulação agradece a cada decisão — e seu futuro, também.
O vídeo aborda a aterosclerose, uma doença comum causada pelo acúmulo de cálcio e gordura nas paredes dos vasos sanguíneos. Ela pode afetar qualquer artéria do corpo, incluindo as cerebrais, coronárias e das pernas. Hábitos como tabagismo, sedentarismo e falta de exercícios aceleram o processo. A aterosclerose causa dor (claudicação) devido à redução do fluxo sanguíneo para os músculos. O tratamento envolve mudanças no estilo de vida, como parar de fumar, controlar a diabetes e a pressão alta, além da hidratação adequada. A doença exige uma abordagem multidisciplinar com especialistas em cirurgia vascular, cardiologia e neurologia.