Miomas uterinos em 2026: o que mudou e por que isso importa
Os miomas são tumores benignos do útero que podem passar despercebidos por anos ou transformar a rotina com sangramentos intensos, cólicas e pressão pélvica. Em 2026, a abordagem ficou mais personalizada: o foco é aliviar sintomas, preservar o útero e, quando desejado, proteger a fertilidade. Falar sobre miomas uterinos hoje é falar de escolhas informadas, integração de especialistas e tecnologia a favor do bem-estar.
Mais frequentes a partir dos 35 anos, os miomas nem sempre precisam de intervenção. O ponto-chave é tratar quando há impacto real na qualidade de vida, anemia, dor significativa ou dificuldade para engravidar. Avanços em imagem e procedimentos minimamente invasivos, como a embolização, multiplicaram as alternativas entre “observar”, “medicar” e “intervir”. Com informação clara e acompanhamento regular, é possível transformar um diagnóstico de miomas uterinos em um plano de cuidado prático, seguro e alinhado aos seus objetivos.
Sinais e sintomas: quando os miomas uterinos merecem investigação
Reconhecer padrões é metade do caminho. O sintoma mais comum é o sangramento uterino aumentado: menstruações que duram mais de sete dias, necessidade de trocar absorventes a cada uma ou duas horas, coágulos ou escapes entre ciclos. A intensidade e a duração orientam o próximo passo, seja observar, ajustar hábitos ou investigar com exames.
Outros sinais chamam atenção: dor pélvica persistente, sensação de peso na pelve, aumento do volume abdominal, vontade frequente de urinar, constipação e dor nas relações. Em casos voltados à fertilidade, os submucosos — que crescem para dentro da cavidade uterina — interferem na implantação do embrião e elevam o risco de abortamento.
Sangramento uterino anormal: padrões e como registrar
Anotar detalhes dos ciclos por três meses ajuda muito na consulta. Observe:
– Duração da menstruação e intervalo entre ciclos.
– Número de absorventes usados por dia e presença de coágulos.
– Sintomas associados: tontura, cansaço extremo, palpitações (sinais de anemia).
– Interferência na rotina: faltas ao trabalho, restrições sociais, mudanças no humor.
Ferramentas simples — aplicativo de ciclo, calendário no celular ou planilha — dão objetividade ao relato e facilitam decisões, como iniciar tratamento clínico, indicar histeroscopia ou programar uma miomectomia.
Dor, pressão e fertilidade: pistas da localização
– Dor tipo cólica que piora na menstruação pode ocorrer em qualquer tipo, mas é mais intensa quando há distorção da cavidade.
– Pressão e aumento abdominal discreto sugerem miomas maiores ou subserosos, voltados para fora do útero.
– Dificuldade para engravidar ou perdas gestacionais recorrentes levantam suspeita de miomas submucosos ou intramurais que deformam o contorno interno do útero.
Procure atendimento se houver sangramento que leve à anemia, dor constante, abortos repetidos, ciclos imprevisíveis ou sintomas compressivos que limitem atividades diárias. Nesses cenários, investigar miomas uterinos com exames adequados é o passo mais eficiente.
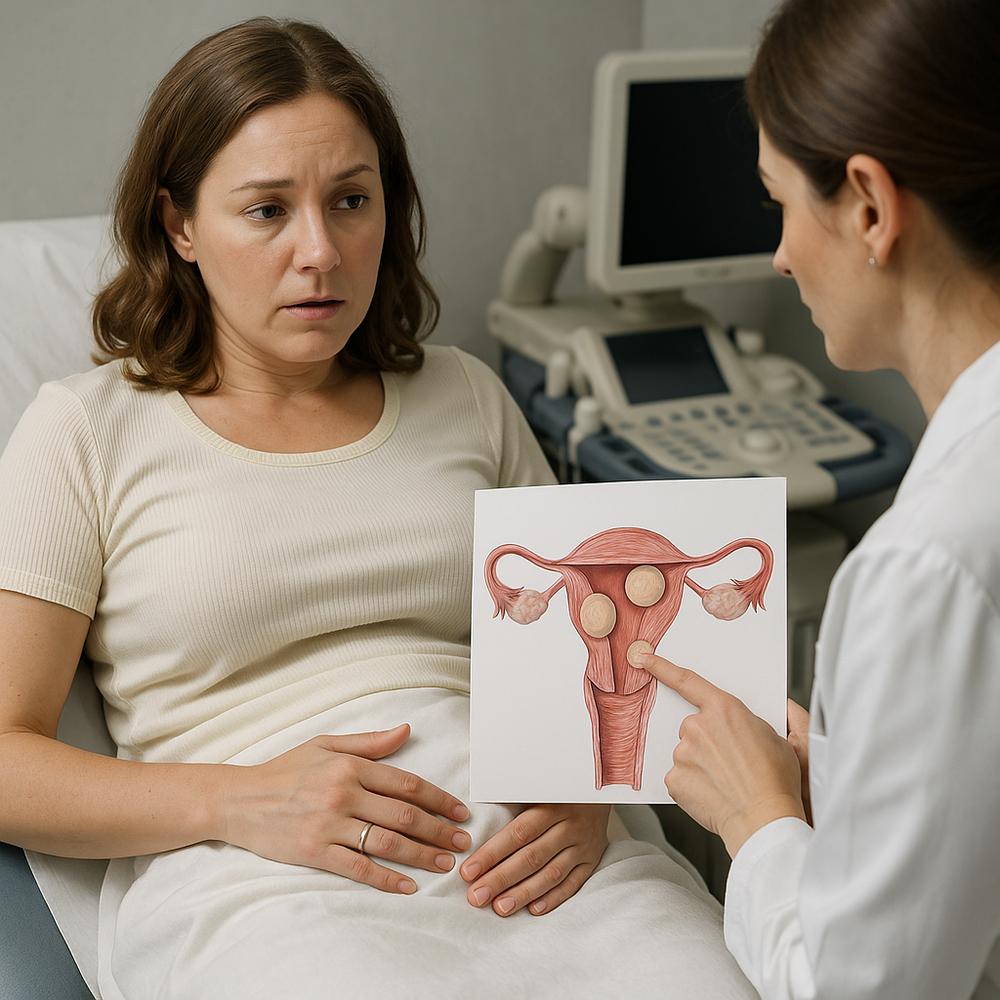
Tipos de miomas uterinos e por que a localização muda tudo
Saber onde o mioma está é tão importante quanto saber o tamanho. Localização, número e relação com a cavidade uterina direcionam tratamento e definem impacto na fertilidade.
Submucosos, intramurais e subserosos
– Submucosos: crescem para dentro da cavidade uterina. São os que mais provocam sangramento intenso e os que mais atrapalham a implantação do embrião. Em geral, são tratados por histeroscopia — via canal vaginal, sem cortes no abdome.
– Intramurais: ficam na parede muscular do útero. Dependendo do tamanho e da deformação da cavidade, podem causar sangramento, dor e, em alguns casos, afetar a fertilidade.
– Subserosos: se projetam para fora do útero. Costumam causar sensação de peso e sintomas compressivos; raramente provocam sangramento intenso e, em geral, não afetam a fertilidade.
Há ainda variações como miomas pediculados (presos por um “cabinho”), múltiplos e os que sofrem degeneração (mudanças internas que podem causar dor). Entender a anatomia ajuda a escolher entre observar, operar ou embolizar.
Tamanho, número e crescimento: o que realmente pesa
– Miomas pequenos, estáveis e sem sintomas costumam ser apenas acompanhados.
– Crescimento rápido, dor persistente e anemia reforçam a necessidade de intervenção.
– Múltiplos miomas requerem planejamento cirúrgico cuidadoso ou podem ser bons candidatos à embolização das artérias uterinas, principalmente quando dispersos pela parede uterina.
– Próximo da menopausa, quando os hormônios naturalmente caem, os miomas tendem a reduzir — um argumento a favor da vigilância em casos sem sintomas significativos.
Diagnóstico inteligente em 2026: do ultrassom à decisão compartilhada
A avaliação começa por uma boa conversa clínica e exame físico. Em seguida, a imagem entra em cena para definir mapa e estratégia dos miomas uterinos. O objetivo é obter a informação certa, no momento certo, evitando exames desnecessários e escolhendo o tratamento mais eficaz.
Exames que realmente ajudam
– Ultrassom transvaginal: é o primeiro exame. Mostra número, tamanho e localização. Quando realizado por especialista em pelve, o laudo orienta com precisão.
– Sonohisterografia (ultrassom com infusão de soro na cavidade): destaca miomas submucosos e pólipos com nitidez, útil no planejamento de histeroscopia.
– Ressonância magnética: indicada quando há múltiplos miomas, útero muito volumoso, dúvida diagnóstica ou planejamento de embolização. Mapeia vascularização e extensão com riqueza de detalhes.
– Histeroscopia diagnóstica: avalia por dentro da cavidade uterina; confirma e classifica miomas submucosos e permite, muitas vezes, tratá-los no mesmo ato cirúrgico.
Exames laboratoriais complementam o quadro: hemograma e ferritina para avaliar anemia, testes hormonais quando necessário e, em casos selecionados, investigação de causas combinadas de sangramento.
Quando observar e quando tratar
Use este roteiro prático:
1. Você tem sintomas? Se não, siga com acompanhamento semestral ou anual.
2. Há sangramento importante, anemia, dor moderada a intensa ou impacto na rotina? Avalie tratamento clínico ou intervenção.
3. Tentando engravidar sem sucesso ou com perdas recorrentes? Investigue e trate miomas que deformam a cavidade, especialmente submucosos.
4. Perimenopausa com sintomas leves? Pode valer a pena observar, pois os miomas geralmente regridem com a queda hormonal.
5. Crescimento acelerado, dor desproporcional ou achados atípicos na imagem? Reavalie com equipe experiente; apesar de raro, o diagnóstico diferencial com outras lesões é essencial.
Decidir junto da equipe — ginecologista e, quando indicado, cirurgião vascular ou radiologista intervencionista — aumenta a segurança e a satisfação com o resultado.
Opções de tratamento: do conservador ao cirúrgico
Não existe solução única para todas as pessoas. O plano considera idade, sintomas, desejo reprodutivo, localização dos miomas uterinos, tamanho uterino e preferências pessoais. A boa notícia é que há um espectro de possibilidades, do controle temporário à resolução definitiva.
Terapias clínicas e temporárias
Essas estratégias visam reduzir sangramento e dor, podem ser ponte até um procedimento definitivo ou solução para quem está perto da menopausa.
– Anti-inflamatórios não hormonais: úteis para dor e para diminuir o fluxo em alguns casos.
– Antifibrinolíticos (como ácido tranexâmico): reduzem o sangramento durante a menstruação, sem efeito hormonal.
– Contraceptivos hormonais combinados ou apenas com progestagênio: regulam o ciclo e podem reduzir volume do sangramento.
– DIU com levonorgestrel: um dos recursos mais eficazes para sangramento uterino abundante, com ação local e boa tolerância.
– Análogos ou antagonistas de GnRH: suprimem temporariamente a atividade ovariana, reduzindo o tamanho dos miomas e o sangramento; úteis como preparo para cirurgia ou para atravessar a perimenopausa. Monitorar efeitos colaterais, como fogachos e impacto na densidade óssea, é essencial.
Observação importante: a terapia clínica não elimina os miomas, mas pode controlar sintomas com segurança quando bem indicada e acompanhada.
Cirurgias que preservam o útero
– Miomectomia histeroscópica: indicada para miomas submucosos. É feita por via vaginal, sem cortes abdominais. Recuperação rápida, excelente para quem deseja gestar e precisa restaurar a cavidade uterina.
– Miomectomia laparoscópica ou robótica: opção para intramurais e subserosos selecionados. Menos dor, menos adesões e retorno mais ágil às atividades quando comparada à cirurgia aberta.
– Miomectomia por laparotomia (aberta): reservada para útero muito volumoso, múltiplos miomas grandes ou quando a segurança técnica exige. Embora mais invasiva, ainda é a melhor escolha em cenários complexos.
Pontos a considerar:
– Recorrência: novos miomas podem surgir ao longo do tempo, especialmente em mulheres jovens. O objetivo é ganhar anos livres de sintomas.
– Planejamento reprodutivo: após miomectomia, o intervalo até tentar engravidar costuma variar de 3 a 6 meses (ou conforme orientação do seu médico), para permitir cicatrização adequada do útero.
Embolização das artérias uterinas: minimamente invasiva e eficaz
A embolização bloqueia seletivamente o fluxo de sangue que nutre os miomas, fazendo-os encolher. O procedimento é realizado por cirurgião vascular ou radiologista intervencionista, com punção na virilha ou no punho, sem corte abdominal.
– Benefícios: controle rápido do sangramento, redução do volume uterino, preservação do útero e recuperação em poucos dias.
– Indicações: miomas múltiplos, sintomas significativos, quem deseja evitar cirurgia maior ou tem contraindicações a procedimentos extensos.
– Considerações sobre fertilidade: muitas mulheres engravidam após a embolização, mas a decisão deve ser individualizada. Quando a prioridade absoluta é a gestação e há miomas que deformam a cavidade, a remoção dirigida (especialmente a histeroscópica para submucosos) pode ser preferida.
– Efeitos e cuidados: é comum sentir dor nos primeiros dias; usar analgésicos e seguir as orientações reduz o desconforto. Evitar esforço nas primeiras semanas é recomendado.
Falar abertamente sobre expectativas e metas ajuda a escolher entre miomectomia, embolização ou combinação de abordagens. A colaboração entre ginecologista e cirurgião vascular melhora resultados e segurança.
Histerectomia: quando é a melhor escolha
Para quem não deseja mais gestar e sofre com sintomas importantes ou quando outras terapias falharam, a histerectomia — retirada do útero — resolve definitivamente o problema dos miomas.
– Vias de acesso: vaginal, laparoscópica/robótica ou aberta, conforme tamanho uterino, cirurgias prévias e experiência da equipe.
– Prós: elimina sangramento e recorrência de miomas; melhora dor e pressão.
– Contras: é definitiva em termos reprodutivos; envolve tempo de recuperação e riscos inerentes a qualquer cirurgia.
A melhor escolha é aquela que equilibra segurança, controle de sintomas e seu projeto de vida.
Fertilidade e gravidez: estratégias para preservar o futuro reprodutivo
Quando o desejo de engravidar está em pauta, a avaliação é ainda mais dirigida. O foco é otimizar a anatomia uterina e planejar o momento certo, com o tratamento menos invasivo possível que traga o maior benefício.
Planejamento antes da concepção
– Avalie a cavidade uterina: histerossonografia ou histeroscopia identificam e permitem tratar miomas submucosos, que impactam diretamente a implantação e aumentam risco de abortamento.
– Priorize o que muda o desfecho: remover miomas que deformam a cavidade traz mais ganho reprodutivo do que mexer em miomas subserosos, que pouco influenciam a fertilidade.
– Sincronize o tempo: após uma miomectomia, respeite o período de cicatrização antes de tentar engravidar; seu médico definirá prazos seguros.
– Considere um plano combinado: em reproduções assistidas, corrigir a cavidade antes de induções ou transferências embrionárias costuma melhorar resultados.
– Individualize a embolização: para algumas pacientes, pode ser alternativa que preserva o útero; para outras, a remoção dirigida oferece previsibilidade maior sobre a cavidade.
Durante a gestação e pós-parto
– Muitos miomas permanecem estáveis na gravidez, mas podem crescer por influência hormonal, especialmente no primeiro trimestre.
– Dor por degeneração do mioma pode ocorrer e é manejada com analgésicos e observação, na maioria dos casos.
– O tipo de parto é decidido caso a caso; miomas volumosos próximos ao colo ou na parede anterior podem orientar para cesariana.
– No pós-parto, é comum algum grau de regressão dos miomas; reavaliar meses após a gestação ajuda a traçar novos planos, se necessário.
A chave é alinhar expectativas, entender a localização dos miomas e definir prioridades. Assim, você escolhe o melhor caminho para manter, ao mesmo tempo, saúde uterina e projeto familiar.
Vida prática com miomas: hábitos, monitoramento e perguntas-chave
Cuidar de miomas uterinos vai além do consultório. Pequenas mudanças aumentam conforto, reduzem riscos e preparam você para consultas mais produtivas.
Hábitos que reduzem o impacto dos sintomas
– Otimize ferro e B12: inclua carnes magras, leguminosas, folhas verde-escuras e, quando indicado pelo médico, suplementação de ferro para proteger contra anemia.
– Programe-se no ciclo: leve absorventes extras, use coletores com capacidade adequada e planeje compromissos nos dias de fluxo intenso.
– Mantenha-se ativa: exercícios aeróbicos leves a moderados reduzem estresse e podem aliviar cólicas; alongamentos e calor local ajudam na dor pélvica.
– Sono e hidratação: dormir bem e beber água com regularidade minimizam fadiga em ciclos mais longos ou intensos.
– Analgésicos com critério: use conforme orientação, especialmente nos primeiros dias da menstruação, para manter a rotina sem sofrimento.
– Acompanhe sinais de alerta: tontura, palidez, taquicardia, cansaço extremo e falta de ar ao esforço podem indicar anemia e exigem reavaliação.
Perguntas para levar à consulta
– Meus miomas afetam a cavidade uterina? Qual é a relação com meus sintomas atuais?
– Quais opções controlam meu sangramento agora e preservam minhas chances de gestar depois?
– Em caso de cirurgia, qual via é mais segura para meu caso e por quê?
– Sou candidata à embolização? Quem fará o procedimento e como é a recuperação?
– Qual plano de acompanhamento após cada tratamento? Quando repetir exames?
– Se estou perto da menopausa, o que ganharei observando versus tratar já?
Registrar respostas por escrito e discutir expectativas evita frustrações e fortalece a tomada de decisão compartilhada.
O que esperar da perimenopausa e além
Na perimenopausa, a queda progressiva dos hormônios tende a reduzir o volume dos miomas e os sintomas associados. Por isso, em mulheres com queixas leves e sem anemia, a vigilância ativa é estratégia válida — menos intervenções, menos riscos e, muitas vezes, alívio natural ao longo do tempo.
Isso não significa negligenciar sinais importantes. Se o sangramento piorar, surgirem dores novas ou o útero crescer rapidamente, reavalie com seu médico. Ajustes de medicação, uso temporário de análogos de GnRH para atravessar uma fase crítica ou um procedimento minimamente invasivo podem ser suficientes.
Pontos práticos na perimenopausa:
– Acompanhamento semestral ou anual, conforme sintomas.
– Hemograma e ferritina para monitorar reservas de ferro, especialmente com ciclos irregulares.
– Planejamento de intervenções com foco na recuperação rápida e controle duradouro dos sintomas.
– Atenção à saúde óssea caso use terapias que reduzem estrogênio temporariamente; atividade física e suplementação orientada são aliadas.
Miomas uterinos nessa fase pedem equilíbrio: tratar apenas quando necessário, priorizando qualidade de vida e segurança.
Resumo prático e próximos passos
– Miomas são comuns e benignos; tratamos quando há sintomas, impacto na fertilidade ou prejuízo à qualidade de vida.
– A localização guia tudo: submucosos pedem mais atenção ao sangramento e à fertilidade; subserosos costumam causar pressão; intramurais variam conforme tamanho e deformação da cavidade.
– Diagnóstico assertivo usa ultrassom de qualidade, sonohisterografia, ressonância e, quando indicado, histeroscopia.
– O leque terapêutico inclui medidas clínicas, miomectomias dirigidas, embolização e histerectomia — cada uma com indicações, benefícios e limitações.
– Preservar o útero e a fertilidade é possível em muitos casos, especialmente com planejamento e equipe integrada.
– Perto da menopausa, observar pode ser a melhor decisão, desde que com acompanhamento regular.
Se você convive com sintomas, quer engravidar ou busca evitar cirurgias desnecessárias, marque uma consulta para mapear seus miomas, definir prioridades e construir um plano sob medida. Informação clara e escolhas compartilhadas são o caminho mais curto entre o diagnóstico e a sua melhor qualidade de vida.
No vídeo, a doutora Juliana Matos, ginecologista, e o doutor Alexandre Amato, cirurgião vascular, discutem sobre miomas, tumores benignos do útero que afetam principalmente mulheres acima de 35 anos. Eles explicam que os miomas podem causar sintomas como sangramentos intensos e dificuldades para engravidar, especialmente os miomas submucosos. A conversa aborda os diferentes tipos de miomas (subserosos, submucosos e intramurais) e os tratamentos disponíveis, que incluem opções cirúrgicas como miomectomia e histerectomia, além da embolização, um procedimento minimamente invasivo que preserva a fertilidade. A importância da colaboração entre ginecologistas e cirurgiões vasculares é destacada, assim como a necessidade de tratar miomas apenas quando há sintomas significativos. Por fim, o vídeo enfatiza que o acompanhamento regular é crucial, especialmente em mulheres próximas da menopausa, pois os miomas tendem a regredir nesse período.