Por que falar de saúde vascular em 2026?
A saúde vascular ganhou protagonismo nos últimos anos, e com razão. Problemas silenciosos nos vasos podem se acumular por décadas e só aparecem quando dificultam a rotina: dor nas pernas, inchaço que não cede, cansaço constante, feridas que demoram a cicatrizar. Entender cedo como identificar e prevenir má circulação é a diferença entre uma vida ativa e limitações evitáveis.
Em 2026, temos mais acesso à informação, tecnologia diagnóstica e estratégias de prevenção do que nunca. O desafio é transformar esse conhecimento em hábitos diários. Nesta leitura, você vai aprender a reconhecer sinais de alerta, priorizar o que realmente funciona e montar um plano prático para fortalecer suas artérias e veias — começando hoje.
Sinais e sintomas de má circulação que você não deve ignorar
Identificar cedo os sinais poupa tempo, dinheiro e, em muitos casos, evita intervenções cirúrgicas. A má circulação pode se manifestar tanto nas artérias (que levam sangue do coração aos tecidos) quanto nas veias (que retornam o sangue ao coração). Saber observá-los no dia a dia é essencial.
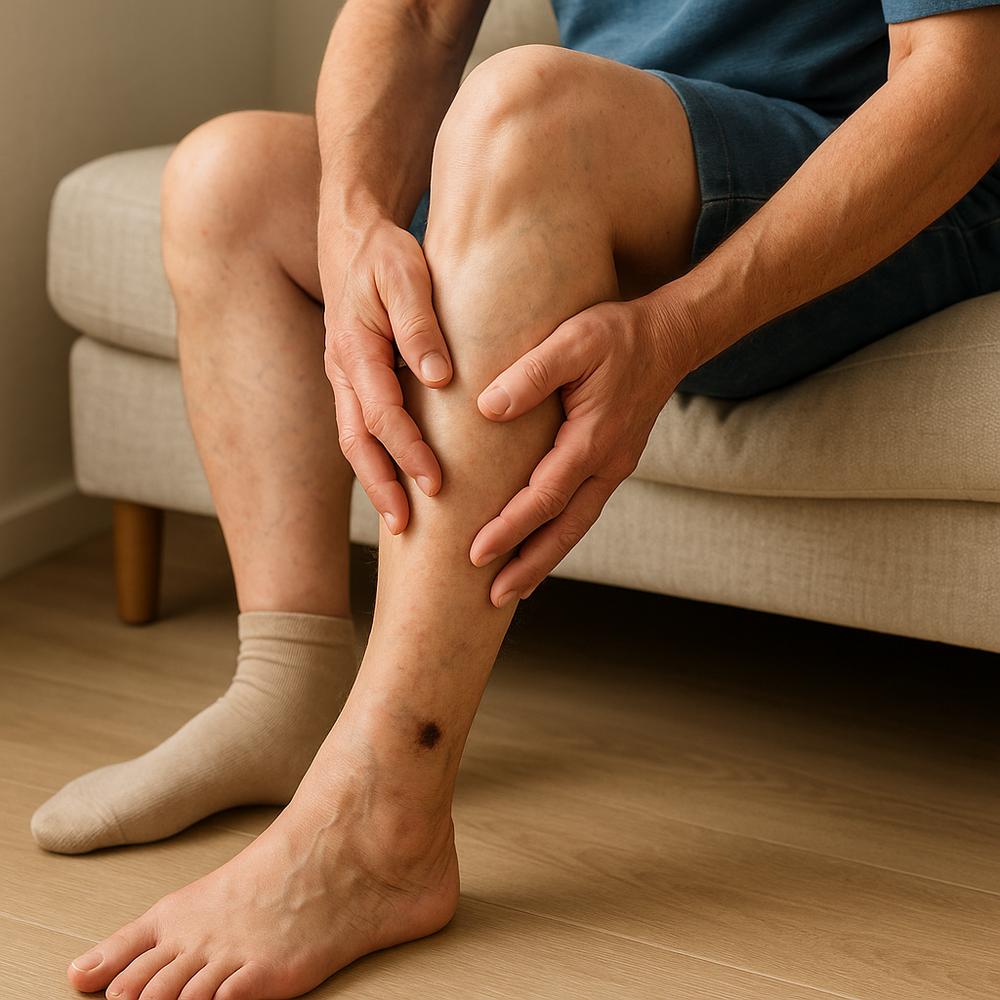
Pernas: dor, inchaço, cansaço e câimbras
– Dor e peso nas pernas, que pioram ao final do dia ou após longos períodos sentado, sugerem sobrecarga venosa.
– Inchaço ao redor dos tornozelos, com marca da meia, é um alerta; se melhora ao elevar as pernas, pode haver insuficiência venosa.
– Câimbras noturnas, formigamento e sensação de queimação indicam que algo atrapalha o retorno venoso ou a irrigação arterial.
– Dor ao caminhar que obriga a parar (claudicação) pode sinalizar obstrução arterial e merece avaliação especializada.
Exemplos práticos:
– Você passa muitas horas em pé e chega em casa com as pernas latejando? Observe se o alívio vem ao elevar os pés por 15 a 20 minutos.
– Durante caminhadas, a panturrilha “trava” sempre na mesma distância? Esse padrão repetitivo aponta para problema arterial.
Pele e pés: mudanças de cor, feridas e formigamentos
– Pele pálida, arroxeada ou com manchas escurecidas, especialmente nos tornozelos, indicam alteração de fluxo.
– Feridas que demoram a cicatrizar, micose recorrente entre os dedos, descamação e frio nos pés são achados importantes.
– Queda de pelos nas pernas e unhas frágeis sugerem irrigação insuficiente ao longo do tempo.
Red flags que exigem atenção rápida:
– Dor intensa e súbita em um membro com mudança de cor e frio local.
– Ferida que não cicatriza em 2 a 4 semanas.
– Inchaço assimétrico associado a dor e calor, que pode indicar trombose venosa.
O que causa e quem tem mais risco
A má circulação é multifatorial. Há elementos que você não controla, como genética, e outros totalmente modificáveis, como hábitos. Enxergar o quadro completo ajuda a priorizar o que traz mais resultado.
Hábitos e condições: o que mais pesa no risco
– Hipertensão arterial: pressão alta danifica o “revestimento” dos vasos (endotélio), favorecendo inflamação e placas. É, em geral, mais preocupante do que pressão baixa persistente.
– Tabagismo: fumar multiplica o risco de doença arterial periférica e trombose; cada cigarro promove vasoespasmo e agride o endotélio.
– Diabetes e resistência à insulina: açúcar elevado “carameliza” proteínas e acelera a aterosclerose, além de prejudicar nervos e cicatrização.
– Colesterol e triglicerídeos altos: excesso de LDL e partículas pequenas e densas favorece placas instáveis.
– Histórico familiar: parentes com varizes graves, trombose ou infarto precoce aumentam a vigilância necessária.
– Doenças inflamatórias crônicas: artrite reumatoide, psoríase e doenças autoimunes elevam o risco vascular.
Fatores do dia a dia: sedentarismo, desidratação e rotina de trabalho
– Sedentarismo: a panturrilha é o “coração periférico” que bombeia o retorno venoso; sem movimento, o sangue estagna.
– Desidratação: reduz o volume plasmático, deixando o sangue mais “espesso”, o que atrapalha o fluxo e pode piorar inchaço.
– Rotinas prolongadas sentado ou em pé: caixas, cabeleireiros, motoristas, profissionais de escritório — todos precisam de pausas ativas planejadas.
– Calor intenso e banhos muito quentes: vasodilatação aumenta a sensação de peso e edema.
– Viagens longas: imobilidade + ar seco do avião aumentam risco de trombose; organização é fundamental.
Pergunte-se:
– Fumo, mesmo que “socialmente”?
– Bebo água suficiente para manter a urina clara ao longo do dia?
– Faço pelo menos 150 minutos de atividade aeróbica leve a moderada por semana, como recomenda a OMS?
– Minha alimentação é majoritariamente natural ou rica em ultraprocessados e açúcar?
Diagnóstico moderno: quando procurar ajuda e quais exames esperar
Consultar um cirurgião vascular não é apenas para casos graves. A avaliação precoce personaliza prevenção e evita surpresas. Se sinais de má circulação persistirem por mais de 2 a 4 semanas, ou se houver dor ao caminhar, procure avaliação.
Avaliação clínica e sinais de alerta
Na consulta, o especialista ouvirá sua história, investigará padrão de dor, horários de piora e fatores de alívio, além de examinar pulsos, pele, temperatura e presença de varizes. Com base nisso, serão definidos passos seguintes.
Procure o quanto antes em casos de:
– Dor de início súbito, membro frio e pálido.
– Inchaço assimétrico e doloroso, com vermelhidão (suspeita de trombose).
– Feridas ou úlceras que não cicatrizam, especialmente em diabéticos.
– Dor na panturrilha que limita a caminhada repetidamente.
Exames não invasivos e precisos
– Ultrassom Doppler venoso/arterial: avalia fluxo, refluxo venoso, placas e trombos. É o padrão para mapear varizes e investigar dor/inchaço.
– Índice tornozelo-braço (ITB): compara pressão no tornozelo e no braço; valores baixos sugerem doença arterial periférica.
– Exames laboratoriais: perfil lipídico, glicemia/HbA1c, marcadores inflamatórios, função renal e hepática para manejo global do risco.
– Angiotomografia ou angioressonância: indicadas quando é preciso detalhar anatomia arterial antes de um procedimento.
O objetivo não é “colecionar exames”, mas responder perguntas claras: há comprometimento arterial? Existe refluxo venoso que explique sintomas? Qual a melhor estratégia para seu caso?
Prevenção prática: construa um plano de 4 semanas
Criar rotina é mais eficaz do que esperar motivação. A seguir, um roteiro enxuto e realista para reduzir sintomas de má circulação e fortalecer sua saúde vascular.
Movimentação que cabe na sua agenda
Semana 1 – Comece pelo básico
– Caminhe 10 a 15 minutos após o almoço e o jantar, 5 dias/semana.
– A cada 60 minutos sentado, faça 2 minutos de “polichinelo de panturrilha”: levante-se, fique na ponta dos pés 20 vezes, caminhe 1 minuto.
– Eleve as pernas por 10 a 15 minutos ao fim do dia.
Semana 2 – Some força e mobilidade
– Acrescente 2 sessões/semana de exercícios de força (20 a 30 minutos), com foco em membros inferiores: agachamentos, avanços, panturrilha em pé.
– Alongue tornozelos e quadris diariamente por 5 minutos.
Semana 3 – Progrida com segurança
– Caminhadas de 25 a 30 minutos, 4 a 5 vezes/semana, ou bicicleta ergométrica leve.
– Se houver dor ao caminhar, use a estratégia “caminha-pausa-caminha”: ande até sentir desconforto moderado, descanse até aliviar, retome. Isso treina circulação colateral.
Semana 4 – Consolide o hábito
– Mantenha 150 a 300 minutos semanais de atividade aeróbica leve a moderada (recomendação OMS).
– Inclua 1 sessão de treino intervalado leve (p. ex., 1 minuto mais rápido + 2 minutos confortáveis, repetido 6 a 8 vezes), se liberado pelo seu médico.
Sinais de que está no caminho certo:
– Diminuição do inchaço noturno.
– Mais disposição para subir escadas e caminhar.
– Redução de câimbras noturnas.
Hidratação inteligente e alimentação anti-inflamatória
Hidratar-se é um dos pilares mais subestimados. A regra simples: beba ao longo do dia até manter urina clara, ajustando ao clima, atividade e saúde. Pessoas que suam muito, viajam ou trabalham em locais com ar condicionado precisam de atenção extra.
Ajustes que fazem diferença:
– Comece o dia com 300 a 500 ml de água antes do café.
– Tenha sempre uma garrafa à vista; alarme a cada 60 a 90 minutos pode ajudar.
– Inclua água gás e infusões sem açúcar como alternativas.
Quanto à alimentação, o alvo é reduzir inflamação vascular e estabilizar glicemia:
– Priorize: vegetais variados, frutas com baixo índice glicêmico, leguminosas, peixes, azeite de oliva, oleaginosas, grãos integrais.
– Reduza: ultraprocessados, açúcar adicionado, farinhas refinadas, gorduras trans, excesso de álcool.
– Proteína adequada em cada refeição ajuda na saciedade e controle glicêmico.
– Temperos como cúrcuma, gengibre, alho e canela têm ação anti-inflamatória interessante como parte de um conjunto.
Exemplo de prato “vascular friendly”:
– Metade do prato de salada colorida (folhas, tomate, cenoura, repolho), um quarto de proteína (peixe/ovos/frango), um quarto de carboidrato integral (quinua/batata-doce/arroz integral) e 1 colher de sopa de azeite.
Rotina e ergonomia que aliviam as veias
– Pausas programadas: defina “microquebras” de 2 a 3 minutos por hora para levantar e se movimentar.
– Elevação de pernas: 2 vezes ao dia, 10 a 15 minutos, com calcanhares acima do nível do coração.
– Meias de compressão graduada: úteis para quem tem longas jornadas em pé, viagens ou inchaço frequente; escolha a compressão e o tamanho com orientação profissional.
– Banhos mornos e curtos, evitando água muito quente nas pernas.
– Sono consistente (7 a 8 horas): recuperação hormonal e controle da inflamação dependem dele.
Pequenos ajustes que somam:
– Suba um lance de escada extra diariamente.
– Estacione um pouco mais longe.
– Use um apoio para alternar a altura dos pés se trabalha em pé.
Tratamentos que funcionam — do estilo de vida aos procedimentos
Mesmo com a melhor prevenção, algumas situações exigem tratamento direcionado. A boa notícia é que a abordagem atual é cada vez mais personalizada e menos invasiva.
Quando remédios entram em cena
– Anti-hipertensivos: manter a pressão alvo protege o endotélio e reduz eventos vasculares.
– Estatinas e outros hipolipemiantes: além de reduzir LDL, têm efeito anti-inflamatório nas placas.
– Antiagregantes/anticoagulantes: indicados em contextos específicos (trombose, doença arterial estabelecida), sempre com acompanhamento.
– Venoativos: podem aliviar sintomas venosos (peso, cansaço, câimbras) em casos selecionados.
Importante: medicação é individual. Automedicação pode mascarar sintomas ou gerar riscos. O vascular avalia histórico, exames e objetivos para definir se, quando e como tratar.
Procedimentos minimamente invasivos e cirúrgicos
– Varizes e insuficiência venosa: a depender do mapa Doppler e do grau de refluxo, opções incluem escleroterapia (com espuma), termoablação endovenosa (laser, radiofrequência) e microcirurgias. São procedimentos com rápida recuperação quando bem indicados.
– Doença arterial periférica: angioplastia com balão e, em alguns casos, stent, restabelecem fluxo em segmentos estreitados. Bypass cirúrgico pode ser indicado em obstruções extensas.
– Trombose venosa: anticoagulação é o pilar; procedimentos para remoção de trombos são reservados a casos específicos, em centros experientes.
Perguntas para levar à consulta:
– Meu caso é mais venoso, arterial ou misto?
– Quais mudanças de estilo de vida têm maior impacto para mim?
– Qual a expectativa de melhora com cada opção de tratamento?
– Como acompanhar evolução e quando reavaliar?
O que não funciona e mitos comuns
– “Beber pouco para evitar inchaço”: desidratação piora a viscosidade do sangue e pode aumentar o edema.
– “Pressão baixa é sempre perigosa”: em geral, a hipertensão é a vilã no dano vascular crônico; quedas abruptas exigem avaliação, mas pressão levemente baixa em pessoas assintomáticas muitas vezes é normal.
– “Pomadas resolvem varizes”: cremes aliviam sintomas locais, mas não corrigem refluxo venoso.
– “Só idosos têm problemas circulatórios”: jovens com sedentarismo, tabagismo, má alimentação e histórico familiar também sofrem com má circulação.
Planos especiais: trabalho, viagens e fases da vida
A circulação responde ao contexto. Antecipar-se a situações de risco ajuda a manter sintomas sob controle e prevenir complicações.
Jornadas prolongadas sentado ou em pé
– Agenda ativa: a cada 60 minutos, caminhe 2 a 3 minutos; se não der, faça 30 a 40 elevações de panturrilha.
– Mesa ajustada: mantenha os pés apoiados; alternar um pé sobre um pequeno suporte reduz estase venosa.
– Meias de compressão em dias críticos: escolha modelos confortáveis, principalmente em plantões, eventos e turnos longos.
Checklist diário para o escritório:
– Garrafa de água à vista.
– Lembretes de pausa no celular/relógio.
– Breves alongamentos de tornozelo e quadril.
Viagens longas (carro, ônibus, avião)
– Hidratação escalonada: 200 a 300 ml de água a cada 60 a 90 minutos; evite excesso de álcool e cafeína.
– Movimento programado: levante-se e caminhe no corredor; no assento, gire tornozelos, flexione e estenda pés 20 a 30 vezes por hora.
– Roupas confortáveis e meias de compressão em trajetos acima de 3 a 4 horas, especialmente se você tem histórico de trombose, varizes ou uso de anticoncepcional.
E ao chegar:
– Caminhe 10 a 15 minutos e eleve as pernas por 15 minutos; isso ajuda a “zerar” o edema da viagem.
Sinais de progresso e como medir seus resultados
Melhorar a circulação é um projeto contínuo. Medir o que importa mantém a motivação e orienta ajustes.
Como acompanhar:
– Diário de sintomas: anote nota de 0 a 10 para dor, peso e inchaço ao fim do dia, por 4 semanas.
– Circunferência do tornozelo: meça sempre no mesmo ponto, à noite, 1 a 2 vezes/semana.
– Distância de caminhada: registre quantos minutos caminha antes de sentir desconforto e quando precisa parar.
– Pressão arterial: monitore em casa, sempre nos mesmos horários e posição, anotando os valores.
Marcos realistas de 4 a 12 semanas:
– Menos “peso” nas pernas ao fim do dia.
– Urina mais clara e menos dores de cabeça relacionadas à desidratação.
– Redução de 0,5 a 1 cm no inchaço noturno do tornozelo.
– Aumento de 20% a 30% na distância de caminhada antes do desconforto, quando havia limitação inicial.
Quando reavaliar:
– Se depois de 8 a 12 semanas de mudanças consistentes não houver melhora, ou houver piora, procure o vascular para replanejar a estratégia.
Guia rápido: faça hoje, ajuste esta semana, planeje para os próximos meses
Às vezes, tudo o que você precisa é de uma lista curta para começar. Use este guia como ponto de partida para enfrentar a má circulação com clareza.
Para fazer hoje:
– Beba 2 copos de água agora e programe 3 lembretes de hidratação para o resto do dia.
– Caminhe 10 minutos após a próxima refeição.
– Eleve as pernas por 15 minutos ao fim do dia.
– Reduza o sal no jantar e evite alimentos ultraprocessados.
Para ajustar nesta semana:
– Reserve 4 blocos de 30 minutos para caminhar.
– Inclua 2 sessões de força com exercícios simples (agachamentos, avanços, elevação de panturrilha).
– Organize lanches “amigos dos vasos” (frutas, iogurte natural, oleaginosas).
– Se você trabalha sentado, defina pausas de 2 minutos por hora para mobilização.
Para planejar nos próximos meses:
– Agende um check-up vascular se você tem fatores de risco (hipertensão, tabagismo, diabetes, histórico familiar) ou sintomas persistentes.
– Ajuste sua estação de trabalho para postura e apoio dos pés adequados.
– Avalie com seu médico o uso de meias de compressão, especialmente se você tem inchaço frequente ou viagens longas.
– Defina uma meta de 8.000 a 10.000 passos/dia, progredindo gradualmente.
O que levar consigo e próximo passo
A má circulação não é um destino, é um sinal para agir. Você aprendeu a reconhecer os principais sintomas, a priorizar hidratação e movimento, a organizar uma rotina de prevenção e a entender quando procurar o vascular. Também viu que a pressão alta pesa mais do que a baixa persistente, que o tabagismo agrava todos os riscos e que a alimentação anti-inflamatória e a força da panturrilha são aliados poderosos.
Agora é com você: escolha duas ações fáceis para implementar ainda hoje e marque uma avaliação profissional se sinais persistirem por algumas semanas. Seu sistema vascular responde rapidamente a bons hábitos — e cada passo, gole de água e decisão no prato é um investimento direto na sua energia, mobilidade e longevidade. Agende sua consulta, mova-se com propósito e coloque sua circulação no centro do seu plano de saúde para 2026.
No episódio do AmatoCast, Letícia Miyamoto recebe o Dr. Alexandre Amato, cirurgião vascular, para discutir a saúde vascular, especialmente em um mês de conscientização sobre o tema. Eles falam sobre a má circulação e as principais doenças associadas, desmistificando a ideia de que problemas circulatórios ocorrem apenas com a idade. O Dr. Amato destaca a importância de reconhecer sinais de alerta como dor, inchaço e cansaço nas pernas, e enfatiza que a hidratação e a prática de exercícios são fundamentais para a prevenção. Ele menciona que a pressão alta é mais preocupante que a pressão baixa e que hábitos como fumar aumentam significativamente os riscos de doenças vasculares. O episódio também aborda a relação entre a saúde vascular e a alimentação, alertando sobre a importância de evitar alimentos que causam inflamação. O Dr. Amato conclui ressaltando a necessidade de buscar ajuda médica ao notar sintomas e a importância de manter um estilo de vida saudável para evitar complicações graves. O próximo episódio será sobre varizes, um tema que também foi mencionado durante a conversa.