Quando “trombose” não é tudo igual: entenda a diferença e proteja-se
Muita gente ouve a palavra “trombose” e pensa imediatamente em perna inchada. Mas “trombose” é um rótulo amplo que pode envolver veias ou artérias, com manifestações, urgências e tratamentos bem diferentes. Dominar essa diferença salva vidas e membros. A trombose venosa, especialmente a trombose venosa profunda (TVP), é uma das causas mais comuns de dor e inchaço nas pernas e pode originar embolia pulmonar. Já a trombose arterial costuma ameaçar diretamente o membro afetado, porque bloqueia o fluxo de sangue rico em oxigênio para tecidos que não podem esperar. Ao longo deste guia, você vai aprender a reconhecer cada quadro, agir com rapidez e reduzir o risco no dia a dia, inclusive em viagens ou após cirurgias.
O que é trombose e por que as palavras importam
Veia x artéria: a via por onde o sangue flui
Veias e artérias têm funções complementares. As artérias levam sangue rico em oxigênio do coração para os tecidos. As veias fazem o caminho de volta, trazendo o sangue ao coração e pulmões. Quando um coágulo oclui uma veia, falamos em trombose venosa; quando obstrui uma artéria, é uma trombose arterial.
A diferença prática é grande. Na trombose venosa, o sangue “represa” a montante, gerando dor e inchaço. Na trombose arterial, falta sangue a jusante do bloqueio, levando a dor intensa, palidez e risco real de morte do tecido se não houver restauração rápida do fluxo.
Por que a confusão é comum
Como a TVP acomete com frequência as veias profundas das pernas, muitos associam automaticamente trombose a problemas na panturrilha ou coxa. Além disso, termos populares como “derrame de sangue na perna” confundem o público. Entender os sinais distintivos e o que cada situação exige ajuda a buscar o atendimento certo sem perder tempo.
Trombose venosa profunda: sinais, sintomas e riscos
Sinais típicos de TVP
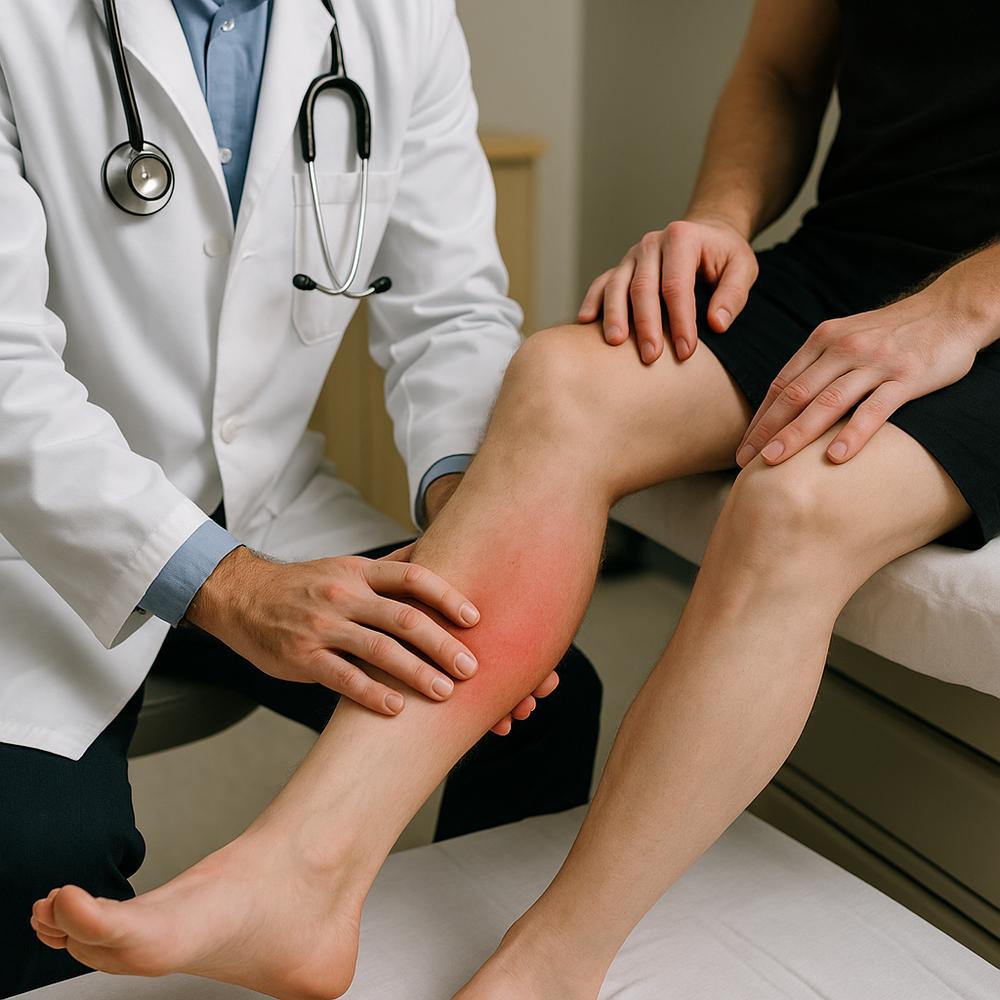
A trombose venosa profunda ocorre quando um coágulo se forma em uma veia profunda, geralmente na perna. Os sinais clássicos incluem:
– Inchaço súbito e assimétrico de uma perna, frequentemente medido como aumento de circunferência em relação à outra.
– Dor que piora ao ficar em pé, ao caminhar ou ao comprimir a panturrilha.
– Calor e vermelhidão local, com veias superficiais mais visíveis ou dolorosas.
– Sensação de peso e tensão na panturrilha ou coxa.
Importante: o “sinal de Homans” (dor ao flexionar o pé) não é confiável e não deve ser usado isoladamente para diagnóstico. Sempre desconfie de uma perna que incha e dói sem explicação clara, principalmente após imobilização, longa viagem ou cirurgia.
Risco de embolia pulmonar
O maior temor em trombose venosa é a embolia pulmonar (EP). Parte do coágulo pode se desprender, viajar pela circulação venosa, passar pelo coração e impactar as artérias pulmonares. Os sintomas de alerta são:
– Falta de ar repentina e desproporcional ao esforço.
– Dor torácica que piora ao respirar fundo.
– Tosse, eventualmente com sangue.
– Desmaio, tontura, palpitações.
Diante de suspeita de EP, o atendimento deve ser imediato em serviço de urgência. A trombose venosa não tratada pode evoluir também para síndrome pós-trombótica, com dor crônica, edema persistente e pele escurecida na perna, prejudicando a qualidade de vida.
Trombose arterial: quadro clínico e urgência local
Como a artéria entope
A trombose arterial pode surgir sobre uma placa aterosclerótica que se rompe (semelhante ao que ocorre em um infarto) ou por um êmbolo que sai do coração (por exemplo, na fibrilação atrial) e se aloja em uma artéria do membro. Como o sangue arterial é o suprimento de oxigênio dos tecidos, a obstrução faz o tempo correr contra o membro.
Sinais de alarme no membro
Enquanto a trombose venosa cursa com inchaço e calor, a trombose arterial em geral apresenta o “6 Ps” da isquemia aguda:
– Pain (dor intensa e de início súbito)
– Pallor (palidez)
– Pulselessness (ausência de pulso distal)
– Paresthesia (formigamento, dormência)
– Paralysis (fraqueza ou incapacidade de mover)
– Poikilothermia (frieza do membro)
Outros achados comuns são pele mais fria ao toque, unhas pálidas, dificuldade para andar por dor intensa e deterioração rápida da sensibilidade. Isso é emergência absoluta. Quanto mais cedo a revascularização (por trombólise, trombectomia ou cirurgia), maiores as chances de salvar o membro e a função.
Fatores de risco e gatilhos: diferenças que orientam a conduta
O que favorece a trombose venosa
A trombose venosa costuma surgir pela combinação clássica da tríade de Virchow: estase (sangue parado), lesão da parede venosa e hipercoagulabilidade. Fatores comuns:
– Imobilização prolongada: viagens longas, repouso pós-operatório, internações.
– Cirurgias recentes, especialmente ortopédicas, abdominais e pélvicas.
– Câncer ativo e tratamentos oncológicos.
– Gravidez e pós-parto.
– Anticoncepcionais combinados e terapia hormonal.
– Obesidade e tabagismo.
– Trombofilias hereditárias (como fator V de Leiden) ou adquiridas.
– Infecções recentes e estados inflamatórios.
– Idade avançada, embora a TVP também ocorra em pessoas jovens, especialmente com gatilhos.
Esses elementos aumentam a chance de trombose venosa ao promover estase (pouco movimento muscular na panturrilha), agressão endotelial (cateteres, cirurgia) e uma coagulação mais “ligada”.
O que favorece a trombose arterial
A trombose arterial tende a se associar a aterosclerose ou a êmbolos de origem cardíaca. Entre os fatores:
– Idade, hipertensão, diabetes e colesterol elevado.
– Tabagismo ativo ou história prolongada de tabaco.
– Doença arterial periférica prévia, infarto ou derrame.
– Fibrilação atrial e outras arritmias, valvopatias, cardiomiopatias.
– Sedentarismo e dieta rica em gorduras trans e saturadas.
– Histórico familiar de doença cardiovascular precoce.
Aqui, a prevenção ataca placa aterosclerótica e fontes de êmbolos, com controle rigoroso de pressão, glicemia, lipídios e abandono do cigarro.
Diagnóstico e exames: como não confundir
Exame físico orientado
A avaliação começa com uma boa história clínica: quando começou, o que piora, houve imobilização, cirurgia recente, uso de hormônios, história de câncer ou trombose anterior? No exame, compare as duas pernas:
– Medida da circunferência da panturrilha a uma distância fixa da patela.
– Palpação para dor localizada, calor e cordões venosos superficiais.
– Palidez ou cianose, temperatura cutânea e tempo de enchimento capilar.
– Palpação de pulsos femoral, poplíteo, tibial posterior e pedioso.
Na suspeita de trombose venosa, a presença de inchaço assimétrico e dor localizada após gatilho típico aumenta a probabilidade. Na trombose arterial, a combinação de dor súbita intensa, palidez e ausência de pulso distal aponta para isquemia aguda.
Imagem e testes laboratoriais
Os exames confirmam e estratificam risco:
– Ultrassom Doppler venoso com compressão: padrão ouro inicial na suspeita de trombose venosa, visualiza o coágulo e avalia a compressibilidade da veia.
– D-dímero: útil em casos de baixa a moderada probabilidade clínica de TVP; resultado normal pode afastar o diagnóstico. Em alta probabilidade, não substitui o ultrassom.
– Angiotomografia (ou arteriografia) de membros: indicada na suspeita de trombose arterial, especialmente quando há sinais de isquemia aguda, para mapear o ponto de oclusão e planejar intervenção.
– Doppler arterial portátil e índice tornozelo-braquial: ajudam a confirmar redução de fluxo arterial.
Dica prática: se a probabilidade clínica de TVP é alta, não espere apenas o D-dímero. Encaminhe para ultrassom e, quando apropriado, inicie anticoagulação conforme orientação médica. Na trombose arterial, a prioridade é encaminhamento emergencial ao serviço vascular.
Tratamento, prevenção e quando buscar ajuda
Manejo da trombose venosa
O tratamento pivota em anticoagulação para impedir a progressão do trombo e reduzir o risco de embolia pulmonar. As estratégias mais usadas incluem:
– Anticoagulantes orais diretos (DOACs), como rivaroxabana e apixabana, quando não há contraindicações.
– Heparina de baixo peso molecular, especialmente em gestantes e em alguns casos de câncer.
– Warfarina, com monitorização de INR, em situações específicas ou quando DOACs não são indicados.
A duração varia de acordo com o gatilho e o risco de recorrência (de 3 meses a tratamento prolongado). Outras medidas:
– Deambulação precoce assim que seguro, evitando imobilização prolongada.
– Elevação do membro para aliviar o edema.
– Meias de compressão graduada podem ser consideradas após a fase aguda para sintomas e prevenção da síndrome pós-trombótica, sob orientação.
– Analgésicos e anti-inflamatórios conforme necessidade e segurança clínica.
O que evitar: massagear a perna, aplicar calor intenso sem orientação, automedicar-se com anticoagulantes ou “afinar o sangue” por conta própria. A trombose venosa requer seguimento e ajuste fino do tratamento.
Manejo da trombose arterial
Na trombose arterial de membros, tempo é músculo e nervo. O foco é reabrir a artéria rapidamente:
– Trombólise dirigida por cateter em casos selecionados e dentro de janelas apropriadas.
– Trombectomia endovascular ou embolectomia cirúrgica para remover o coágulo.
– Bypass cirúrgico quando há lesões extensas ou anatômicas complexas.
– Anticoagulação e antiplaquetários conforme a causa (embólica x trombótica) e orientação do cirurgião vascular.
Após o resgate do fluxo, segue-se a avaliação das causas: controle de fatores de risco, ajustes de medicação (estatinas, anti-hipertensivos), investigação de fonte embólica cardíaca e plano de reabilitação para recuperar a função do membro.
Prevenção prática no dia a dia
A boa notícia é que muita prevenção é possível, tanto para trombose venosa quanto para a arterial:
– Em viagens longas: movimente os tornozelos, levante-se a cada 1–2 horas, hidrate-se, evite álcool em excesso e roupas muito apertadas. Em pessoas de maior risco, converse com seu médico sobre meias de compressão e, em casos selecionados, profilaxia medicamentosa.
– No pós-operatório e internações: siga as orientações de deambulação precoce, use profilaxia com heparina quando indicada e faça fisioterapia respiratória e de membros.
– Estilo de vida: pare de fumar, mantenha um peso saudável, pratique atividade física regular e priorize alimentação rica em fibras, verduras, frutas e gorduras boas.
– Controle de doenças crônicas: pressione arterial sob meta, glicemia controlada, colesterol em níveis adequados. Use as medicações conforme prescrição.
– Saúde da mulher: discuta riscos de trombose venosa ao iniciar anticoncepcionais ou terapia hormonal, especialmente se houver histórico pessoal ou familiar.
Quando buscar ajuda sem demora
Procure atendimento imediato se observar:
– Inchaço assimétrico de perna com dor e calor, especialmente após imobilização, viagem longa ou cirurgia.
– Falta de ar súbita, dor no peito ao respirar, tosse com sangue ou desmaio.
– Dor abrupta e intensa em uma perna ou braço, acompanhada de palidez, frieza, dormência ou ausência de pulso.
Enquanto aguarda auxílio:
– No suspeito de trombose venosa: mantenha o membro elevado e evite esforços vigorosos até avaliação.
– No suspeito de trombose arterial ou de embolia pulmonar: não espere para ver se melhora; acione o serviço de emergência.
Como diferenciar rapidamente no dia a dia: um passo a passo seguro
Três perguntas que orientam sua suspeita
– O membro está inchado e quente (mais para trombose venosa) ou pálido e frio (mais para arterial)?
– A dor começou gradualmente após um gatilho de imobilização (venosa) ou foi súbita e muito intensa (arterial)?
– Consigo palpar o pulso do pé ou do punho normalmente (sugere ausência de trombose arterial aguda)?
Essas perguntas não substituem a avaliação médica, mas ajudam a decidir pela urgência de buscar socorro.
Erros comuns que atrasam o diagnóstico
– Tratar inchaço de uma perna como “apenas varizes” sem investigar trombose venosa após viagem ou cirurgia.
– Aguardar dias com dor súbita e palidez no pé “para ver se melhora”.
– Usar somente o D-dímero para afastar TVP em alta suspeita clínica.
– Aplicar massagens vigorosas na perna dolorida, o que pode aumentar o risco de deslocamento do trombo.
Perguntas úteis para levar à consulta
Entendendo seu risco e seu plano
– Quais são meus principais fatores de risco para trombose venosa e para trombose arterial?
– Preciso de algum exame específico agora (ultrassom, angiotomografia, exames de sangue)?
– Se eu tiver que viajar ou operar, qual é o melhor plano de prevenção?
– Por quanto tempo devo usar anticoagulante e quais sinais de alerta devo observar?
– Meias de compressão são recomendadas no meu caso? Qual modelo e compressão?
– Quais metas de pressão, colesterol e glicemia devo perseguir para proteger minhas artérias?
Orientações para o retorno à rotina
– Quando posso retomar exercícios e quais são mais indicados neste momento?
– Há restrições temporárias para esportes de impacto ou longos períodos sentado?
– Que hábitos diários mais impactam a prevenção de novos episódios?
Pontos-chave para guardar e compartilhar
Resumo em linguagem simples
– Trombose venosa: geralmente incha e dói; risco principal é embolia pulmonar. Suspeitou? Procure avaliação e ultrassom; o tratamento é com anticoagulantes e medidas de suporte.
– Trombose arterial: geralmente dói muito, deixa o membro pálido e frio, com pulso ausente; é emergência para salvar o membro com revascularização rápida.
– Fatores de risco diferem: estase, hormônios e câncer pesam mais na trombose venosa; idade, tabagismo, diabetes, colesterol e arritmias pesam na arterial.
– Prevenção existe e funciona: mover-se, hidratar-se, controlar doenças crônicas e abandonar o cigarro são armas potentes.
Espalhar informações corretas diminui atrasos no diagnóstico e evita complicações graves. Ao reconhecer padrões e agir cedo, você protege sua saúde e a de quem está à sua volta.
Seguindo em frente com segurança
Entender que “trombose” não é um único problema muda a maneira de reagir aos sinais do corpo. A trombose venosa exige atenção para prevenir embolia pulmonar e sequelas na perna; a trombose arterial pede atitude imediata para salvar o membro. Agora que você conhece os sinais, riscos, exames e tratamentos de cada uma, observe seu corpo, ajuste hábitos e planeje com seu médico como reduzir suas chances de trombose no futuro. Se você ou alguém próximo apresentar sinais de alerta, não hesite: procure atendimento rápido. E para aprofundar a prevenção personalizada, marque uma consulta com um especialista vascular e leve suas perguntas — informação e ação são a melhor dupla para cuidar das suas veias e artérias.
O vídeo explica o que é **Trombose Venosa Profunda (TVP)** e como ela se diferencia de outros tipos de trombose, especialmente a **trombose arterial**, esclarecendo uma confusão comum entre leigos quando ouvem o termo “trombose”.
A **TVP** é definida como uma **oclusão/coagulação dentro de uma veia do sistema venoso profundo**, com destaque para as veias profundas dos **membros inferiores** (perna e coxa). O vídeo associa esse quadro a sinais e sintomas típicos, como **dor** e **edema (inchaço)**, reforçando que, por isso, muitas pessoas automaticamente relacionam “trombose” a problemas na perna.
Em seguida, o conteúdo aborda a **trombose arterial** como um diagnóstico diferencial frequente. Ela é descrita como tendo **fatores de risco ligados à idade** e, principalmente, como um quadro potencialmente mais ameaçador ao membro afetado, pois pode evoluir com **risco de perda do membro**.
Por fim, o vídeo destaca as principais complicações de cada condição: na **trombose venosa**, a pior evolução mencionada é a **embolia pulmonar**, quando o coágulo pode migrar e comprometer a circulação dos pulmões; já na **trombose arterial**, o alerta central é a gravidade local, com comprometimento do membro. A principal lição é entender que “trombose” não é uma coisa só: **local (veia vs. artéria), sintomas e riscos** mudam e influenciam a urgência e o foco do cuidado.