O que realmente acontece entre vasinhos e varizes?
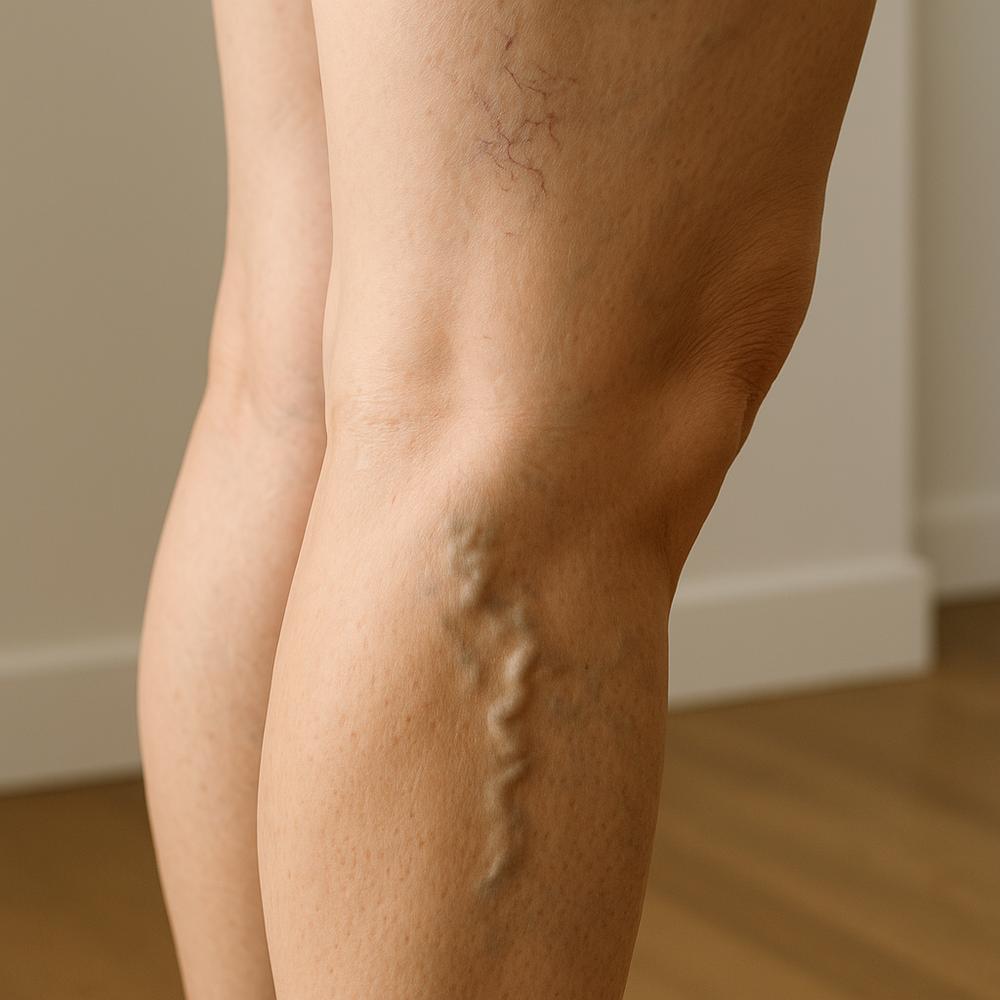
Muita gente olha no espelho, vê os primeiros fios arroxeados nas pernas e se assusta: será que esses vasinhos vão virar varizes grossas? A boa notícia é que não é exatamente assim que o processo ocorre. Vasinhos e varizes fazem parte do mesmo universo da doença venosa, mas não é o mesmo vasinho que “cresce” até se tornar uma veia dilatada e tortuosa. O que liga os dois quadros é a causa em comum: aumento de pressão nas veias e insuficiência venosa.
Entender essa relação é essencial para escolher o tratamento certo e evitar frustrações. Tratar apenas a aparência resolve parte do problema, mas investigar a origem — especialmente quando há sintomas — é o que realmente previne a progressão. Ao longo deste guia, você vai entender por que os vasinhos varizes caminham juntos, como diferenciar estágios, quais exames pedir, os tratamentos atuais e os hábitos que fazem diferença no longo prazo.
Uma doença, vários estágios: como se formam vasinhos e varizes
Os vasinhos visíveis na pele (telangiectasias) e as veias reticulares mais grossinhas são manifestações iniciais de doença venosa crônica. Quando a pressão dentro das veias aumenta, as paredes vasculares se distendem. Primeiro surgem linhas finas e avermelhadas ou arroxeadas; depois, com a mesma sobrecarga, veias maiores podem ficar salientes e tortuosas.
Do C1 ao C2: o que muda de um estágio para o outro
A classificação clínica CEAP, usada por cirurgiões vasculares, ajuda a entender essa progressão:
– C1: telangiectasias (os populares vasinhos) e veias reticulares.
– C2: varizes palpáveis e tortuosas (veias maiores).
– C3 em diante: edema, alterações de pele, até úlcera (estágios mais avançados).
Note que C1 e C2 compartilham a mesma base fisiopatológica: refluxo venoso e aumento de pressão. O vasinho por si só não “se transforma” na veia calibrosa, mas ambos podem aparecer na mesma região porque fazem parte da mesma rede venosa e respondem à mesma causa.
Por que o local pode enganar
É comum ver vasinhos e, anos depois, varizes surgirem no mesmo ponto. Isso não significa que um virou o outro. Na prática, uma veia perfurante insuficiente ou um segmento da safena com refluxo pode sobrecarregar todo o território, alimentando tanto vasinhos quanto varizes próximas. Por isso, quando há recorrência no mesmo local, o alerta deve ser para investigar a origem — e não apenas “apagar” os traços na pele.
Causas profundas: insuficiência venosa e fatores de risco
O motor da evolução da doença venosa é a insuficiência das válvulas dentro das veias. Essas válvulas deveriam manter o sangue subindo em direção ao coração, mas, quando falham, o fluxo se inverte (refluxo) e aumenta a pressão local, dilatando os vasos a jusante — dos reticulares aos superficiais visíveis.
Refluxo em veias axiais e perfurantes
– Veias safenas (magna e parva): quando apresentam refluxo, impactam grandes territórios da perna.
– Veias perfurantes: conectam o sistema profundo ao superficial; quando insuficientes, criam focos de pressão que alimentam redes de vasinhos e, mais tarde, varizes.
– Veias reticulares: sob pressão, tornam-se tortuosas e evidentes, funcionando como “condutos” que nutrem telangiectasias.
Fatores que aumentam a pressão venosa
– Genética: histórico familiar é o principal fator de risco.
– Sexo e hormônios: estrogênio e progesterona alteram o tônus das veias; pílulas e reposição hormonal podem agravar quadros predispostos.
– Gravidez: volume sanguíneo maior, compressão pélvica e alterações hormonais elevam o risco de vasinhos e varizes.
– Profissões: longos períodos sentado ou em pé (professores, cabeleireiros, cirurgiões, atendentes) favorecem estase venosa.
– Excesso de peso: aumenta a pressão abdominal e dificulta o retorno venoso.
– Sedentarismo: menos bomba da panturrilha, pior retorno.
– Constipação crônica e tosse persistente: elevam a pressão intra-abdominal.
– Calor excessivo: causa vasodilatação e piora sintomas.
Saber o que está por trás permite atuar na causa e reduzir a chance de novas manifestações — muito além da estética.
Avaliação correta: quando e como investigar vasinhos varizes
Nem todo caso de vasinhos exige uma bateria de exames, mas alguns sinais pedem investigação antes de qualquer procedimento estético. O objetivo é responder: há insuficiência venosa significativa por trás do quadro? Se sim, tratar a origem primeiro evita recidivas e resultados incompletos.
Exame clínico e ultrassom Doppler: o “mapa” do sistema venoso
– Anamnese detalhada: histórico familiar, gestações, uso de hormônios, profissão, tempo de sintomas.
– Exame físico: inspeção em ortostatismo, palpação de veias e pontos dolorosos, avaliação de edema e pele.
– Ultrassom Doppler venoso: identifica refluxo, avalia safenas, perfurantes e veias profundas. É o padrão para planejar tratamento quando há suspeita de insuficiência venosa.
Quando indicar o Doppler:
– Dor, peso, cansaço ou queimação nas pernas ao fim do dia.
– Inchaço recorrente no tornozelo.
– Vasos reticulares muito evidentes, cordões dolorosos ou hipersensíveis.
– Recidiva frequente após sessões de escleroterapia.
– Alterações de pele (escurecimento, eczema, coceira persistente).
– Histórico de trombose ou tromboflebite.
Erros comuns que comprometem resultados
– Tratar apenas os vasinhos sem avaliar refluxo em veias maiores.
– Intervalos e doses inadequadas na escleroterapia.
– Ignorar fatores agravantes (hormônios, sedentarismo, sobrepeso).
– Não usar compressão elástica quando indicada no pós-procedimento.
– Falta de acompanhamento: sem ajustes, recidiva é mais provável.
Ao alinhar diagnóstico completo e plano terapêutico, o tratamento dos vasinhos varizes ganha previsibilidade e durabilidade.
Tratamentos eficazes: do estético ao resolutivo
A escolha terapêutica depende do estágio clínico, dos sintomas, da presença de refluxo e das expectativas do paciente. Em geral, trata-se a causa (quando existe) e, em seguida, refinam-se os aspectos estéticos. Assim, reduzimos recidivas e alcançamos melhor satisfação.
Tratar a causa: abordagens para veias com refluxo
– Ablação térmica endovenosa (laser ou radiofrequência):
– O que é: um cateter libera energia dentro da veia doente, selando-a por dentro.
– Vantagens: minimamente invasiva, retorno rápido às atividades, menos hematomas.
– Indicações: refluxo safeno bem documentado; alternativa à cirurgia tradicional.
– Espuma densa (polidocanol ou tetradecil) guiada por ultrassom:
– O que é: esclerosante em forma de espuma preenche e fibrosa a veia doente.
– Vantagens: consultório, sem incisões, útil para veias tortuosas.
– Observações: requer técnica e controle ultrassonográfico para segurança.
– Flebectomias ambulatoriais:
– O que é: microincisões para retirar segmentos varicosos.
– Vantagens: resultado imediato em veias salientes, complemento a ablação.
– Cirurgia convencional (stripping):
– Cada vez menos utilizada quando há alternativas endovenosas; ainda tem lugar em contextos específicos.
Tratar a pele e os vasinhos: acabamento estético
– Escleroterapia líquida (glicose hipertônica, polidocanol em baixa concentração):
– Indicações: telangiectasias e reticulares finos.
– Pontos-chave: séries de sessões; técnica suave reduz manchas e matting.
– Laser transdérmico:
– Indicações: vasinhos muito finos, áreas onde agulhas são difíceis, complemento após escleroterapia.
– Cuidados: fototipo, exposição solar e resfriamento cutâneo.
– Microespuma para reticulares:
– Útil quando há redes nutridoras alimentando “cachos” de vasinhos.
Cuidados pós-procedimento que aumentam a eficácia:
– Meia de compressão (geralmente 20–30 mmHg) por 3 a 7 dias, conforme orientação.
– Caminhadas leves diárias para ativar a bomba da panturrilha.
– Evitar calor intenso (banho muito quente, sauna) por alguns dias.
– Protetor solar nas áreas tratadas para prevenir hiperpigmentação.
– Intervalos adequados entre sessões para melhor controle de dose e resposta.
Hábitos inteligentes e acompanhamento contínuo
O estilo de vida é coadjuvante fundamental no controle da doença venosa. Pequenas mudanças constantes reduzem sintomas, melhoram a estética e diminuem o risco de recidivas. Não substituem o tratamento, mas potencializam os resultados e atrasam a progressão.
Ative a bomba da panturrilha todos os dias
– Caminhe 30–40 minutos, 5x por semana; se preferir, divida em blocos de 10 minutos ao longo do dia.
– Pedale, nade ou faça elíptico para estimular retorno venoso com baixo impacto.
– Em dias muito parados, faça séries de flexão plantar:
– Sentado ou em pé, eleve os calcanhares 20–30 vezes, 3 séries, 2–3x ao dia.
– Evite longos períodos parado:
– A cada 50 minutos, mova-se por 3–5 minutos; suba escadas, alongue-se.
Adapte o ambiente de trabalho
– Se fica em pé: use um apoio para alternar a perna elevada (reduz carga no retorno venoso).
– Se fica sentado: mantenha os pés apoiados, evite cruzar as pernas por períodos prolongados.
– Programa de pausas ativas: lembretes no celular ou no computador para levantar e caminhar.
Alimentação e peso sob controle
– Priorize fibras, vegetais, frutas e proteínas magras; combata a constipação.
– Hidrate-se ao longo do dia; a desidratação piora a viscosidade sanguínea.
– Busque um IMC saudável; perda de 5–10% do peso pode aliviar sintomas de peso e inchaço nas pernas.
Outras atitudes que fazem diferença
– Eleve as pernas por 10–15 minutos ao fim do dia (acima do nível do coração).
– Use meias de compressão nos dias mais sintomáticos ou em viagens longas.
– Modere a exposição ao calor intenso, que dilata as veias.
– Discuta hormônios com seu médico se notar piora dos vasinhos varizes após iniciar pílulas ou reposição.
– Não fume: o tabagismo compromete a microcirculação e a saúde das veias.
Esses hábitos, somados ao tratamento adequado, sustentam resultados por mais tempo e reduzem a chance de retorno do quadro.
Mitos e verdades que confundem o tratamento
– “Vasinhos viram varizes grossas.” Mito: a origem é comum, mas um vasinho não “cresce” até se tornar uma veia calibrosa. O que progride é a doença venosa subjacente.
– “Se eu tratar os vasinhos, nunca terei varizes.” Mito: tratar melhora a aparência e pode reduzir desconforto, mas só abordar a causa (quando presente) reduz risco de progressão.
– “Meias de compressão resolvem o problema.” Parcial: aliviam sintomas e ajudam no pós-tratamento, mas não tratam refluxo significativo por si só.
– “Exercício piora as veias.” Mito: atividade estimula a bomba da panturrilha e é benéfica; escolha modalidades de baixo impacto e progrida gradualmente.
– “Cruzar as pernas causa vasinhos varizes.” Mito: não é causa direta; genética, hormônios e estase venosa têm papel muito maior.
– “Gravidez sempre causa varizes.” Mito: aumenta o risco, mas muitas mulheres atravessam a gestação sem varizes clinicamente significativas, especialmente com prevenção e acompanhamento.
Princípios práticos para decidir o que fazer agora
Tomar uma decisão segura e eficaz passa por uma sequência lógica. Use este roteiro simples para orientar seus próximos passos.
– Se você tem apenas vasinhos, sem dor, peso ou inchaço:
– Pode iniciar escleroterapia/laser com especialista.
– Discuta hábitos preventivos e meias para ocasiões específicas (viagens, longos períodos de pé).
– Se você tem vasinhos com sintomas (peso, dor, queimação) ou edema:
– Faça consulta com cirurgião vascular e solicite Doppler venoso.
– Trate primeiro qualquer refluxo significativo; depois, refine a estética.
– Se os vasinhos recidivam rapidamente após sessões:
– Reavalie a técnica, concentração e intervalo das aplicações.
– Investigue perfurantes insuficientes e redes nutridoras reticulares.
– Se há áreas de pele escurecida, coceira intensa, feridas ou endurecimento:
– Procure avaliação imediata; são sinais de estágios mais avançados.
– Se está grávida ou planejando engravidar:
– Foque em prevenção (meias, atividade, controle de peso).
– Em geral, procedimentos estéticos são adiados; alinhe com seu médico.
Vale lembrar: cada perna tem sua “geografia venosa”. O melhor plano é aquele desenhado após exame clínico e, quando indicado, ultrassom Doppler.
O que esperar dos resultados e como mantê-los
Resultados realistas combinam melhora estética visível com alívio de sintomas e redução de recidivas. Em redes extensas, geralmente são necessárias várias sessões. Quando há correção da causa (ex.: ablação de safena com refluxo), a durabilidade do resultado estético aumenta significativamente.
Para manter os ganhos:
– Siga o calendário de revisões sugerido pelo especialista (por exemplo, 6–12 meses).
– Adote rotina ativa e compressão quando necessário (pós-procedimento, viagens).
– Corrija fatores de risco modificáveis (peso, sedentarismo, constipação).
– Observe sinais de alerta cedo: novas veias nutridoras, dor localizada, edema assimétrico.
Com essa estratégia combinada, o impacto na qualidade de vida é grande: mais conforto ao fim do dia, pernas visualmente mais leves e menor preocupação com o retorno do quadro.
Próximos passos: cuide hoje para evitar problemas amanhã
Agora você já sabe que vasinhos e varizes compartilham a mesma base, mas um não “vira” o outro. A chave é tratar o que se vê e o que não se vê: investigar quando há sintomas, corrigir refluxos relevantes e, em seguida, cuidar dos detalhes estéticos. Ao somar hábitos diários inteligentes com técnicas modernas, o resultado é mais estável e satisfatório.
Se os vasinhos varizes estão incomodando ou se você notou sintomas associados, marque uma avaliação com um cirurgião vascular. Leve suas dúvidas, pergunte sobre o Doppler e discuta o plano completo — da causa ao acabamento. Comece hoje: pequenas decisões agora evitam procedimentos maiores no futuro e devolvem a confiança de mostrar as pernas com tranquilidade.
O Dr. Alexandre Amar, cirurgião vascular, aborda a preocupação comum sobre a relação entre vasinhos finos e varizes grossas. Ele explica que tanto os vasinhos quanto as varizes fazem parte da mesma condição de doença venosa. Os vasinhos representam um estágio inicial da doença, enquanto as varizes maiores surgem em estágios mais avançados, geralmente acompanhadas de inchaço. Embora os vasinhos não se transformem diretamente em varizes grossas, a mesma causa subjacente, que é a insuficiência venosa, pode levar ao desenvolvimento de varizes. O tratamento dos vasinhos é importante não apenas por razões estéticas, mas também para tratar a condição venosa subjacente que pode causar problemas futuros.