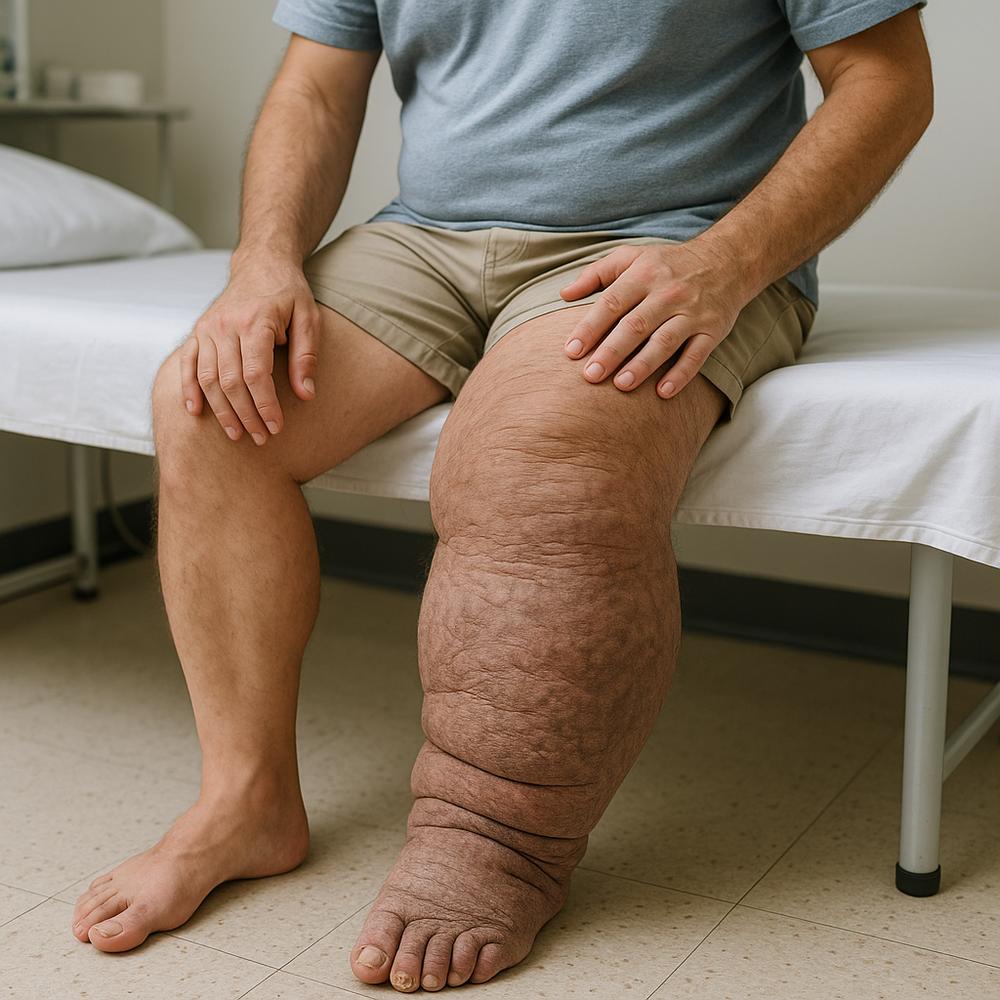
Quando uma perna cresce demais: sinais que pedem atenção
O aumento exagerado de um membro não é apenas uma curiosidade médica — é um alerta do corpo de que algo sério pode estar acontecendo. Em muitos casos, trata-se de alterações no sistema linfático, a rede que drena líquidos e defende o organismo. Entre as causas possíveis, a elefantiase (forma popular de se referir à filariose linfática) é uma das mais conhecidas, embora seja rara em grande parte do Brasil em 2025.
Se você percebeu inchaço assimétrico, pele mais grossa, episódios repetidos de infecção ou um histórico de moradia em área endêmica, vale entender melhor o quadro e buscar avaliação especializada. Neste guia, você vai aprender como a doença surge, como diferenciá-la de outros inchaços comuns, o que fazer para prevenir complicações e quando realmente se preocupar.
O que é elefantiase (filariose linfática) e por que ela acontece
A elefantiase é a manifestação avançada da filariose linfática, uma doença parasitária que atinge o sistema linfático e pode causar aumento impressionante de membros e deformidades cutâneas. Ela ocorre quando mosquitos infectados, frequentemente do gênero Culex, inoculam o verme Wuchereria bancrofti durante a picada — que costuma acontecer sobretudo entre as 23h e 1h da manhã.
Como o verme danifica o sistema linfático
Após a infecção, as larvas migram e amadurecem dentro dos vasos linfáticos. Curiosamente, a fase mais destrutiva costuma ocorrer quando o verme morre — seja naturalmente com o tempo, seja após tratamento. A morte do parasita desencadeia uma inflamação intensa, com fibrose e retrações que obstruem a drenagem linfática. O resultado é um linfedema secundário, que com os anos pode se tornar volumoso, endurecido e com pele espessada, formando a aparência clássica da elefantiase.
Esse ciclo pode ser agravado por infecções de pele recorrentes (como erisipela e celulite), que lesam ainda mais os vasos linfáticos. Em 10 a 15 anos, o membro acometido pode atingir volumes grotescos se não houver controle adequado.
Onde ela ainda existe e quem corre risco
Globalmente, estimou-se cerca de 120 milhões de pessoas afetadas em 2004. No Brasil, a doença entrou em rota de eliminação e permanece restrita a bolsões endêmicos, especialmente em municípios da região metropolitana de Recife (PE). Em grandes centros como São Paulo, casos novos autóctones são raros; o que se vê com mais frequência são as sequelas tardias de infecções ocorridas no passado.
Quem deve acender o sinal de alerta:
– Pessoas que moraram ou permaneceram por longos períodos em áreas endêmicas.
– Indivíduos com inchaço crônico assimétrico, de evolução lenta e progressiva.
– Quem teve episódios repetidos de erisipela na mesma região.
– Pacientes com alterações de pele marcantes: espessamento, fissuras, crostas ou saída de linfa.
Elefantiase x outros inchaços: diferenças essenciais
Nem todo inchaço crônico é elefantiase, e confundir diagnósticos atrapalha o tratamento. Diferenciar linfedema por outras causas, erisipela de repetição e lipedema evita abordagens inadequadas.
Linfedema por erisipela e causas não parasitárias
Infecções de pele de repetição, como a erisipela, danificam os vasos linfáticos e podem levar a um linfedema crônico semelhante ao da elefantiase. Outras causas frequentes incluem cirurgias, radioterapia, insuficiência venosa crônica e raramente condições congênitas.
Como distinguir, na prática:
– História clínica: linfedema pós-erisipela costuma surgir após um ou mais episódios bem documentados de infecção cutânea, com febre, dor e vermelhidão. A elefantiase inclui, em geral, exposição prévia em área endêmica e evolução de muitos anos.
– Padrão de pele: ambos podem ter espessamento, mas na elefantiase avançada a pele fica mais rugosa, com placas e crostas, e pode haver exsudação de linfa.
– Distribuição: no linfedema não parasitário, pode haver relação com cirurgias (ex.: retirada de linfonodos) ou traumas locais; já na elefantiase, o padrão é assimétrico e exuberante, principalmente em membros inferiores, embora também possa afetar bolsa escrotal (hidrocele) e, menos frequentemente, mamas.
Lipedema não é elefantiase: aprenda a diferenciar
O lipedema é um distúrbio da distribuição de gordura, muito mais comum em mulheres, com aumento volumétrico e doloroso nas pernas — porém, de forma tipicamente simétrica. No lipedema:
– As duas pernas têm tamanho semelhante.
– A pele não apresenta, em geral, as mesmas alterações estruturais severas do linfedema crônico.
– Há sensibilidade ao toque e tendência a hematomas.
Na elefantiase, a assimetria é marcante: um membro fica desproporcional ao outro, e a pele ganha características de linfedema avançado. Se alguém mencionou “elefantiase” para descrever “pernas grossas” simétricas, vale reavaliar com um vascular para investigar lipedema e outras causas.
Sinais de alerta e evolução típica ao longo dos anos
Reconhecer cedo os sinais permite interromper o ciclo inflamatório-infeccioso e preservar a função do membro. Entenda como a doença pode se manifestar desde o início.
Sintomas iniciais após a picada
A fase aguda, logo após a infecção pelo verme, pode passar despercebida ou provocar sintomas inespecíficos, como:
– Dor local e vermelhidão.
– Febre e mal-estar.
– Calor e sensibilidade no trajeto dos vasos linfáticos.
– Pequenos aumentos de volume que regridem parcialmente.
Com o tempo, episódios de erisipela e celulite tornam-se mais frequentes, cada um intensificando a lesão linfática e favorecendo novo inchaço.
Como o inchaço vira deformidade e quando procurar ajuda
Sem controle, o linfedema evolui para endurecimento, espessamento da pele e crescimento progressivo do membro, o que limita mobilidade, gera dor e aumenta o risco de infecções. Sinais que justificam consulta imediata:
– Aumento rápido do volume, dor forte, febre ou vermelhidão difusa.
– Fissuras, crostas, feridas de difícil cicatrização ou vazamento de linfa.
– Assimetria clara entre as pernas ou aumento expressivo da bolsa escrotal.
– História de viagem, moradia ou nascimento em áreas endêmicas.
Para quem não vive em área endêmica e não tem exposição anterior, a probabilidade de contrair elefantiase é muito baixa no Brasil hoje. Ainda assim, inchaço persistente merece avaliação porque outras causas tratáveis são comuns.
Diagnóstico e quando investigar
O diagnóstico combina uma boa conversa clínica, exame físico detalhado e exames complementares selecionados. O objetivo é confirmar a causa do inchaço, medir a gravidade e guiar o plano terapêutico.
O que o vascular avalia na primeira consulta
– História completa: tempo de evolução, assimetria, episódios de infecção, dor, viagens/moradia em áreas endêmicas, antecedentes de cirurgias, radioterapia e doenças venosas.
– Exame físico: distribuição do inchaço, textura da pele, presença de fibrose, temperatura local, sinais de erisipela ativa, alterações ungueais e pontos de extravasamento de linfa.
– Classificação do linfedema: estágios e impacto funcional (limitação para caminhar, trabalhar e cuidar da higiene).
Exames que ajudam a confirmar ou descartar
– Ultrassonografia venosa: exclui trombose venosa profunda e insuficiência venosa significativa.
– Linfocintilografia ou linfografia por indocianina verde: mostram o fluxo linfático e áreas de obstrução.
– Testes laboratoriais em contexto adequado: sorologias, pesquisa de microfilárias e hemogramas podem ser úteis em áreas endêmicas ou em casos com forte suspeita.
– Ultrassom de bolsa escrotal, quando há aumento compatível com hidrocele.
– Fotografia seriada e medidas perimétricas: monitoram evolução e resposta ao tratamento.
Quando investigar?
– Inchaço assimétrico que dura mais de 4 a 6 semanas.
– Recorrência de erisipela no mesmo membro.
– Presença de pele espessada, fissuras ou crostas.
– Exposição relevante a áreas endêmicas, mesmo no passado.
A confirmação de elefantiase é clínica-epidemiológica na maioria dos casos, complementada por exames quando disponíveis. Em regiões não endêmicas, o desafio costuma ser diferenciar linfedema de outras causas e guiar o tratamento correto.
Tratamento, prevenção e qualidade de vida
A abordagem bem-sucedida tem dois pilares: tratar o parasita quando indicado e controlar o linfedema para quebrar o ciclo de inflamação e infecção. Mesmo quando a infecção ocorreu no passado, há muito o que fazer para recuperar funcionalidade e reduzir complicações.
Remédios contra o parasita e o que esperar
Em áreas endêmicas ou em casos com confirmação/suspeita robusta de filariose ativa, o tratamento antiparasitário pode ser indicado por protocolos de saúde pública. Em termos gerais:
– Estratégias recomendadas internacionalmente podem incluir combinações como dietilcarbamazina (DEC), ivermectina e albendazol, conforme diretrizes locais.
– A medicação visa reduzir a carga parasitária e interromper a transmissão. Contudo, ela não reverte sozinha a fibrose linfática já estabelecida.
– É comum que o foco, fora de áreas endêmicas, seja o manejo do linfedema e a prevenção de infecções recorrentes.
Atenção: apenas um médico pode prescrever e escolher o esquema adequado, com base na avaliação clínica, nos exames e no contexto epidemiológico.
Controle do linfedema: passos diários e estratégias avançadas
O controle do linfedema, seja por elefantiase ou por outras causas, é estruturado e consistente. Elementos-chave:
– Cuidados de pele (indispensáveis)
– Lave e seque bem os pés e as dobras, especialmente entre os dedos.
– Hidrate a pele diariamente para evitar fissuras.
– Trate micoses e pequenas feridas cedo para não virarem porta de entrada para erisipela.
– Compressão graduada
– Meias ou bandagens compressivas sob orientação profissional.
– Ajuste o grau de compressão conforme estágio e conforto.
– Drenagem linfática e exercícios
– Drenagem linfática manual por profissional treinado pode melhorar o retorno linfático.
– Exercícios de panturrilha (o “coração periférico”), caminhada regular e mobilização articular estimulam a drenagem.
– Controle de infecções
– Procure atendimento ao primeiro sinal de erisipela: dor, calor, vermelhidão e febre.
– Alguns pacientes com erisipela de repetição se beneficiam de antibioticoterapia profilática (decisão médica).
– Peso corporal e hábitos
– Manter o peso adequado reduz a sobrecarga sobre o sistema linfático.
– Evite traumas, picadas e cortes desnecessários no membro acometido.
– Dispositivos e terapias
– Bombas pneumáticas e terapia descongestiva complexa podem ser úteis em casos selecionados.
– Cirurgias (como debulking ou derivações linfáticas) são reservadas para casos refratários e após avaliação criteriosa.
Resultados realistas:
– A redução do volume ocorre de forma gradual.
– A consistência da rotina faz toda a diferença.
– O objetivo é controlar o inchaço, prevenir novas infecções e preservar a função — mesmo quando as sequelas pré-existentes não são totalmente reversíveis.
Prevenção em áreas de risco e no dia a dia
Para quem vive ou viaja a áreas endêmicas:
– Proteja-se de picadas, especialmente no período noturno (23h a 1h, quando há maior atividade de certos vetores).
– Use repelentes, telas, roupas de mangas e calças compridas.
– Siga recomendações de programas locais de eliminação da doença, que incluem tratamento coletivo em massa em alguns cenários.
Para todos os pacientes com linfedema:
– Evite calor excessivo e longos períodos em pé parado.
– Eleve o membro quando possível.
– Mantenha acompanhamento regular com cirurgião vascular ou dermatologista familiarizado com linfedema.
Quando se preocupar de verdade e próximos passos
Saber o momento certo de procurar ajuda evita anos de sofrimento. Procure avaliação vascular se:
– O inchaço é assimétrico e está piorando.
– Há episódios repetidos de erisipela ou feridas de difícil cicatrização.
– A pele ficou mais grossa, com crostas ou saída de linfa.
– Você morou, nasceu ou permaneceu longamente em área endêmica.
– Surgiu aumento expressivo de bolsa escrotal (hidrocele) ou alteração mamária volumosa atípica.
O que esperar na consulta:
– Diferenciação entre elefantiase e outras causas de linfedema.
– Plano de cuidados de pele e compressão personalizados.
– Orientação sobre exercícios, metas realistas e sinais de alerta.
– Avaliação da necessidade de exames e, quando pertinente, de terapia antiparasitária.
Mensagem final importante para 2025:
– No Brasil, fora de áreas endêmicas, a chance de adquirir a infecção hoje é muito baixa.
– Ainda assim, o linfedema crônico exige atenção: com cuidados consistentes, é possível reduzir o volume, diminuir infecções e melhorar a qualidade de vida.
– Fique atento à diferença entre quadros simétricos (como lipedema) e assimétricos (como linfedema avançado por elefantiase), porque a estratégia terapêutica muda bastante.
Se um membro seu está inchado, pesado e diferente do outro, não espere a situação “virar costume”. Agende uma avaliação com um cirurgião vascular, esclareça a causa do inchaço e comece hoje um plano de ação. Cuidar cedo do sistema linfático é o caminho mais curto para retomar mobilidade, conforto e confiança.
Dr. Alexandre Amato, cirurgião vascular, discute a elefantíase, também conhecida como Filariose Linfática, uma doença que afeta o sistema linfático, causando um aumento significativo em membros. Em 2004, havia cerca de 120 milhões de casos no mundo, mas no Brasil, a doença está quase extinta, com poucos casos endêmicos em Pernambuco. A doença é transmitida por mosquitos infectados que introduzem o verme Wuchereria Bancrofti, que, ao morrer, causa inflamação e danos ao sistema linfático, resultando em linfedema e, eventualmente, elefantíase. Ele enfatiza que existem outras causas de linfedema, como erisipela, que podem mimetizar a elefantíase. A infecção inicial pode causar dor, inchaço e febre. A diferença entre elefantíase e lipedema é destacada, sendo a elefantíase assimétrica e associada a alterações na pele. O tratamento existe, mas as consequências do dano linfático podem ser permanentes. Para quem não vive em áreas endêmicas, a probabilidade de contrair a doença é muito baixa. O vídeo termina com um convite para se inscrever no canal e assistir a outros conteúdos.